« Dans le vaste répertoire des maux méconnus, le syndrome du marteau hypothénarien se dévoile comme une énigme silencieuse, où la main devient le théâtre d’une compression mystérieuse, orchestrant une symphonie insoupçonnée de douleur et de résilience. »
Définition
Le syndrome du marteau hypothénarien, également connu sous le nom de syndrome de l’hypothenar, se caractérise par des lésions des vaisseaux sanguins dans la région située sous le petit doigt, où l’os pisiforme et l’hamatum rencontrent les muscles hypothenar. Les caractéristiques cliniques de cette condition sont principalement liées à la compression ou aux dommages des vaisseaux sanguins dans cette zone.
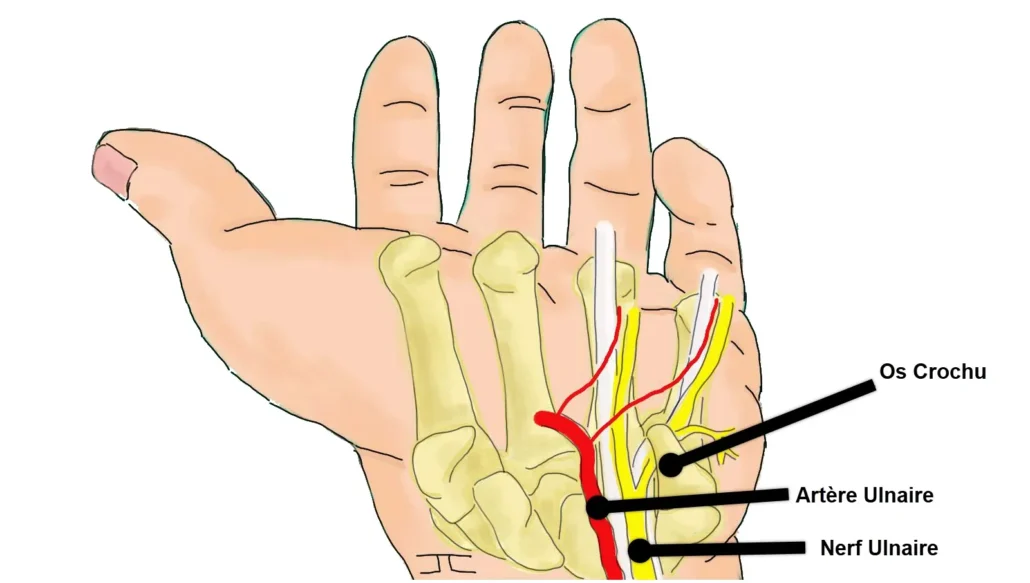
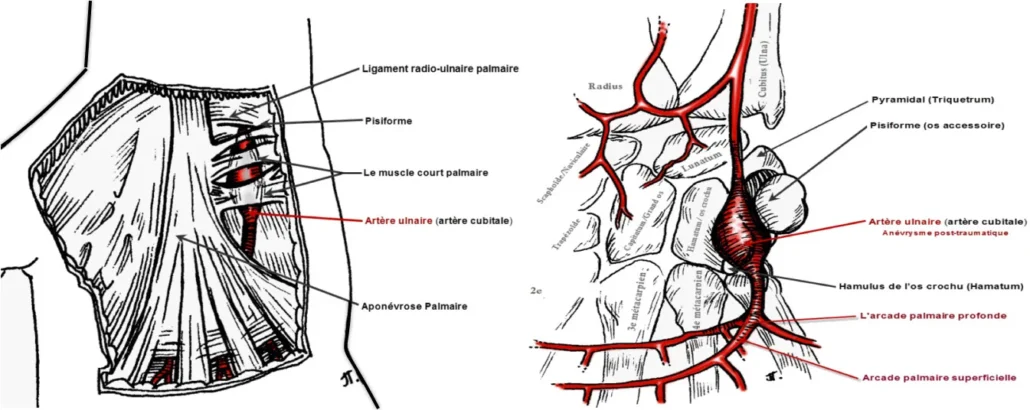
Le flux artériel de la main et des doigts peut être compromis par des traumatismes contondants répétitifs sur l’artère ulnaire terminale. Cette artère devient relativement fixe dès qu’elle émerge du canal de Guyon et traverse superficiellement la musculature hypothenar. L’utilisation répétée de l’éminence hypothenar comme un « marteau » peut conduire à un effet « enclume », avec l’artère ulnaire vulnérable écrasée contre le « crochet » de l’os crochu. Conn et al., reconnaissant ce mécanisme, ont introduit le terme « syndrome du marteau hypothenarien » (HHS). Cette condition est plus fréquemment observée chez des professions telles que les charpentiers, bouchers, mécaniciens et d’autres utilisant leur main comme un marteau, ainsi que dans divers sports et loisirs. Bien qu’elle survienne généralement à la suite de microtraumatismes répétés, elle peut également être déclenchée par un seul coup sévère sur l’éminence hypothenar.
Le HHS est une condition ancienne, sa première description remontant aux années 1930 avec Sophus Von Rosen, qui en a détaillé la description, l’histopathologie et la prise en charge chirurgicale. Il est possible que Guttani ait mentionné le syndrome dès 1884.
Causes Sous-jacentes
Les causes sous-jacentes du syndrome du marteau hypothénarien impliquent une combinaison de facteurs, souvent liés à des traumatismes répétés et à des activités manuelles spécifiques. Analysons ces différentes causes pour mieux comprendre le développement de cette condition :
- Traumatismes Répétés : L’une des principales causes du syndrome du marteau hypothénarien est l’exposition à des traumatismes répétés dans la région de l’hypothenar. Ces traumatismes peuvent résulter de l’utilisation fréquente d’outils vibrants, de marteaux, ou d’autres instruments qui génèrent des forces répétitives sur la paume de la main.
- Activités Manuelles Spécifiques : Certaines activités professionnelles ou loisirs qui impliquent une pression continue sur la base du petit doigt peuvent contribuer au développement du syndrome. Cela peut inclure des tâches telles que la frappe répétée d’objets avec la paume de la main ou l’utilisation intensive d’outils manuels.
- Position Prolongée de la Main : Maintenir la main dans une position spécifique pendant des périodes prolongées peut également être un facteur de risque. Cela peut se produire dans des professions où la main est maintenue dans une posture fixe pendant de longues heures, exposant ainsi la région de l’hypothenar à une pression constante.
- Facteurs Anatomiques : Des anomalies anatomiques préexistantes, telles que la présence de structures osseuses ou tendineuses inhabituelles dans la région hypothenar, peuvent rendre cette zone plus vulnérable aux traumatismes et aux compressions vasculaires.
- Vibrations Externes : L’utilisation fréquente d’outils vibrants peut augmenter le risque de développer le syndrome du marteau hypothénarien. Les vibrations peuvent contribuer à des microtraumatismes dans la région de l’hypothenar, affectant la vascularisation locale.
- Facteurs Génétiques : Bien que moins fréquents, certains individus peuvent avoir une prédisposition génétique à développer des conditions vasculaires, ce qui pourrait contribuer à la susceptibilité au syndrome du marteau hypothénarien.
La compréhension de ces diverses causes sous-jacentes est cruciale pour l’évaluation des risques et la mise en place de stratégies préventives. Les professionnels de la santé doivent prendre en compte ces facteurs lors de l’évaluation d’un patient présentant des symptômes liés au syndrome du marteau hypothénarien, afin de fournir une prise en charge personnalisée et efficace.
Anatomie et Zone Affectée
L’anatomie de la main est complexe, et la région de l’hypothenar est une zone spécifique qui joue un rôle crucial dans la fonctionnalité de cette partie du corps. Pour comprendre comment le syndrome du marteau hypothénarien affecte cette zone, examinons de manière approfondie l’anatomie associée :
Anatomie de la Main :
- Ossature : La main est composée de plusieurs os, dont les métacarpiens, les phalanges et les os du carpe. Ces os forment la structure osseuse de base de la main.
- Muscles : Les muscles de la main sont nombreux et jouent un rôle essentiel dans la mobilité des doigts et de la paume. La région de l’hypothenar est particulièrement associée aux muscles hypothenar, notamment l’abducteur du petit doigt, le court abducteur du petit doigt et le muscle opposant du petit doigt.
- Vaisseaux Sanguins : La vascularisation de la main est fournie par une série de vaisseaux sanguins, y compris les artères radiale et cubitale, ainsi que les veines correspondantes. Ces vaisseaux sanguins assurent l’apport en oxygène et en nutriments nécessaires aux tissus de la main.
- Nerfs : Les nerfs, tels que le nerf ulnaire, innervent la main et permettent la transmission des signaux sensoriels et moteurs.
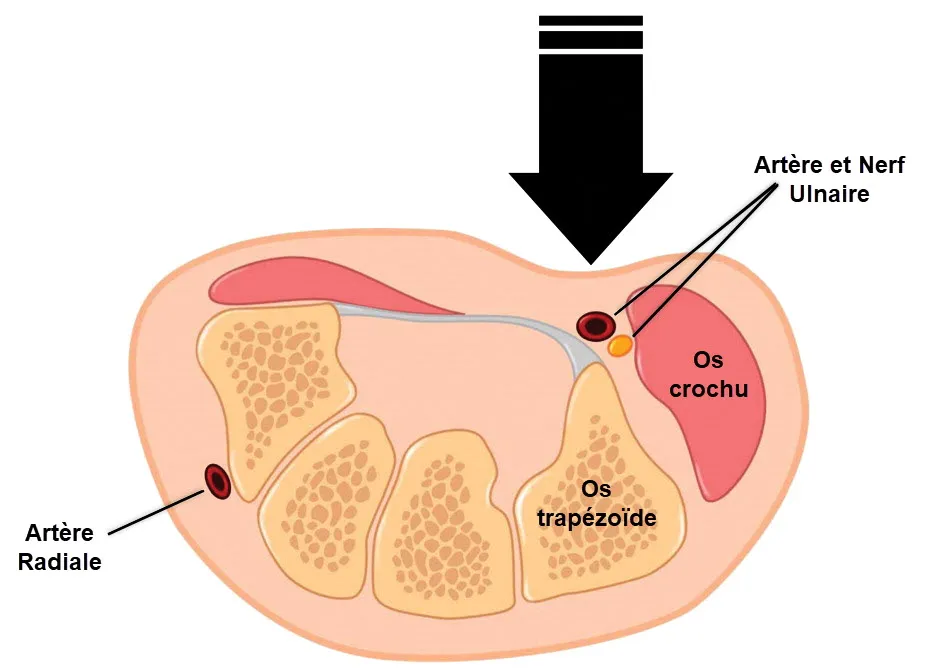
Région de l’Hypothenar et Syndrome du Marteau Hypothénarien :
La région de l’hypothenar est située du côté opposé au pouce, sous le petit doigt. Elle comprend une collection de muscles, de tendons, de vaisseaux sanguins et de nerfs. Dans le contexte du syndrome du marteau hypothénarien, c’est principalement la vascularisation de cette région qui est compromise.
L’exposition à des traumatismes répétés, des activités manuelles spécifiques ou une pression prolongée peut entraîner une compression des vaisseaux sanguins dans la région de l’hypothenar. Cela peut perturber le flux sanguin normal, entraînant des symptômes tels que la douleur, l’engourdissement, et des changements de couleur de la peau.
Il est essentiel de comprendre l’anatomie détaillée de la main pour évaluer correctement l’impact du syndrome du marteau hypothénarien sur cette région spécifique. Une telle compréhension guide les professionnels de la santé dans le diagnostic précis et la mise en place de stratégies de traitement adaptées pour soulager les symptômes et prévenir les complications à long terme.
Symptômes
Les symptômes du syndrome du marteau hypothénarien peuvent varier en fonction de la gravité de la compression vasculaire et des structures adjacentes. Les personnes atteintes peuvent présenter plusieurs symptômes, notamment :
- Douleur : La douleur est l’un des symptômes les plus courants. Elle est généralement localisée à la base du petit doigt, dans la paume de la main ou dans la région de l’hypothenar. La douleur peut être exacerbée par la pression ou les mouvements spécifiques de la main.
- Engourdissements et Picotements : Des sensations d’engourdissement ou de picotements peuvent être ressenties dans la région affectée. Cela est souvent lié à une perturbation de la circulation sanguine normale et à la compression des nerfs.
- Changements de Couleur de la Peau : Une décoloration de la peau dans la région de l’hypothenar peut se produire, prenant parfois une teinte bleuâtre ou pâle. Cela indique une altération de la circulation sanguine.
- Refroidissement de la Main : Certains patients signalent une sensation de froid dans la main touchée. Cela est également lié à une mauvaise perfusion sanguine dans la région.
- Faiblesse Musculaire : La compression des vaisseaux sanguins peut entraîner une réduction de l’apport en oxygène aux muscles de la région hypothenar, conduisant à une faiblesse musculaire locale.
- Sensibilité accrue : Certains individus peuvent éprouver une sensibilité accrue dans la région touchée, ce qui peut rendre la manipulation d’objets ou les mouvements spécifiques de la main inconfortables.
- Gonflement : Dans certains cas, un léger gonflement de la zone affectée peut se produire en raison de la perturbation de la circulation lymphatique.
Physiopathologie par étape
- Compression Vasculaire et Nerveuse :
- L’étape initiale du syndrome du marteau hypothénarien implique la compression des artères et des nerfs dans la région de l’hypothenar. Cette compression peut être causée par des structures anatomiques environnantes, des tissus enflés, ou d’autres facteurs.
- Altération du Flux Sanguin :
- La compression des artères peut entraîner une altération du flux sanguin vers la main. Cela peut compromettre l’apport en oxygène et en nutriments aux tissus de la main, conduisant éventuellement à des symptômes tels que la douleur et l’engourdissement.
- Ischémie et Hypoxie :
- Une diminution du flux sanguin peut provoquer une ischémie, c’est-à-dire une réduction de l’apport en sang, ainsi qu’une hypoxie, qui est une diminution de l’apport en oxygène. Ces conditions peuvent entraîner des dommages cellulaires.
- Réponse Inflammatoire :
- En réponse à l’ischémie et aux dommages cellulaires, le corps déclenche une réaction inflammatoire locale. Cela peut entraîner des gonflements dans la région affectée, aggravant la compression des vaisseaux et des nerfs.
- Dysfonctionnement Nerveux :
- La compression nerveuse peut entraîner un dysfonctionnement nerveux, se manifestant par des symptômes tels que l’engourdissement, la faiblesse musculaire, ou des sensations altérées dans la main.
- Formation de Tissu Cicatriciel :
- En réaction à la compression chronique, il peut y avoir une formation de tissu cicatriciel autour des vaisseaux et des nerfs. Cela peut aggraver la compression et altérer davantage la fonction normale.
- Perte de Mobilité et de Sensibilité :
- Avec la progression de la maladie, la perte de fonction nerveuse et vasculaire peut entraîner une diminution de la mobilité, une altération de la sensibilité et une difficulté à effectuer des mouvements précis avec la main affectée.
- Complications à Long Terme :
- Si la compression persiste sans traitement adéquat, des complications à long terme peuvent survenir, telles que des lésions permanentes des nerfs, une atrophie musculaire, ou des changements structurels dans la main.
Diagnostic
Le diagnostic du syndrome du marteau hypothénarien repose sur une évaluation clinique approfondie, incluant l’anamnèse, un examen physique et, dans certains cas, des tests diagnostiques complémentaires. Voici les étapes générales du processus de diagnostic :
- Anamnèse : Le médecin commencera par recueillir une histoire détaillée des symptômes, y compris la nature de la douleur, la localisation précise, les facteurs déclenchants, la durée des symptômes, et toute activité ou traumatisme récent associé à l’apparition des symptômes.
- Examen Physique : L’examen physique se concentrera sur la région de l’hypothenar et la main affectée. Le médecin évaluera la sensibilité, la force musculaire, la température de la peau, et recherchera tout signe de changements de couleur ou de gonflement. Des tests spécifiques peuvent être effectués pour évaluer la mobilité et la fonction de la main.
- Évaluation Vasculaire : Étant donné que le syndrome du marteau hypothénarien implique souvent une perturbation de la circulation sanguine, des évaluations vasculaires peuvent être nécessaires. Des tests tels que la mesure de la pression artérielle dans la main ou des échographies Doppler peuvent être utilisés pour évaluer le flux sanguin.
- Examens Complémentaires : Dans certains cas, des examens d’imagerie médicale, tels que l’angiographie par résonance magnétique (IRM) ou la tomodensitométrie (TDM), peuvent être prescrits pour visualiser plus précisément les structures anatomiques, évaluer la présence de caillots sanguins ou identifier des anomalies.
- Évaluation Neurologique : Un examen neurologique peut être effectué pour évaluer la fonction nerveuse de la main. Cela peut inclure des tests de sensibilité, des réflexes et des évaluations de la fonction nerveuse spécifique à la région hypothenar.
Le diagnostic du syndrome du marteau hypothénarien peut parfois être complexe car il nécessite une exclusion minutieuse d’autres conditions présentant des symptômes similaires. La collaboration entre le patient et le professionnel de la santé est cruciale pour obtenir une compréhension complète des symptômes et des antécédents médicaux, facilitant ainsi un diagnostic précis.
Il est recommandé de consulter un médecin dès l’apparition de symptômes afin de recevoir une évaluation professionnelle et de mettre en place un plan de prise en charge adapté.
Facteurs de Risque
Les facteurs de risque du syndrome du marteau hypothénarien sont liés à des activités manuelles spécifiques et à d’autres circonstances qui exposent la main à des traumatismes répétés ou à une pression prolongée dans la région de l’hypothenar. Voici une exploration des différents facteurs de risque associés à ce syndrome :
- Professions Manuelles Répétitives : Les personnes exerçant des professions nécessitant des mouvements manuels répétitifs, tels que les travailleurs du bâtiment, les artisans, les charpentiers, ou les mécaniciens, sont exposées à un risque accru en raison de l’utilisation fréquente d’outils et de la répétition de certaines tâches.
- Utilisation d’Outils Vibrants : Les individus travaillant avec des outils vibrants, comme des marteaux pneumatiques, des ponceuses ou des machines vibrantes, peuvent être plus susceptibles de développer ce syndrome. Les vibrations répétées peuvent contribuer à des microtraumatismes dans la région de l’hypothenar.
- Pression Prolongée : Les professions ou activités qui impliquent une pression prolongée sur la paume de la main, comme l’utilisation d’un marteau ou d’un objet similaire, peuvent augmenter le risque de compression des vaisseaux sanguins dans la région hypothenar.
- Activités Sportives Répétitives : Certains sports ou activités qui sollicitent intensivement la main, comme le tennis ou le golf, peuvent contribuer au développement du syndrome du marteau hypothénarien, en particulier si les mouvements sont répétés de manière excessive.
- Troubles Anatomiques Préexistants : Des anomalies anatomiques préexistantes, telles que des variations dans la structure osseuse ou tendineuse de la main, peuvent augmenter la vulnérabilité à ce syndrome.
- Facteurs Génétiques : Bien que moins fréquent, il existe une composante génétique dans la prédisposition à certains troubles vasculaires. Les individus ayant des antécédents familiaux de problèmes vasculaires peuvent présenter un risque légèrement plus élevé.
- Position Prolongée de la Main : Les professions nécessitant une position prolongée de la main dans des activités spécifiques peuvent augmenter la pression sur la région hypothenar, contribuant au développement du syndrome.
- Sexe : Certaines études suggèrent que le syndrome du marteau hypothénarien peut être plus fréquent chez les hommes que chez les femmes, bien que cela puisse varier en fonction des activités professionnelles.
La prise de conscience de ces facteurs de risque est essentielle pour la prévention et la gestion du syndrome du marteau hypothénarien. Les mesures préventives, telles que la modification des techniques de travail, l’utilisation d’équipement ergonomique, et des pauses régulières pour permettre la récupération, peuvent aider à réduire le risque d’apparition de ce syndrome.Complications Possibles : Mettez en avant les complications potentielles associées au syndrome du marteau hypothénarien et discutez de la manière dont elles peuvent être prévenues ou gérées.
Complications Possibles
Le syndrome du marteau hypothénarien, s’il n’est pas traité ou géré correctement, peut entraîner diverses complications potentielles. Mettons en avant certaines de ces complications et discutons des moyens de les prévenir ou de les gérer :
- Ischémie et Nécrose : La compression prolongée des vaisseaux sanguins dans la région de l’hypothenar peut entraîner une réduction du flux sanguin, augmentant ainsi le risque d’ischémie (mauvaise irrigation sanguine) et de nécrose (mort des tissus). Cela peut conduire à des lésions graves et irréversibles.
- Prévention/Gestion : Une intervention précoce, y compris des ajustements ergonomiques, des pauses régulières et une modification des activités à risque, peut prévenir la progression vers une ischémie grave. Dans les cas avancés, une intervention chirurgicale peut être nécessaire pour restaurer la circulation.
- Atteinte Neurologique : La compression des nerfs dans la région de l’hypothenar peut entraîner des problèmes neurologiques, tels que des troubles de la sensibilité, des picotements constants, et une faiblesse musculaire.
- Prévention/Gestion : Un diagnostic précoce et la prise en charge des facteurs de risque, tels que la modification des activités professionnelles, peuvent aider à prévenir les complications neurologiques. Des thérapies physiques peuvent également être utiles pour restaurer la fonction nerveuse.
- Déficits Fonctionnels : La faiblesse musculaire et les limitations de la mobilité de la main peuvent entraîner des déficits fonctionnels importants, affectant les activités quotidiennes et professionnelles.
- Prévention/Gestion : La réhabilitation physique et l’utilisation d’appareillages spécifiques peuvent contribuer à restaurer la force musculaire et à améliorer la fonctionnalité. La prise en charge précoce est essentielle pour minimiser ces déficits.
- Dysfonction Vasculaire Permanente : Dans les cas graves, une compression prolongée des vaisseaux sanguins peut entraîner des dommages permanents à la circulation, affectant la santé globale de la main.
- Prévention/Gestion : L’intervention précoce est cruciale pour éviter des lésions vasculaires permanentes. Des stratégies de gestion incluent la modification des activités, l’ostéopathie, et, dans certains cas, une intervention chirurgicale pour restaurer la circulation.
- Infection : Les plaies ou ulcérations résultant de la compression vasculaire peuvent augmenter le risque d’infection.
- Prévention/Gestion : Un soin approprié des plaies, une hygiène rigoureuse et une surveillance médicale régulière peuvent aider à prévenir les infections. Le traitement rapide des infections est essentiel pour éviter des complications supplémentaires.
Il est impératif de souligner l’importance d’une prise en charge précoce du syndrome du marteau hypothénarien pour minimiser le risque de complications graves. Les professionnels de la santé peuvent jouer un rôle clé dans l’évaluation, le diagnostic, et la mise en place de stratégies de prévention et de gestion adaptées à chaque cas spécifique.
Prévention et Conseils
- Ergonomie au Travail : Pour les personnes exerçant des professions manuelles, assurez-vous que l’environnement de travail est ergonomique. Utilisez des outils adaptés, maintenez une posture appropriée, et incorporez des pauses régulières pour éviter des mouvements répétitifs prolongés.
- Éducation et Sensibilisation : Informez les travailleurs, en particulier ceux exposés à des activités manuelles répétitives, sur les risques associés au syndrome du marteau hypothénarien. La sensibilisation peut encourager des pratiques de travail plus sûres.
- Utilisation d’Équipement de Protection : Lorsque cela est possible, utilisez des équipements de protection individuelle, tels que des gants adaptés aux tâches spécifiques. Cela peut réduire la pression exercée sur la paume de la main.
- Modération dans les Activités Répétitives : Évitez autant que possible des mouvements répétitifs excessifs. Si certaines activités professionnelles ou personnelles nécessitent des gestes répétitifs, assurez-vous de prendre des pauses pour permettre à la main de se reposer.
- Exercices de Renforcement Musculaire : Incorporer des exercices de renforcement musculaire spécifiques pour la main peut aider à maintenir la force musculaire et à améliorer la stabilité de la région de l’hypothenar.
Conseils pour Ceux qui sont Déjà Atteints
- Consultation Médicale : Consultez un professionnel de la santé dès l’apparition des symptômes pour obtenir un diagnostic précis. Un traitement précoce peut prévenir la progression du syndrome et minimiser les complications.
- Gestion de la Douleur : Si vous souffrez de douleurs, suivez les recommandations de votre professionnel de la santé pour la gestion de la douleur. Cela peut inclure l’utilisation de médicaments analgésiques ou d’autres thérapies appropriées.
- Ostéopathie : L’ostéopathie peut jouer un rôle essentiel dans la réhabilitation.
- Modifications des Activités : Si possible, modifiez les activités à risque ou adaptez-les pour réduire la pression sur la région hypothenar. Discutez avec votre professionnel de la santé des ajustements nécessaires dans votre vie quotidienne.
- Intervention Chirurgicale : Dans les cas graves où la compression vasculaire est importante, une intervention chirurgicale peut être recommandée. Suivez les conseils postopératoires de votre chirurgien pour optimiser la récupération.
- Suivi Médical Régulier : Maintenez un suivi régulier avec votre professionnel de la santé pour surveiller l’évolution de la condition, ajuster le plan de traitement au besoin, et prévenir la récurrence des symptômes.
La prévention et la gestion du syndrome du marteau hypothénarien impliquent une approche holistique, combinant des pratiques de travail sûres, une attention à l’ergonomie, des interventions médicales précoces, et une participation active à la réhabilitation. Les conseils spécifiques peuvent varier en fonction de la gravité de la condition et des besoins individuels, donc il est essentiel de consulter un professionnel de la santé pour des recommandations personnalisées.
Traitements Conventuels
- Gestion de la Douleur :
- Médicaments Analgésiques : Des médicaments analgésiques, tels que les anti-inflammatoires non stéroïdiens (AINS) ou les analgésiques, peuvent être prescrits pour soulager la douleur.
- Thérapie Médicamenteuse : Certains médicaments, tels que les relaxants musculaires, peuvent être utilisés pour atténuer les spasmes musculaires associés à la condition.
- Ostéopathie :
- Exercices de Renforcement Musculaire : L’ostéopathe peut inclure des exercices ciblant le renforcement des muscles de la main, en particulier de la région de l’hypothenar.
- Techniques de Mobilisation : Des techniques de mobilisation et d’étirement peuvent être appliquées pour améliorer la mobilité articulaire et réduire la raideur.
- Orthèses et Attelles :
- Orthèses de Main : L’utilisation d’orthèses spécifiques peut aider à soutenir la main et à soulager la pression dans la région de l’hypothenar.
- Attelles de Nuit : Des attelles de nuit peuvent être recommandées pour maintenir une position optimale de la main pendant le sommeil.
- Modifications des Activités :
- Ajustements Ergonomiques : Apporter des ajustements ergonomiques au milieu de travail ou aux activités quotidiennes peut contribuer à réduire la pression et les mouvements répétitifs.
- Évitement des Facteurs Déclenchants : Identifier et éviter les activités spécifiques qui déclenchent ou aggravent les symptômes.
- Injections de Corticostéroïdes :
- Infiltrations Locales : Dans certains cas, des injections de corticostéroïdes peuvent être administrées localement pour réduire l’inflammation et soulager la douleur.
- Thérapie Compressives :
- Bandages ou Manchons de Compression : L’utilisation de bandages ou de manchons de compression peut aider à réduire l’enflure et à favoriser une circulation sanguine plus régulière.
- Éducation et Conseils :
- Modification des Comportements : Éduquer les patients sur les comportements à risque et leur fournir des conseils sur la modification des activités peut contribuer à la prévention des rechutes.
- Suivi Médical Régulier :
- Évaluation Continue : Un suivi médical régulier est essentiel pour évaluer la réponse au traitement, ajuster les interventions au besoin, et surveiller toute évolution de la condition.
Étude de cas
Cas No 1
Nom du Patient : Marie L., 42 ans
Symptômes : Marie se plaint de douleurs persistantes à la base de son petit doigt, d’engourdissements occasionnels et de difficultés à saisir des objets avec sa main droite. Elle travaille comme coiffeuse et utilise fréquemment des ciseaux et des instruments vibrants.
Parcours Diagnostique et de Traitement :
- Consultation Initiale :
- Marie consulte un médecin généraliste en raison de ses symptômes persistants.
- Le médecin réalise une anamnèse approfondie pour comprendre les antécédents médicaux de Marie, ses habitudes de travail, et les circonstances entourant l’apparition des symptômes.
- Examen Physique :
- L’examen physique se concentre sur la région de l’hypothenar, évaluant la sensibilité, la force musculaire, et la mobilité de la main.
- Le médecin effectue des tests spécifiques pour évaluer la circulation sanguine et la fonction nerveuse.
- Évaluation Vasculaire et Neurologique :
- Des tests vasculaires, tels que des mesures de la pression artérielle dans la main, sont réalisés pour évaluer la circulation sanguine.
- Une évaluation neurologique est effectuée pour détecter d’éventuelles altérations dans la fonction nerveuse.
- Imagerie Médicale :
- Des examens d’imagerie médicale, tels qu’une échographie Doppler ou une IRM, sont prescrits pour visualiser la région de l’hypothenar et identifier d’éventuelles anomalies anatomiques.
- Confirmation du Diagnostic :
- Les résultats des tests confirment une compression vasculaire dans la région de l’hypothenar, indiquant un possible syndrome du marteau hypothénarien.
- Traitement Conservateur :
- Marie est orientée vers un ostéopathe pour des exercices de renforcement musculaire et des techniques de mobilisation.
- Des ajustements ergonomiques sont recommandés pour réduire la pression sur la main pendant le travail.
- Gestion de la Douleur :
- Des médicaments analgésiques sont prescrits pour soulager la douleur.
- Une attelle de nuit est recommandée pour maintenir une position optimale de la main pendant le sommeil.
- Suivi Médical :
- Marie a des consultations de suivi régulières avec son médecin et son postéopathe pour évaluer la progression du traitement.
- Les ajustements sont apportés au plan de traitement au besoin.
Cas No 2
Nom du Patient : Jean-Pierre B., 55 ans
Symptômes : Jean-Pierre, un charpentier de longue date résidant sur la rive sud de Montréal, se plaint de douleurs constantes à la base de son petit doigt droit. Il remarque également une sensation d’engourdissement et une difficulté croissante à manipuler précisément ses outils.
Parcours Diagnostique et de Traitement :
- Consultation Initiale :
- Jean-Pierre consulte un médecin généraliste en raison de ses symptômes persistants.
- Le médecin explore les antécédents professionnels de Jean-Pierre, en particulier ses années en tant que charpentier, et examine la nature de ses activités quotidiennes.
- Examen Physique :
- L’examen physique se concentre sur la main droite de Jean-Pierre, évaluant la force de préhension, la sensibilité, et la présence de tout gonflement ou décoloration dans la région de l’hypothenar.
- Évaluation Vasculaire et Neurologique :
- Des tests vasculaires, y compris la mesure de la pression artérielle dans la main, sont réalisés pour évaluer le flux sanguin.
- Une évaluation neurologique est effectuée pour détecter d’éventuelles altérations de la fonction nerveuse.
- Imagerie Médicale :
- Une échographie Doppler est prescrite pour visualiser la région de l’hypothenar et identifier toute compression vasculaire.
- Une radiographie peut être réalisée pour exclure des anomalies osseuses.
- Confirmation du Diagnostic :
- Les résultats confirment une compression vasculaire dans la région de l’hypothenar, suggérant un syndrome du marteau hypothénarien d’origine professionnelle.
- Traitement Conservateur :
- Jean-Pierre est référé à un physiothérapeute spécialisé dans les affections liées au travail manuel.
- Des exercices de renforcement musculaire et des techniques de mobilisation sont prescrits pour améliorer la stabilité de la main.
- Ajustements Ergonomiques au Travail :
- Des modifications ergonomiques sont recommandées dans l’environnement de travail de Jean-Pierre pour réduire la pression sur la main.
- L’utilisation d’outils adaptés et des pauses régulières sont encouragées.
- Suivi Médical :
- Jean-Pierre suit des consultations de suivi régulières avec son médecin et son physiothérapeute.
- La gestion de la douleur est ajustée au besoin, et des conseils continus sur la prévention des rechutes sont fournis.
Conclusion
En conclusion, le syndrome du marteau hypothénarien représente un défi clinique nécessitant une approche multidisciplinaire pour le diagnostic et la gestion efficace. Les patients présentant ce syndrome peuvent manifester une variété de symptômes, allant de la douleur et de l’engourdissement à des difficultés fonctionnelles. Le processus diagnostique implique généralement une évaluation approfondie des antécédents médicaux, un examen physique spécialisé, des évaluations vasculaires et neurologiques, ainsi que des examens d’imagerie médicale.
Le traitement du syndrome du marteau hypothénarien repose sur une approche conservatrice, intégrant des interventions telles que la physiothérapie, la gestion de la douleur, des ajustements ergonomiques, et des conseils sur les modifications des activités. Ces stratégies visent à soulager les symptômes, à restaurer la fonctionnalité de la main, et à prévenir les complications potentielles. Dans certains cas, des interventions plus invasives, comme des injections de corticostéroïdes ou une intervention chirurgicale, peuvent être nécessaires.
La prévention joue également un rôle crucial, mettant l’accent sur l’éducation des travailleurs exposés à des activités manuelles répétitives, la promotion de pratiques de travail ergonomiques, et la sensibilisation aux facteurs de risque spécifiques au syndrome. Le suivi médical régulier est essentiel pour surveiller l’évolution de la condition, ajuster les plans de traitement, et offrir un soutien continu aux patients.
En somme, une approche holistique qui intègre la collaboration entre patients, professionnels de la santé, et thérapeutes spécialisés est essentielle pour aborder efficacement le syndrome du marteau hypothénarien, améliorer la qualité de vie des patients, et prévenir les complications potentielles associées à cette condition.
Références
- Coffman JD. Vasospastic diseases. In:Young JR, Graor RA, Olin JW, Bartholomew JR, eds. Peripheral vascular diseases. St. Louis, MO: Mosby-Year Book; 1991. 361–377.
- Rooke TW, Stanson AW. Vascular diseases of the upper limb. In: Young JR, Graor RA, Olin JW, Bartholomew JR, eds. Peripheral vascular diseases. St. Louis, MO: Mosby-Year Book; 1991. 651–667.
- Guttani C. De externis aneurysmatibus manu chirurgica methodice pertractandis. 1772. In: Erichsen JE, trans. Observations on aneurysm. London: Sydenham Society; 1884. 316–318.
- Von Rosen S. Ein Fall Von Thrombose in der Arteria Ulnaris nach Einwirkung von Stumper Gewalt. ACTA Chir Scand 1934;73:500–506. [Google Scholar]
- Conn J Jr, Bergan JJ, Bell JL. Hand ischemia: hypothenar hammer syndrome. Proc Inst Med Chic 1970;28:83. [PubMed] [Google Scholar]
- Vayssairat M, Debure C, Cormier JM, Bruneval P, Laurian C, Juillet Y. Hypothenar hammer syndrome: seventeen cases with long-term follow-up. J Vasc Surg 1987;5:838–843. [PubMed] [Google Scholar]
- Gaylis H, Kushlick AR. The hypothenar hammer syndrome. S Afr Med J 1976;50:125–127. [PubMed] [Google Scholar]
- Little JM, Ferguson DA. The incidence of the hypothenar hammer syndrome. Arch Surg 1972;105:684–685. [PubMed] [Google Scholar]
- Kaji H, Honma H, Usui M, Yasuno Y, Saito K. Hypothenar hammer syndrome in workers occupationally exposed to vibrating tools. J Hand Surg [Br] 1993;18:761–766. [PubMed] [Google Scholar]
- Pineda CJ, Weisman MH, Bookstein JJ, Saltzstein SL. Hypothenar hammer syndrome. Form of reversible Raynaud’s phenomenon. Am J Med 1985;79:561–570. [PubMed] [Google Scholar]
- Duncan WC. Hypothenar hammer syndrome: an uncommon cause of digital ischemia. J Am Acad Dermatol 1996;34:880–883. [PubMed] [Google Scholar]
- Al-Turk M, Metcalf WK. A study of the superficial palmar arteries using the Doppler Ultrasonic Flowmeter. J Anat 1984;138:27–32. [PMC free article] [PubMed] [Google Scholar]
- Coleman SS, Anson BJ. Arterial patterns in the hand based upon a study of 650 specimens. Surg Gynecol Obstet 1961;113:409–424. [PubMed] [Google Scholar]
- Benedict KT Jr, Chang W, McCready FJ. The hypothenar hammer syndrome. Radiology 1974;111:57–60. [PubMed] [Google Scholar]
- Blum AG, Zabel JP, Kohlmann R, Batch T, Barbara K, Zhu X, Dautel G, Dap F. Pathologic conditions of the hypothenar eminence: evaluation with multidetector CT and MR imaging. Radiographics 2006;26:1021–1044. [PubMed] [Google Scholar]
- Ferris BL, Taylor LM Jr, Oyama K, McLafferty RB, Edwards JM, Moneta GL, Porter JM. Hypothenar hammer syndrome: proposed etiology. J Vasc Surg 2000;31:104–113. [PubMed] [Google Scholar]
- Stone JR. Intimal hyperplasia in the distal ulnar artery; influence of gender and implications for the hypothenar hammer syndrome. Cardiovasc Pathol 2004;13:20–25. [PubMed] [Google Scholar]
- Williams DS. Hypothenar hammer syndrome. J Insur Med 2006;38:233–235. [PubMed] [Google Scholar]
- 19. Mousavi SM Aneurysms and arterial thrombosis of the hand. Vasc Surg 1978;12:294–305. [Google Scholar]
- 20. Karimi KM, Perlmutter AE, Freeman BG. Overuse-related vascular injury of the hand—hypothenar hammer syndrome: a case report. W V Med J 2005;101:250–252. [PubMed] [Google Scholar]
- Drape JL, Feydy A, Guerini H, Desmarais E, Godefroy D, Le Viet D, Chevrot A. Vascular lesions of the hand. Eur J Radiol 2005;56:331–343. [PubMed] [Google Scholar]
- Van de Walle PM, Moll FL, De Smet AA. The hypothenar hammer syndrome: update and literature review. Acta Chir Belg 1998;98:116–119. [PubMed] [Google Scholar]
- Dethmers RS, Houpt P. Surgical management of hypotherar and thenar hammer syndromes: a retrospective study of 31 instances in 28 patients. J Hand Surg [Br] 2005;30:419–423. [PubMed] [Google Scholar]
- De Monaco D, Fritsche E, Rigoni G, Schlunke S, Von Wartburg U. Hypothenar hammer syndrome. Retrospective study of nine cases. J Hand Surg [Br] 1999;24:731–734. [PubMed] [Google Scholar]
- Bakhach J, Chahidi N, Conde A. Hypothenar hammer syndrome: management of distal embolization by intra-arterial fibrinolytics. Chir Main 1998;17:215–220. [PubMed] [Google Scholar]
- Yakubov SJ, Nappi JF, Candela RJ, George BS. Successful prolonged local infusion of urokinase for the hypothenar hammer syndrome. Cathet Cardiovasc Diagn 1993;29: 301–303. [PubMed] [Google Scholar]
- Abudakka M, Pillai A, Al-Khaffaf H. Hypothenar Hammer Syndrome: rare or underdiagnosed? Eur J Vasc Endovasc Surg 2006;32:257–260. [PubMed] [Google Scholar]
- Wernick R, Smith DL. Bilateral hypothenar hammer syndrome: an unusual and preventable cause of digital ischemia. Am J Emerg Med 1989;7:302–306. [PubMed] [Google Scholar]
- Liskutin J, Dorffner R, Resinger M, Silberbauer K, Mostbeck G. Hypothenar hammer syndrome. Eur Radiol 2000;10:542. [PubMed] [Google Scholar]
















