Introduction
L’arthrite psoriasique (APs) représente un type d’arthrite inflammatoire qui se manifeste couramment chez les individus souffrant de psoriasis, une maladie cutanée caractérisée par la formation de plaques rouges recouvertes de squames argentées. Environ 5% des personnes atteintes de psoriasis développent ultérieurement l’arthrite psoriasique. Le psoriasis, une maladie auto-immune, survient lorsque le système immunitaire se dérègle, entraînant une « attaque » de la peau et la formation de ces plaques inflammatoires distinctives.
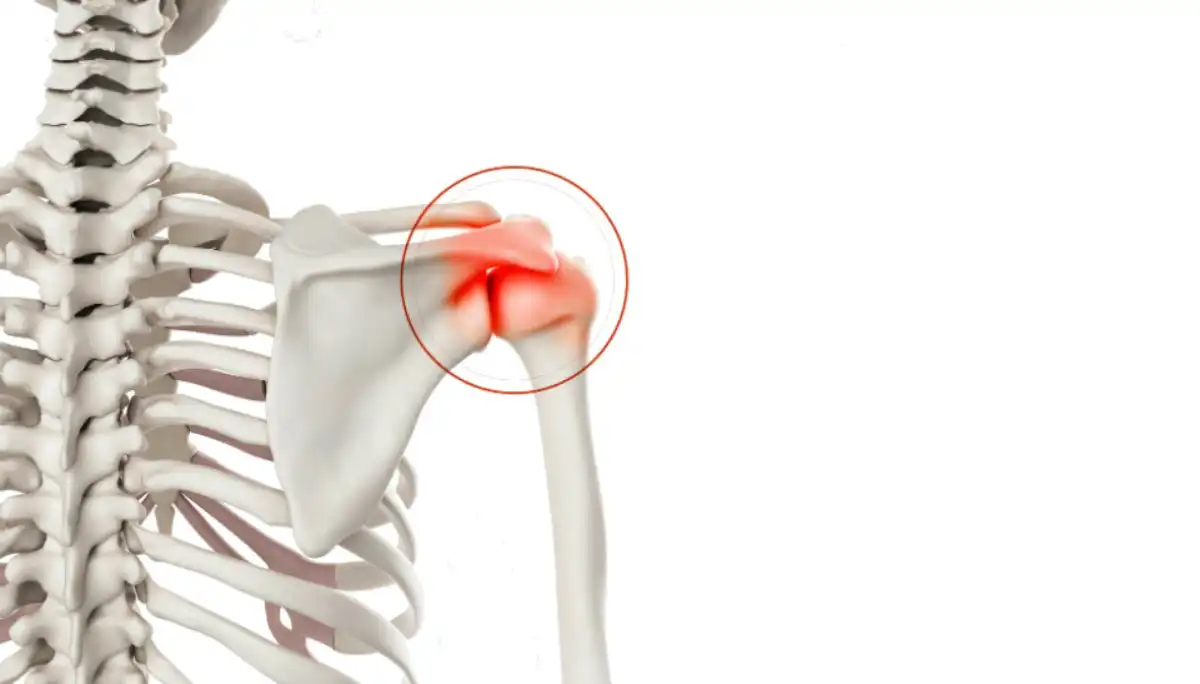
L’arthrite psoriasique cible spécifiquement les articulations, en particulier les mains, se distinguant ainsi de la polyarthrite rhumatoïde où la minéralisation est épargnée. Bien que l’apparition des lésions cutanées et de l’arthrite soit généralement désynchronisée et indépendante, 80 à 85% des personnes touchées présentent initialement des problèmes cutanés. Cette condition auto-immune affecte autant les hommes que les femmes, se déclarant généralement entre 20 et 50 ans. Les individus souffrant de psoriasis des ongles sont davantage prédisposés à développer l’arthrite psoriasique.
Le début de l’arthrite psoriasique est souvent graduel, s’étendant progressivement à d’autres articulations sur une période de quelques semaines à quelques mois. Bien que la cause exacte de cette condition demeure inconnue, la génétique joue un rôle prépondérant dans son déclenchement.
Il est crucial de souligner que l’arthrite psoriasique peut avoir un impact significatif sur la qualité de vie des individus, nécessitant une prise en charge médicale appropriée. Un suivi régulier par des professionnels de la santé, tels que des rhumatologues, peut aider à gérer les symptômes et à minimiser les dommages articulaires.
Causes de l’arthrite psoriasique
L’arthrite psoriasique est une maladie auto-immune complexe caractérisée par une inflammation des articulations et une affection cutanée appelée psoriasis. Les causes exactes de l’arthrite psoriasique ne sont pas entièrement comprises, mais plusieurs facteurs sont connus pour contribuer au développement de cette condition.
Premièrement, il existe une composante génétique importante dans l’arthrite psoriasique. Des études ont montré que les personnes ayant des membres de leur famille atteints de psoriasis ou d’arthrite psoriasique ont un risque plus élevé de développer la maladie elles-mêmes. Des variations génétiques spécifiques, telles que les gènes HLA-B27 et HLA-Cw6, ont été associées à un risque accru de développer cette condition.
Deuxièmement, des facteurs environnementaux peuvent déclencher ou aggraver l’arthrite psoriasique chez les personnes prédisposées génétiquement. Des déclencheurs potentiels incluent les infections, le stress, les blessures articulaires et certains médicaments. Ces facteurs environnementaux peuvent déclencher une réponse immunitaire anormale chez les personnes prédisposées, entraînant une inflammation des articulations et une exacerbation du psoriasis.
Troisièmement, le système immunitaire joue un rôle clé dans le développement de l’arthrite psoriasique. Dans cette maladie, le système immunitaire attaque par erreur les tissus sains du corps, provoquant une inflammation chronique des articulations et de la peau. Les cellules immunitaires, notamment les lymphocytes T et les cytokines pro-inflammatoires, sont impliquées dans ce processus inflammatoire.
Enfin, des facteurs de risque liés au mode de vie, tels que le tabagisme, la consommation excessive d’alcool et l’obésité, ont été associés à un risque accru de développer l’arthrite psoriasique. Ces facteurs peuvent aggraver l’inflammation des articulations et augmenter la sévérité des symptômes chez les personnes atteintes de cette maladie.
- Facteurs génétiques : Il existe une prédisposition génétique à l’arthrite psoriasique. Des antécédents familiaux de la maladie augmentent le risque de la développer. Certains gènes, tels que le HLA-B27, ont été associés à un risque accru d’arthrite psoriasique.Référence : Winchester, R., Minevich, G., Steshenko, V., Kirby, B., Kane, D., & Greenberg, D. A. (2012). HLA associations reveal genetic heterogeneity in psoriatic arthritis and in the psoriasis phenotype. Arthritis & Rheumatism, 64(4), 1134-1144.
- Facteurs immunologiques : Une réaction auto-immune est impliquée dans l’arthrite psoriasique, où le système immunitaire attaque par erreur les tissus sains, provoquant une inflammation des articulations. Les cellules T, un type de globule blanc, semblent jouer un rôle clé dans cette réaction immunitaire anormale.Référence : Ritchlin, C. T., & Colbert, R. A. (2017). Gladman D. Psoriatic Arthritis. New England Journal of Medicine, 376(10), 957-970.
- Prédisposition au psoriasis : La plupart des personnes atteintes d’arthrite psoriasique ont déjà été diagnostiquées avec le psoriasis, suggérant une corrélation entre les deux conditions. Les lésions cutanées du psoriasis précèdent souvent l’apparition des symptômes articulaires.Référence : Polachek, A., Li, S., Polachek, I. S., Chandran, V., Gladman, D. D., & Eder, L. (2018). Psoriatic arthritis disease activity during pregnancy and the first-year postpartum. Seminars in Arthritis and Rheumatism, 47(2), 214-220.
- Facteurs environnementaux : Certains déclencheurs environnementaux, tels que les infections, le stress et les traumatismes physiques, peuvent déclencher l’apparition de l’arthrite psoriasique chez les personnes génétiquement prédisposées. Ces facteurs peuvent stimuler la réponse immunitaire et déclencher une inflammation.Référence : Wilson, F. C., Icen, M., Crowson, C. S., McEvoy, M. T., Gabriel, S. E., & Kremers, H. M. (2009). Incidence and clinical predictors of psoriatic arthritis in patients with psoriasis: a population-based study. Arthritis & Rheumatism, 61(2), 233-239.
- Facteurs hormonaux : Des influences hormonales peuvent également jouer un rôle, car certains cas d’arthrite psoriasique semblent être liés à des changements hormonaux, tels que ceux survenant pendant la grossesse ou la ménopause.Référence : Bremner, A. P., Mason, K., & Pearce, M. S. (2013). A female preponderance in the incidence of psoriasis in Australasia and validation of an administrative case definition for population-based research. BMC Dermatology, 13(1), 10.
- Facteurs métaboliques : Des liens entre l’arthrite psoriasique et le métabolisme ont été suggérés, notamment avec des conditions telles que l’obésité et le syndrome métabolique. Ces facteurs peuvent interagir avec les composantes génétiques pour influencer le risque d’arthrite psoriasique.Référence : Haroon, M., Gallagher, P., Heffernan, E., FitzGerald, O., & Evaluation of an existing screening tool for psoriatic arthritis in people with psoriasis and the development of a new instrument: the Psoriasis Epidemiology Screening Tool (PEST) questionnaire. Clinical and Experimental Rheumatology, 32(2), 141-145.
Les cellules immunitaires attaquent les tissus sains des articulations, provoquant une inflammation, un gonflement et une douleur. La science ne comprend pas pourquoi le système immunitaire devient confus et attaque-les cellule humaine. Toutefois, la génétique participe a son développement. En effet, plus de 40 % des personnes atteintes ont un membre de leur famille atteint de cette maladie.
Symptômes de l’arthrite psoriasique
L’arthrite psoriasique est une forme d’arthrite inflammatoire qui affecte les personnes atteintes de psoriasis, une maladie de la peau caractérisée par des plaques rouges et squameuses. Les symptômes de l’arthrite psoriasique varient d’une personne à l’autre, mais ils ont tendance à affecter les articulations, la peau et parfois d’autres parties du corps. Comprendre ces symptômes est crucial pour diagnostiquer et gérer efficacement la maladie.
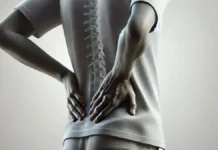
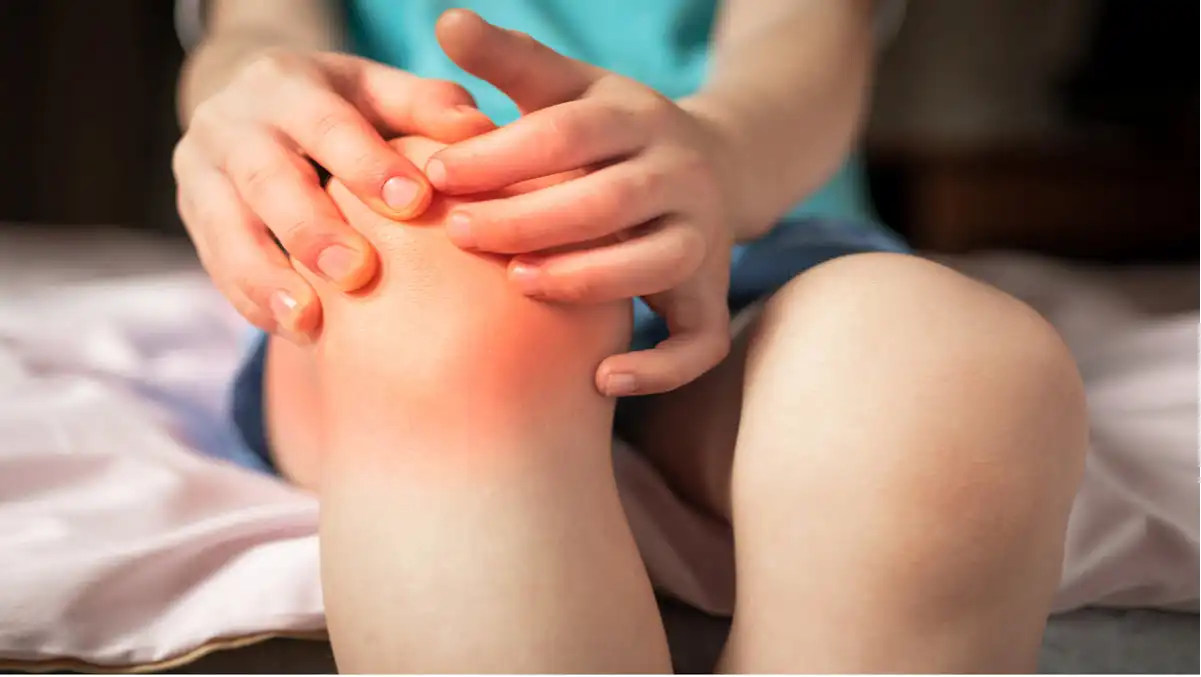
La douleur articulaire est l’un des symptômes les plus courants de l’arthrite psoriasique. Cette douleur peut être localisée dans une ou plusieurs articulations et peut être ressentie comme une douleur sourde, lancinante ou brûlante. Elle peut affecter les grosses articulations telles que les genoux, les hanches ou les épaules, ainsi que les petites articulations des mains et des pieds.
En plus de la douleur, les personnes atteintes d’arthrite psoriasique peuvent éprouver une raideur articulaire, en particulier le matin au réveil ou après une période de repos prolongée. Cette raideur peut rendre les mouvements difficiles et inconfortables, limitant ainsi la mobilité des articulations touchées.
L’inflammation des articulations est un autre symptôme caractéristique de l’arthrite psoriasique. Les articulations touchées peuvent devenir enflées, chaudes et rouges, ce qui peut entraîner une perte de mobilité et une diminution de la fonction articulaire. Cette inflammation peut également endommager le cartilage et l’os au fil du temps, ce qui peut conduire à des complications à long terme.
Chez de nombreuses personnes atteintes d’arthrite psoriasique, des plaques rouges et squameuses apparaissent sur la peau, en particulier autour des articulations touchées. Ces plaques peuvent être accompagnées de démangeaisons et d’irritations cutanées, ce qui peut aggraver l’inconfort et l’impact psychologique de la maladie.
La fatigue est un symptôme fréquent chez les personnes atteintes d’arthrite psoriasique. Cette fatigue peut être causée par la douleur chronique, l’inflammation et les difficultés liées aux activités quotidiennes en raison des symptômes de la maladie. Elle peut avoir un impact significatif sur la qualité de vie et la capacité à mener une vie normale.
Dans les cas avancés d’arthrite psoriasique non traitée, des déformations articulaires peuvent se développer. Cela peut entraîner une altération de la fonction articulaire et une diminution de la qualité de vie. De plus, certaines personnes atteintes d’arthrite psoriasique peuvent développer des symptômes oculaires tels que la conjonctivite ou l’uvéite, nécessitant une attention médicale immédiate.
Symptômes Articulaires :
- Douleur articulaire : Des douleurs articulaires, souvent associées à une sensation de raideur, sont l’un des symptômes les plus fréquents de l’arthrite psoriasique. La douleur peut être ressentie dans différentes articulations du corps.
- Enflure des articulations : Les articulations touchées peuvent présenter un gonflement visible ou une sensation d’enflure au toucher.
- Rougeur et chaleur : Les articulations touchées peuvent devenir rouges et chaudes au toucher en raison de l’inflammation.
- Rigidité : Une raideur articulaire, en particulier le matin ou après des périodes d’inactivité, est fréquente chez les personnes atteintes d’arthrite psoriasique.
- Perte de mobilité : Au fil du temps, l’inflammation articulaire non traitée peut entraîner une perte de mobilité et une diminution de la fonction articulaire.
Symptômes Cutanés :
- Psoriasis : La présence de plaques rouges et squameuses sur la peau, caractéristiques du psoriasis, est souvent observée chez les personnes atteintes d’arthrite psoriasique. Le psoriasis peut apparaître avant, pendant ou après le début des symptômes articulaires.
- Pustules sur les paumes et la plante des pieds : Certains individus présentent des pustules remplies de pus sur les paumes des mains et la plante des pieds, un symptôme spécifique appelé psoriasis pustuleux.
Symptômes Généraux :
- Fatigue : Les personnes atteintes d’arthrite psoriasique peuvent ressentir une fatigue importante, qui peut être liée à l’inflammation et au stress associés à la maladie.
- Tendinite : L’inflammation des tendons (tendinite) peut survenir, provoquant des douleurs et une perte de mobilité dans la région affectée.
- Ongles atteints : Des changements dans les ongles, tels que des décolorations, des épaississements, des stries ou des séparations de l’ongle du lit de l’ongle (pitting), peuvent se produire.
- Œdème des doigts ou des orteils : Certaines personnes développent un gonflement des doigts ou des orteils, appelé dactylite, donnant à ces membres une apparence en « saucisse ».
- Yeux rouges et douloureux : Dans de rares cas, l’inflammation peut affecter les yeux, provoquant une affection appelée uvéite.
Physiopathologie du psoriasis articulaire
La physiopathologie du psoriasis articulaire, également connu sous le nom d’arthrite psoriasique, est complexe et implique une interaction entre des facteurs génétiques, immunitaires et environnementaux. Comprendre les mécanismes sous-jacents de cette condition est crucial pour développer des traitements efficaces et ciblés.
Au niveau génétique, des études ont identifié plusieurs gènes associés au psoriasis articulaire, notamment des variants génétiques impliqués dans la réponse immunitaire et l’inflammation. Parmi ces gènes, on trouve des gènes impliqués dans la régulation du système immunitaire et des cytokines pro-inflammatoires.
Sur le plan immunologique, le psoriasis articulaire est considéré comme une maladie auto-immune, dans laquelle le système immunitaire attaque par erreur les tissus sains du corps. Dans le psoriasis articulaire, cette réponse auto-immune se traduit par une inflammation chronique des articulations, similaire à celle observée dans d’autres formes d’arthrite inflammatoire comme la polyarthrite rhumatoïde.
Une des caractéristiques clés du psoriasis articulaire est la présence de cellules immunitaires inflammatoires, telles que les lymphocytes T et les cellules dendritiques, dans les articulations touchées. Ces cellules libèrent des cytokines pro-inflammatoires, telles que le TNF-alpha, l’IL-17 et l’IL-23, qui contribuent à l’inflammation et à la destruction des tissus articulaires.
L’interaction entre les facteurs génétiques et environnementaux joue également un rôle important dans le déclenchement et l’aggravation du psoriasis articulaire. Des facteurs tels que le stress, les infections, les traumatismes articulaires et certains médicaments peuvent déclencher des poussées de la maladie chez les personnes prédisposées génétiquement.
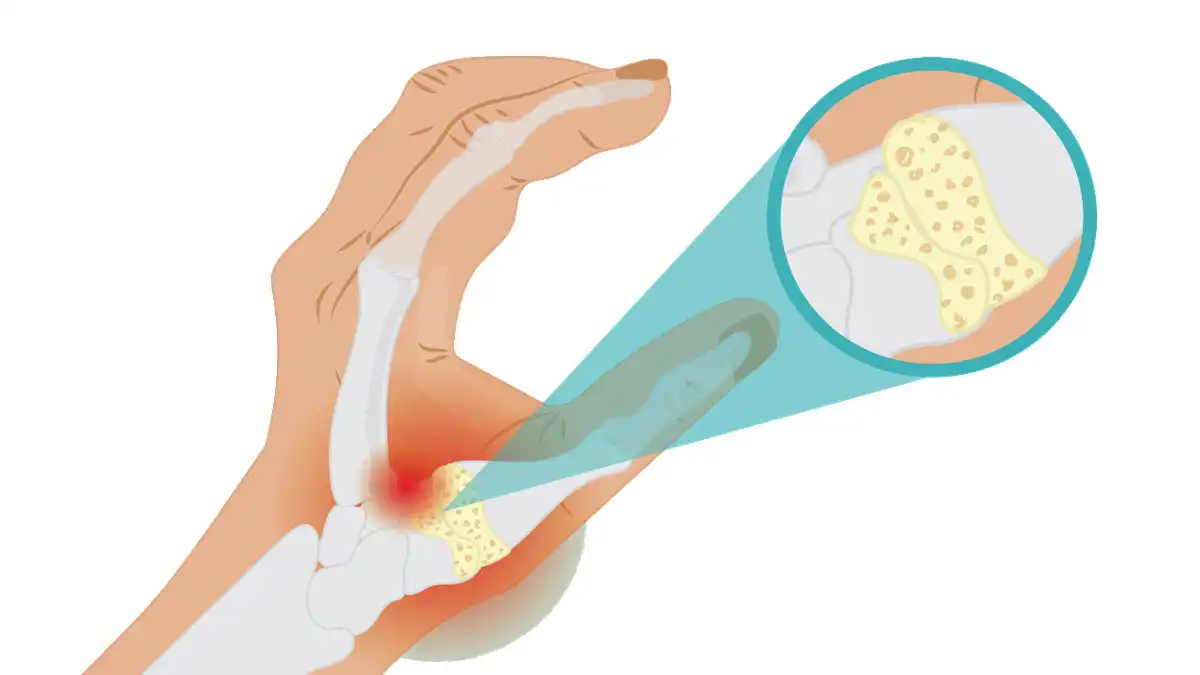
Au niveau des articulations, le psoriasis articulaire entraîne une inflammation de la membrane synoviale, qui tapisse l’intérieur des articulations. Cette inflammation chronique conduit à une hypertrophie de la membrane synoviale, à la formation de pannus (tissu inflammatoire envahissant les tissus articulaires) et à la destruction progressive du cartilage et de l’os.
En outre, le psoriasis articulaire est associé à des manifestations extra-articulaires, telles que des manifestations cutanées, des atteintes oculaires et des comorbidités cardiovasculaires. Ces manifestations témoignent de la nature systémique de la maladie et soulignent l’importance d’une approche holistique dans sa prise en charge.
- Réponse immunitaire dysrégulée : La physiopathologie commence par une dysrégulation du système immunitaire. Les cellules immunitaires, en particulier les lymphocytes T, sont activées de manière inappropriée, provoquant une réponse immunitaire exagérée.
- Inflammation cutanée : Dans le cas du psoriasis, cette réponse immunitaire exacerbée cible initialement la peau. Les lymphocytes T activés pénètrent dans la peau et déclenchent une inflammation. Cela conduit à la prolifération rapide des cellules cutanées, formant les plaques érythémateuses avec des squames caractéristiques observées dans le psoriasis.
- Production de cytokines : Les cellules immunitaires libèrent des cytokines, des protéines de signalisation qui jouent un rôle essentiel dans la communication cellulaire. Dans le psoriasis, des cytokines pro-inflammatoires telles que le TNF-alpha (facteur de nécrose tumorale alpha) et l’interleukine-17 (IL-17) sont surproduites.
- Impact sur les articulations : Dans le cas de l’arthrite psoriasique, cette inflammation ne se limite pas à la peau. Les mêmes cytokines pro-inflammatoires circulent dans le sang et peuvent atteindre les articulations, déclenchant une inflammation dans ces régions.
- Attaque des articulations : Les cellules immunitaires et les cytokines pro-inflammatoires attaquent ensuite les tissus des articulations, en particulier les membranes synoviales qui entourent les articulations. Cela provoque une inflammation synoviale, caractéristique des maladies rhumatismales inflammatoires.
- Prolifération du tissu synovial : En réponse à cette inflammation persistante, le tissu synovial à l’intérieur des articulations subit une prolifération excessive. Cela peut entraîner la formation de pannus, un tissu inflammatoire qui peut endommager les cartilages et les os environnants.
- Destruction articulaire : L’inflammation chronique et la prolifération du tissu synovial peuvent conduire à une dégradation progressive des articulations, provoquant des dommages irréversibles, la déformation des articulations et la perte de fonction.
Agents déclencheurs de l’arthrite psoriasique
- Infections : Les infections, en particulier les infections streptococciques, peuvent déclencher une réaction inflammatoire chez les personnes génétiquement prédisposées à l’arthrite psoriasique. Les infections des voies respiratoires supérieures sont souvent associées à ces déclencheurs.Référence : Albanesi, C., Madonna, S., Gisondi, P., & Girolomoni, G. (2018). The Interplay Between Keratinocytes and Immune Cells in the Pathogenesis of Psoriasis. Frontiers in Immunology, 9, 1549.
- Traumatismes Physiques : Les traumatismes physiques, tels que les blessures articulaires ou les interventions chirurgicales, peuvent déclencher l’inflammation des articulations chez certaines personnes atteintes d’une prédisposition génétique à l’arthrite psoriasique.Référence : Queiro-Silva, R., Alperi, M., & López-Larrea, C. (2016). Non-psoriatic spondyloarthritis. Best Practice & Research Clinical Rheumatology, 30(4), 673-688.
- Stress : Le stress émotionnel peut agir comme un déclencheur potentiel pour l’arthrite psoriasique. Les situations stressantes peuvent déclencher des poussées de la maladie ou aggraver les symptômes chez certaines personnes.Référence : Evers, A. W., Verhoeven, E. W., Kraaimaat, F. W., de Jong, E. M., de Brouwer, S. J., Schalkwijk, J., … & van de Kerkhof, P. C. (2010). How stress gets under the skin: cortisol and stress reactivity in psoriasis. British Journal of Dermatology, 163(5), 986-991.
- Médicaments : Certains médicaments, tels que les inhibiteurs bêta-adrénergiques utilisés pour traiter l’hypertension, peuvent agir comme des déclencheurs potentiels de l’arthrite psoriasique chez certaines personnes.Référence : Fjellner, B., Hagermark, O., & Hagermark, A. (1985). Substance P antagonists inhibit the release of IL-1 from immunocompetent cells. British Journal of Dermatology, 112(6), 651-656.
- Tabagisme : Le tabagisme est associé à un risque accru de développer l’arthrite psoriasique, et il peut également aggraver les symptômes chez ceux qui sont déjà atteints.Référence : Di Lernia, V., & Ricci, C. (2007). Does cigarette smoking protect against psoriasis?. Annals of the Rheumatic Diseases, 66(6), 859-860.
- Hormones : Les changements hormonaux, tels que ceux survenant pendant la grossesse ou la ménopause, peuvent influencer l’apparition ou l’aggravation de l’arthrite psoriasique chez certaines femmes.Référence : Cutolo, M., Sulli, A., Pizzorni, C., Accardo, S., & Nailfold capillaroscopy. Best Practice & Research Clinical Rheumatology, 17(6), 979-1006.
Signes radiologiques de l’arthrite psoriasique
- Gonflement des tissus mous – peut être dû à un gonflement des articulations, des tendons ou des tissus mous et à une dactylite.
- Érosions – généralement bien définies et situées dans une localisation périarticulaire (similaire à la PR) mais sont plus susceptibles d’être asymétriques.
- Formation d’os nouveau proliférant – caractéristique et coexistant souvent avec des changements érosifs, donnant parfois un aspect spiculé mal défini au niveau du bord de l’articulation.
- Rétrécissement de l’espace articulaire – peut se développer au fur et à mesure de l’évolution de la maladie.
- Périostite – l’inflammation de la surface périostée, en particulier au niveau de la diaphyse, peut être visible sous la forme d’une augmentation de la densité radiographique adjacente à la surface osseuse.
- Sacroiliite – des érosions et une nouvelle formation osseuse peuvent se produire dans les articulations sacro-iliaques, produisant des marges irrégulières et une sclérose. irrégulières et une sclérose, rendant ces articulations difficiles à délimiter clairement sur la radiographie.
- Spondylite – elle peut se manifester par une prolifération osseuse (syndesmophytes) dans toute la colonne vertébrale. entre les vertèbres est moins fréquent.
- Prolifération osseuse au niveau des attaches enthésiennes – par exemple au niveau des insertions du tendon d’Achille et de l’aponévrose plantaire sur le calcaire. et de l’aponévrose plantaire au niveau du calcanéum, ainsi qu’aux sites enthésiens autour du bassin.
- Déformation en forme de crayon, ostéolyse et ankylose – La destruction progressive de l’os et l’ostéolyse, en particulier dans les articulations de l’extrémité des doigts, peuvent entraîner une déformation de l’os. en particulier dans les articulations terminales des doigts, peuvent entraîner un aspect pointu de l’extrémité de la phalange et un aspect incurvé prononcé dû à la formation de nouveaux os. un aspect incurvé prononcé causé par la formation d’os nouveau à la base de la phalange adjacente, donnant un aspect de « crayon dans une tasse ».

Conclusion
L’arthrite psoriasique est une maladie inflammatoire chronique qui affecte à la fois la peau et les articulations, et elle peut significativement altérer la qualité de vie des patients. L’approche ostéopathique offre une perspective complémentaire en favorisant la mobilité des structures touchées, en réduisant les douleurs et en améliorant la fonction articulaire. En tenant compte des spécificités de chaque patient, l’ostéopathie peut jouer un rôle important dans la gestion globale de la maladie, notamment en agissant sur la mobilité, le stress et la circulation sanguine. Une prise en charge interdisciplinaire, combinant les traitements médicaux conventionnels et les approches ostéopathiques, est souvent recommandée pour obtenir les meilleurs résultats à long terme.
Il est crucial de consulter un professionnel de santé pour un diagnostic précis et un suivi adapté, afin de ralentir la progression de la maladie et d’améliorer la qualité de vie.
Références
- Karmacharya P, Chakradhar R, Ogdie A. The epidemiology of psoriaticarthritis: A literature review. Best Pract Res Clin Rheumatol. 2021 Jun;35(2):101692. [PubMed]
- Eder L, Haddad A, Rosen CF, Lee KA, Chandran V, Cook R, Gladman DD. The Incidence and Risk Factors for PsoriaticArthritis in Patients With Psoriasis: A Prospective Cohort Study. Arthritis Rheumatol. 2016 Apr;68(4):915-23. [PubMed]
- FitzGerald O, Haroon M, Giles JT, Winchester R. Concepts of pathogenesis in psoriaticarthritis: genotype determines clinical phenotype. Arthritis Res Ther. 2015 May 07;17:115. [PMC free article] [PubMed]
- Reveille JD. The genetic basis of spondyloarthritis. Ann Rheum Dis. 2011 Mar;70 Suppl 1:i44-50. [PubMed]
- Gladman DD, Anhorn KA, Schachter RK, Mervart H. HLA antigens in psoriaticarthritis. J Rheumatol. 1986 Jun;13(3):586-92. [PubMed]6.O’Rielly DD, Rahman P. Clinical and molecular significance of genetic loci associated with psoriaticarthritis. Best Pract Res Clin Rheumatol. 2021 Jun;35(2):101691. [PubMed]
- Nair RP, Stuart PE, Nistor I, Hiremagalore R, Chia NVC, Jenisch S, Weichenthal M, Abecasis GR, Lim HW, Christophers E, Voorhees JJ, Elder JT. Sequence and haplotype analysis supports HLA-C as the psoriasis susceptibility 1 gene. Am J Hum Genet. 2006 May;78(5):827-851. [PMC free article] [PubMed]
- Cafaro G, McInnes IB. Psoriaticarthritis: tissue-directed inflammation? Clin Rheumatol. 2018 Apr;37(4):859-868. [PubMed]
- Feld J, Chandran V, Haroon N, Inman R, Gladman D. Axial disease in psoriaticarthritis and ankylosing spondylitis: a critical comparison. Nat Rev Rheumatol. 2018 Jun;14(6):363-371. [PubMed]
- Feld J, Ye JY, Chandran V, Inman RD, Haroon N, Cook R, Gladman DD. Is axial psoriaticarthritis distinct from ankylosing spondylitis with and without concomitant psoriasis? Rheumatology (Oxford). 2020 Jun 01;59(6):1340-1346. [PubMed]
- Thorleifsdottir RH, Sigurdardottir SL, Sigurgeirsson B, Olafsson JH, Sigurdsson MI, Petersen H, Arnadottir S, Gudjonsson JE, Johnston A, Valdimarsson H. Improvement of psoriasis after tonsillectomy is associated with a decrease in the frequency of circulating T cells that recognize streptococcal determinants and homologous skin determinants. J Immunol. 2012 May 15;188(10):5160-5. [PubMed]
- Thrastardottir T, Love TJ. Infections and the risk of psoriaticarthritis among psoriasis patients: a systematic review. Rheumatol Int. 2018 Aug;38(8):1385-1397. [PubMed]
- Pattison E, Harrison BJ, Griffiths CE, Silman AJ, Bruce IN. Environmental risk factors for the development of psoriaticarthritis: results from a case-control study. Ann Rheum Dis. 2008 May;67(5):672-6. [PubMed]
- Eder L, Law T, Chandran V, Shanmugarajah S, Shen H, Rosen CF, Cook RJ, Gladman DD. Association between environmental factors and onset of psoriaticarthritis in patients with psoriasis. Arthritis Care Res (Hoboken). 2011 Aug;63(8):1091-7. [PubMed]