L’arthrose, forme la plus répandue d’arthrite, est une maladie progressive affectant l’ensemble de l’articulation.
Introduction
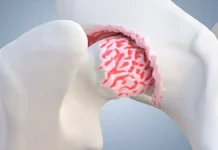
L’arthrose, communément appelée ostéoarthrose, constitue une maladie articulaire dégénérative chronique qui cible principalement les articulations mobiles du corps, notamment les genoux, les hanches, les mains et la colonne vertébrale. Cette affection se caractérise par la dégradation graduelle du cartilage, une structure essentielle qui recouvre les extrémités osseuses au sein des articulations. Le cartilage joue un rôle fondamental en facilitant les mouvements articulaires en assurant une surface lisse et en absorbant les chocs.
Avec l’arthrose, le cartilage subit un processus d’usure au fil du temps. Il s’amincit progressivement, et dans certains cas, peut même disparaître, exposant ainsi les os sous-jacents. Cette altération du cartilage entraîne une augmentation de la friction entre les os lors des mouvements, induisant des douleurs articulaires, une sensation de raideur et une réduction de la mobilité. Il est important de noter que l’arthrose ne se limite pas seulement à la dégradation du cartilage ; elle peut également impacter d’autres composants articulaires tels que la membrane synoviale et les ligaments.
Bien que l’arthrose soit souvent associée au processus naturel de vieillissement, elle peut également résulter de divers facteurs. Les traumatismes articulaires antérieurs, les prédispositions génétiques, l’obésité et les anomalies articulaires congénitales sont autant de facteurs qui peuvent contribuer au développement de l’arthrose. Ces éléments peuvent agir individuellement ou en combinaison, déclenchant ainsi le processus dégénératif au niveau des articulations.
Les symptômes de l’arthrose peuvent varier en intensité d’une personne à l’autre, et ils évoluent souvent de manière progressive au fil du temps. Les signes courants incluent des douleurs articulaires, qui peuvent être aiguës ou chroniques, une raideur articulaire, en particulier après des périodes d’inactivité, et une diminution de la mobilité dans les articulations touchées. Ces symptômes peuvent avoir un impact significatif sur la qualité de vie, limitant la capacité à effectuer des activités quotidiennes et altérant la fonctionnalité des articulations atteintes.
Le vieillissement de la population et le mode de vie moderne, caractérisé par la sédentarité et l’augmentation de l’obésité, contribuent à la prévalence croissante de l’arthrose. En raison de son caractère chronique et de son impact sur la qualité de vie, la prise en charge de l’arthrose nécessite une approche multidisciplinaire. Les options de traitement comprennent des mesures conservatrices telles que la physiothérapie, la gestion du poids, des médicaments analgésiques et anti-inflammatoires, ainsi que des interventions plus invasives comme la chirurgie articulaire, lorsque nécessaire.
En conclusion, l’arthrose demeure une condition articulaire débilitante, caractérisée par la dégradation progressive du cartilage et affectant diverses articulations du corps. Comprendre les facteurs de risque et les symptômes associés à cette affection est essentiel pour un diagnostic précoce et une gestion efficace. À mesure que la recherche médicale progresse, de nouvelles stratégies de traitement émergent, offrant ainsi un espoir continu pour améliorer la qualité de vie des personnes touchées par l’arthrose.
Causes de l’arthrose
- Vieillissement : Le vieillissement naturel est l’une des principales causes de l’arthrose. Avec l’âge, le cartilage a tendance à s’user et à perdre son élasticité.
- Facteurs génétiques : Il existe une composante génétique dans le développement de l’arthrose. Si des membres de la famille ont souffert d’arthrose, cela peut augmenter le risque pour une personne.
- Surcharge articulaire : Une utilisation excessive ou des charges répétées sur une articulation peuvent accélérer l’usure du cartilage. Cela peut être dû à des activités professionnelles, sportives ou à un excès de poids.
- Traumatismes articulaires : Les blessures articulaires, telles que les entorses graves ou les fractures impliquant une articulation, peuvent endommager le cartilage et contribuer au développement de l’arthrose plus tard dans la vie.
- Anomalies articulaires : Des malformations congénitales ou des anomalies articulaires structurelles peuvent augmenter le risque d’arthrose.
- L’obésité : L’excès de poids exerce une pression supplémentaire sur les articulations, en particulier celles qui supportent le poids corporel, comme les genoux et les hanches.
- Inflammation articulaire : Les maladies inflammatoires telles que la polyarthrite rhumatoïde peuvent endommager le cartilage et augmenter le risque d’arthrose.
- Activité physique insuffisante : Une inactivité physique peut affaiblir les muscles autour des articulations, ce qui peut contribuer au développement de l’arthrose.
Symptômes de l’arthrose
- Douleur Articulaire : La douleur est l’un des symptômes les plus fréquents de l’arthrose. Elle est généralement ressentie pendant ou après l’utilisation de l’articulation et peut s’aggraver au fil du temps.
- Raideur Articulaire : Les articulations touchées par l’arthrose peuvent devenir raides, surtout le matin ou après une période d’inactivité. La raideur tend à s’améliorer avec le mouvement.
- Perte de Souplesse : En raison de la détérioration du cartilage, la flexibilité et la mobilité de l’articulation peuvent diminuer. Les mouvements peuvent devenir plus limités.
- Crépitements ou Craquements : Certains patients peuvent ressentir ou entendre des crépitements, des craquements ou des grincements lorsqu’ils utilisent une articulation affectée. Cela est dû à la friction entre les os.
- Gonflement : Une inflammation légère peut se développer autour de l’articulation touchée, provoquant un léger gonflement.
- Déformation des Articulations : Dans certains cas avancés, l’arthrose peut entraîner une déformation articulaire visible, modifiant la forme normale de l’articulation.
- Limitation des Activités Quotidiennes : En raison de la douleur et de la raideur, les activités quotidiennes telles que marcher, monter des escaliers, ouvrir des bocaux ou écrire peuvent devenir plus difficiles.
Il est important de noter que les symptômes de l’arthrose peuvent varier en intensité d’une personne à l’autre, et tous les symptômes ne sont pas présents chez chaque individu.
Évolution de la destruction articulaire
L’arthrose, un processus dégénératif des articulations, évolue à travers différentes étapes de la destruction articulaire, entraînant progressivement des changements significatifs dans la structure et la fonction des articulations affectées.
Dégradation du Cartilage Articulaire
Au début, l’arthrose se manifeste par des altérations du cartilage. Le cartilage, qui recouvre les extrémités osseuses des articulations, commence à s’amincir et à perdre de son élasticité. Des fissures et des déchirures peuvent apparaître, perturbant la surface lisse et amortissante du cartilage.
- Usure Progressive : L’arthrose commence généralement par une usure progressive du cartilage articulaire. Le cartilage, qui recouvre les extrémités des os formant l’articulation, perd sa résilience et sa capacité à absorber les chocs.
- Diminution de la Production de Collagène : Le collagène, une protéine structurelle essentielle du cartilage, est produit en quantités réduites. Cela affaiblit la structure du cartilage.
- Diminution de la Teneur en Eau : Le cartilage perd progressivement sa teneur en eau, ce qui le rend moins souple et moins capable de supporter les forces mécaniques.
Formation d’Ostéophytes (Éperons Osseux)
À mesure que la dégénérescence progresse, le corps réagit en formant des ostéophytes. Ce sont des excroissances osseuses qui se forment aux extrémités des os affectés, dans une tentative de stabiliser l’articulation. Cependant, ces ostéophytes peuvent contribuer à une mobilité réduite et à un inconfort accru.

Inflammation Articulaire et Réponse Immunitaire
- Inflammation Locale : L’irritation et la dégradation du cartilage peuvent déclencher une réponse inflammatoire locale dans l’articulation.
- Libération de Cytokines : Les cellules du système immunitaire libèrent des cytokines pro-inflammatoires, contribuant à l’inflammation et à la destruction du cartilage.
- Activation des Cellules Synoviales : Les cellules synoviales, qui tapissent la cavité articulaire, peuvent être activées et contribuer à l’inflammation.
L’inflammation devient plus prononcée dans les stades ultérieurs. La membrane synoviale, qui tapisse l’intérieur de l’articulation, devient enflammée, entraînant une condition appelée synovite. Cette inflammation contribue à la production de liquide synovial excessif, augmentant le volume articulaire et provoquant une douleur et un gonflement accrus.
Altérations dans la Synovie au Cours de l’Arthrose
L’arthrose est une maladie articulaire dégénérative qui affecte principalement le cartilage, mais elle entraîne également des altérations importantes dans la synovie, le liquide qui lubrifie et nourrit les articulations. Ces modifications jouent un rôle clé dans l’évolution de la maladie et peuvent exacerber les symptômes de l’arthrose.
1. Rôle de la Synovie dans l’Articulation
La synovie est un liquide clair et visqueux, produit par la membrane synoviale qui tapisse l’intérieur de l’articulation. Elle a plusieurs fonctions essentielles : elle réduit la friction entre les surfaces articulaires lors des mouvements, amortit les chocs, et nourrit le cartilage en apportant les nutriments nécessaires à sa santé et en éliminant les déchets métaboliques.
2. Inflammation de la Membrane Synoviale
L’un des premiers changements observés dans l’arthrose est l’inflammation de la membrane synoviale, appelée synovite. Cette inflammation est due à la libération de cytokines pro-inflammatoires et d’enzymes destructrices par les cellules synoviales en réponse à des débris de cartilage et d’autres médiateurs inflammatoires présents dans l’articulation. La synovite est souvent responsable des poussées douloureuses dans l’arthrose, et elle contribue à la dégradation continue du cartilage.
3. Modification de la Composition de la Synovie
Avec l’arthrose, la composition du liquide synovial se modifie. Normalement riche en acide hyaluronique, un composant qui confère au liquide ses propriétés visqueuses et lubrifiantes, la synovie devient moins visqueuse et perd de son efficacité. La diminution de l’acide hyaluronique entraîne une augmentation de la friction entre les surfaces articulaires, aggravant ainsi l’usure du cartilage.
Par ailleurs, l’arthrose s’accompagne d’une augmentation de la concentration de protéines pro-inflammatoires dans la synovie. Ces protéines, telles que les métalloprotéases matricielles (MMP) et les cytokines, contribuent à la destruction du cartilage et à l’inflammation de la membrane synoviale, créant ainsi un cercle vicieux de dégénérescence articulaire.
4. Accumulation de Débris Cartilagineux
En raison de la dégradation du cartilage, des fragments de cartilage peuvent se détacher et se retrouver en suspension dans la synovie. Ces débris sont détectés par la membrane synoviale, qui réagit en augmentant la production de liquide synovial, dans une tentative de « nettoyer » l’articulation. Cependant, cette réaction entraîne souvent un épanchement articulaire, ou hydarthrose, qui provoque une douleur et une raideur supplémentaires.
5. Conséquences à Long Terme
Les altérations de la synovie dans l’arthrose ne sont pas seulement un symptôme secondaire, mais elles participent activement à la progression de la maladie. L’inflammation chronique de la membrane synoviale, la perte des propriétés lubrifiantes du liquide synovial, et l’accumulation de débris dans l’articulation contribuent à la dégradation continue du cartilage. Cela entraîne une aggravation des symptômes, tels que la douleur, la raideur, et la perte de mobilité.
Érosion du Cartilage et Exposition de l’Os Sous-Chondral dans l’Arthrose
L’arthrose est une maladie articulaire dégénérative marquée par une dégradation progressive du cartilage, la structure lisse et élastique qui recouvre les extrémités des os au niveau des articulations. Au fur et à mesure que le cartilage s’érode, l’os sous-chondral, c’est-à-dire l’os situé juste en dessous du cartilage, devient progressivement exposé. Ce processus a des conséquences majeures sur la fonctionnalité de l’articulation et la symptomatologie de l’arthrose.
1. Rôle du Cartilage Articulaire
Le cartilage articulaire joue un rôle crucial dans la protection des os et dans le bon fonctionnement des articulations. Il permet aux os de glisser les uns contre les autres sans friction, absorbant les chocs et répartissant les forces mécaniques qui s’exercent sur l’articulation. De plus, en raison de son absence de vaisseaux sanguins et de nerfs, il fonctionne de manière efficace sans causer de douleur.
2. Dégradation Progressive du Cartilage
Dans l’arthrose, le processus de dégradation du cartilage commence souvent par une réduction de l’intégrité de sa matrice extracellulaire, riche en collagène et en protéoglycanes. L’usure mécanique, associée à des facteurs biologiques tels que l’inflammation chronique, entraîne une perte progressive de l’épaisseur et de la résilience du cartilage. Cette dégradation est souvent accélérée par des enzymes comme les métalloprotéases matricielles (MMP) qui détruisent les composants de la matrice cartilagineuse.
3. Exposition de l’Os Sous-Chondral
À mesure que le cartilage s’érode, l’os sous-chondral devient de plus en plus exposé. Cet os, qui se trouve juste en dessous du cartilage, n’est pas adapté pour supporter le stress mécanique direct sans la protection du cartilage. L’exposition de l’os sous-chondral entraîne une série de modifications pathologiques, notamment une densification de l’os (sclérose), la formation de petits kystes osseux et l’apparition de fissures ou de micro-fractures.
L’absence de la surface lisse du cartilage provoque également une friction accrue entre les os lors des mouvements articulaires. Cette friction peut entraîner une douleur intense, une inflammation supplémentaire, et une réduction significative de la mobilité articulaire.
4. Formation d’Ostéophytes
En réponse à l’augmentation de la charge mécanique sur l’os exposé, le corps peut tenter de stabiliser l’articulation en formant de nouvelles excroissances osseuses appelées ostéophytes ou becs de perroquet. Ces ostéophytes peuvent restreindre davantage la mobilité de l’articulation, causer de la douleur en comprimant les nerfs environnants, et contribuer à la déformation de l’articulation.
5. Conséquences Fonctionnelles et Cliniques
L’exposition de l’os sous-chondral est associée à une douleur articulaire intense, surtout lors de l’activité physique ou du mouvement de l’articulation affectée. Les patients peuvent ressentir des craquements ou des frottements au niveau de l’articulation (crépitations), une raideur importante, et une réduction de l’amplitude des mouvements. Dans les cas avancés, cette exposition conduit à une déformation de l’articulation et à un handicap fonctionnel sévère.
Réponse des Fibres Nerveuses dans l’Arthrose
L’arthrose est une affection articulaire dégénérative complexe qui a des répercussions non seulement sur les structures articulaires telles que le cartilage et l’os, mais aussi sur les fibres nerveuses qui innervent les articulations. La réponse des fibres nerveuses au cours de l’arthrose joue un rôle clé dans la perception de la douleur et les modifications fonctionnelles associées à cette maladie.
1. Rôle des Fibres Nerveuses dans l’Articulation
Les fibres nerveuses dans les articulations ont des fonctions essentielles : elles transmettent des signaux sensoriels, notamment la douleur, la pression, et la proprioception (la perception de la position du corps dans l’espace). Elles sont particulièrement présentes dans les structures articulaires telles que la capsule articulaire, les ligaments, et la membrane synoviale.
2. Sensibilisation Nociceptive
Dans l’arthrose, les fibres nerveuses sensorielles, appelées nocicepteurs, sont activées en réponse à l’inflammation et aux dommages tissulaires. Cette activation conduit à une sensibilisation nociceptive, où les fibres nerveuses deviennent plus réactives aux stimuli douloureux. La sensibilisation peut entraîner une douleur plus intense et plus persistante, même en réponse à des stimuli qui, normalement, ne seraient pas douloureux.
Les médiateurs inflammatoires, tels que les cytokines et les prostaglandines, jouent un rôle clé dans ce processus en modifiant la sensibilité des récepteurs de la douleur. Ils peuvent amplifier les signaux douloureux et augmenter la perception de la douleur dans les articulations affectées.
3. Croissance Nerveuse Anormale
L’inflammation chronique et les dommages tissulaires dans l’arthrose peuvent provoquer une croissance anormale des fibres nerveuses. Ce phénomène, appelé néovascularisation ou croissance nerveuse pathologique, se manifeste par une prolifération des nerfs dans les tissus articulaires. Ces nouvelles fibres nerveuses, souvent plus sensibles, peuvent exacerber la douleur et contribuer à une perception douloureuse accrue.
4. Modifications de la Proprioception
Les fibres nerveuses responsables de la proprioception, qui informent le cerveau de la position et du mouvement des articulations, peuvent également être affectées par l’arthrose. L’érosion du cartilage et les changements dans la structure de l’articulation modifient les signaux proprioceptifs, ce qui peut perturber la coordination et l’équilibre. Les patients peuvent éprouver des difficultés à évaluer la position de leurs articulations, ce qui peut augmenter le risque de chutes et d’accidents.
5. Impact sur le Comportement et la Fonction
Les modifications de la réponse des fibres nerveuses ont des conséquences importantes sur le comportement et la fonction des personnes atteintes d’arthrose. La douleur chronique et la sensibilisation accrue peuvent conduire à une réduction de l’activité physique en raison de la peur de la douleur ou de l’inconfort. Cette diminution de l’activité peut aggraver la raideur articulaire et la faiblesse musculaire, créant un cercle vicieux où la douleur et la fonction réduite se renforcent mutuellement.
Déformation et Perte de Mobilité
L’arthrose est une maladie articulaire dégénérative caractérisée par la dégradation progressive du cartilage, entraînant des modifications structurales importantes au niveau des articulations. Ces changements incluent la déformation des articulations et une perte de mobilité, deux aspects majeurs qui affectent gravement la qualité de vie des personnes atteintes.
1. Déformation des Articulations
L’une des conséquences les plus visibles de l’arthrose est la déformation des articulations. Cette déformation résulte de plusieurs processus interdépendants :
- Usure du Cartilage : La dégradation progressive du cartilage articulaire expose l’os sous-jacent, entraînant une perte de la surface lisse et uniforme nécessaire au mouvement fluide. La disparition du cartilage permet aux os de frotter directement l’un contre l’autre, ce qui peut entraîner des modifications structurelles comme des déformations osseuses et la formation d’ostéophytes (becs de perroquet).
- Formation d’Ostéophytes : En réponse à l’augmentation de la charge mécanique sur l’os sous-chondral, l’organisme peut former des excroissances osseuses appelées ostéophytes. Ces excroissances modifient la forme de l’articulation et peuvent contribuer à des déformations visibles telles que des bosses ou des protubérances osseuses.
- Changements Ligamentaires et Capsulaires : L’inflammation chronique et la dégradation du cartilage peuvent également affecter les ligaments et la capsule articulaire. L’épaississement et le raccourcissement des ligaments peuvent contribuer à des déformations articulaires supplémentaires et à une altération de la stabilité de l’articulation.
2. Perte de Mobilité
La perte de mobilité est une autre conséquence majeure de l’arthrose, souvent étroitement liée à la déformation articulaire :
- Raideur Articulaire : La déformation et l’inflammation chronique entraînent une raideur des articulations. Cette raideur est souvent exacerbée par la douleur et l’épanchement articulaire, qui limitent l’amplitude des mouvements. Les patients peuvent éprouver des difficultés à effectuer des mouvements normaux, ce qui impacte leur capacité à réaliser des activités quotidiennes.
- Diminution de l’Amplitude des Mouvements : La destruction du cartilage et la formation d’ostéophytes restreignent l’espace articulaire disponible, réduisant ainsi l’amplitude des mouvements. Les articulations peuvent devenir moins flexibles et plus rigides, ce qui limite la capacité à bouger librement.
- Douleur et Inflammation : La douleur articulaire causée par la friction osseuse et l’inflammation contribue également à la réduction de la mobilité. La douleur peut rendre difficile le mouvement de l’articulation, incitant les patients à limiter leurs activités physiques pour éviter l’inconfort. Cette restriction volontaire ou involontaire des mouvements peut aggraver la raideur et la faiblesse musculaire, réduisant encore plus la mobilité.
3. Conséquences Fonctionnelles
La déformation et la perte de mobilité ont des impacts importants sur la fonction quotidienne :
- Difficultés Fonctionnelles : Les patients peuvent éprouver des difficultés à effectuer des tâches courantes telles que marcher, monter des escaliers, ou se pencher. Les activités qui étaient autrefois simples peuvent devenir pénibles ou impossibles à réaliser.
- Altération de la Qualité de Vie : La douleur chronique, la raideur, et la perte de mobilité peuvent entraîner des limitations importantes dans les activités sociales et professionnelles. La diminution de la capacité à participer aux activités habituelles peut affecter le bien-être émotionnel et social des individus.
Raideur et Perte de Fonction
Au stade avancé, la raideur articulaire devient plus prononcée, limitant considérablement la capacité de mouvement. La douleur persiste, la fonction articulaire est fortement compromise, et les activités quotidiennes deviennent de plus en plus difficiles à réaliser.
Il est essentiel de noter que la progression de l’arthrose peut varier d’une personne à l’autre, et tous les individus n’atteindront pas nécessairement tous ces stades. La prise en charge précoce, les approches de traitement adaptées et la gestion de la douleur sont cruciales pour améliorer la qualité de vie des personnes atteintes d’arthrose.

Le cartilage articulaire est le principal indicateur du début de la dégénérescence. À certains endroits, la surface du cartilage articulaire se fend et se craquelle, sa teneur en sulfate de chondroïtine diminue et la surface perd son caractère lisse et brillant. La structure des couches plus profondes se modifie également : à certains endroits, cela se traduit par un gonflement, à d’autres, la structure devient friable.

Localisation de l’arthrose

emplacements les plus courants.
- Genou : L’arthrose affecte principalement l’articulation fémorotibiale, où le cartilage entre le fémur et le tibia se décompose.
- Hanche : L’arthrose de la hanche se produit au niveau de l’articulation coxofémorale, où la surface cartilagineuse de l’os de la cuisse (fémur) rencontre le bassin (iliaque).
- Main et Poignet : Les petites articulations des mains et des poignets sont souvent touchées, incluant les articulations interphalangiennes et carpo-métacarpiennes.
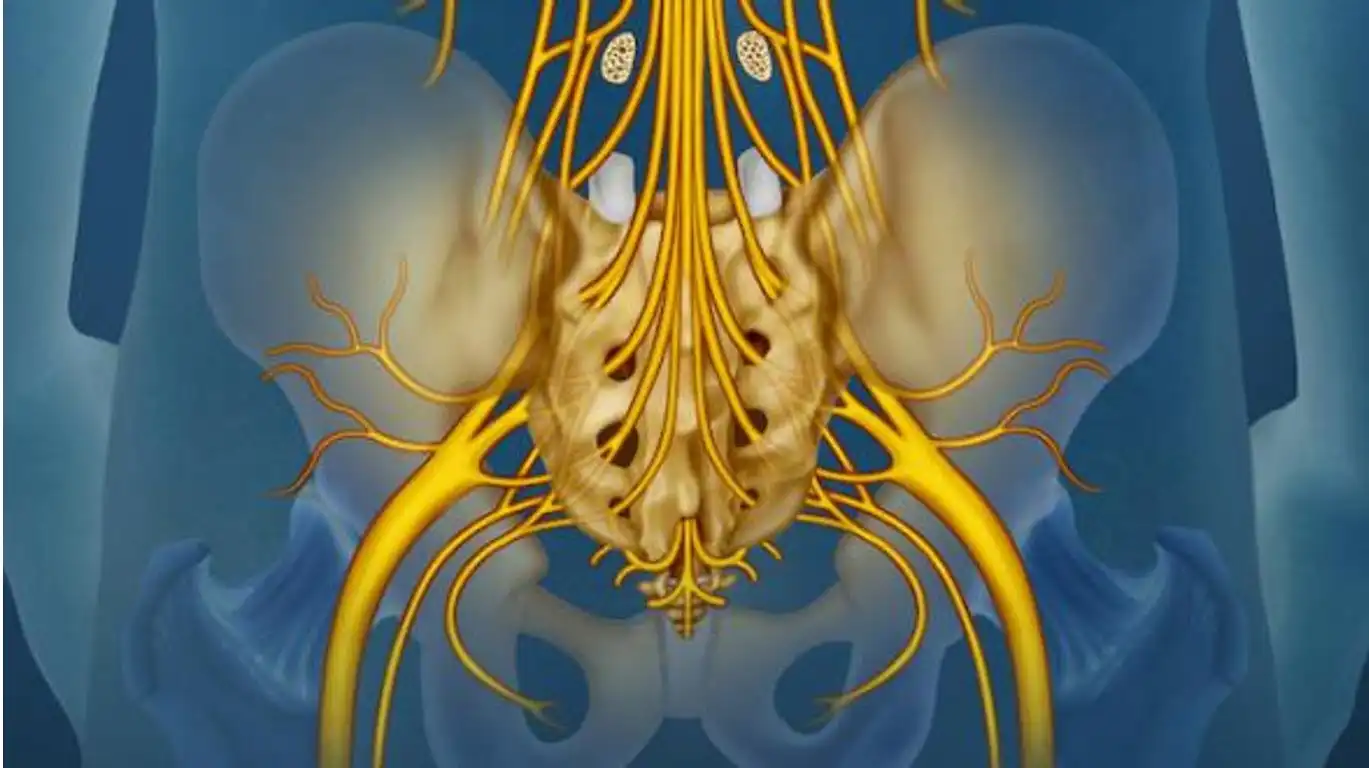
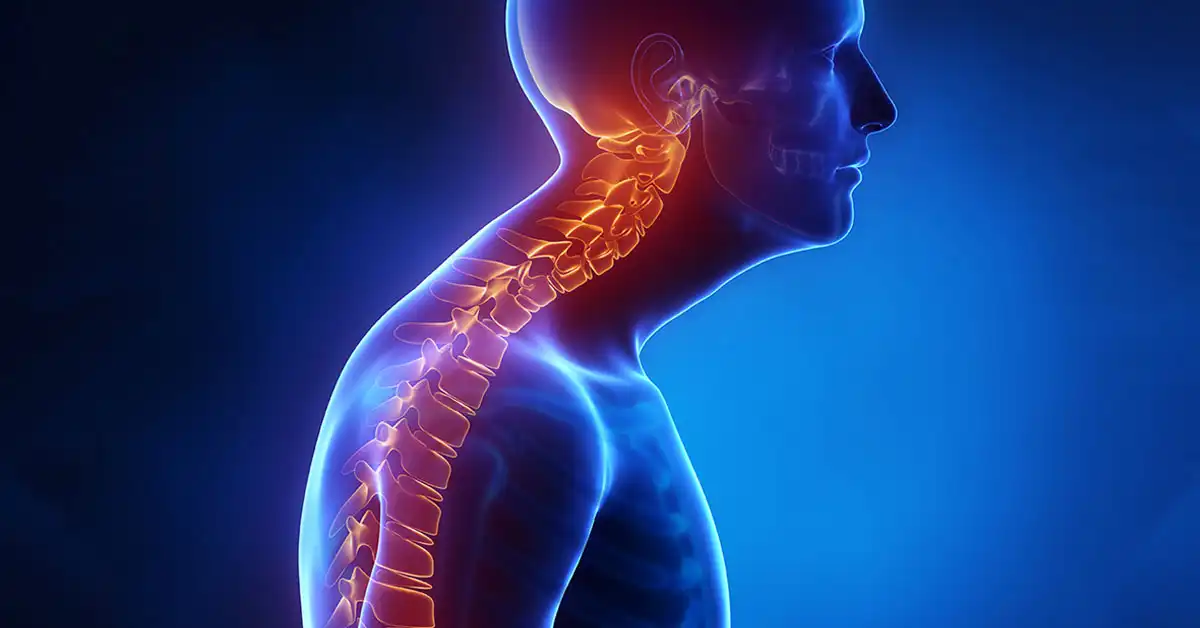
- Colonne Vertébrale (Rachis) : Les facettes articulaires de la colonne vertébrale, où les vertèbres se rencontrent, peuvent être affectées par l’arthrose. Les disques intervertébraux, les vertèbres et les facettes articulaires de L4 à LS, C4 à C7 et les vertèbres thoraciques supérieures sont fréquemment touchés.
- Pied et Cheville : L’arthrose peut impacter les articulations du pied et de la cheville, y compris les articulations métatarso-phalangiennes et les articulations subtalaires.
- Épaule : L’arthrose de l’épaule survient au niveau de l’articulation glénohumérale, où la tête de l’humérus se connecte à la cavité glénoïde de la scapula.
Chaque articulation touchée présente des caractéristiques spécifiques en termes de symptômes et d’impact fonctionnel. La dégradation du cartilage dans ces articulations est à la source des symptômes douloureux associés à l’arthrose.
Main

Prévention de l’arthrose
La prévention de l’arthrose repose sur plusieurs mesures liées au mode de vie et aux habitudes quotidiennes. Voici quelques conseils pour réduire le risque de développer de l’arthrose :
- Maintenir un poids santé : L’excès de poids exerce une pression supplémentaire sur les articulations, en particulier celles des genoux, des hanches et de la colonne vertébrale. Maintenir un poids corporel sain peut réduire la contrainte sur les articulations et aider à prévenir l’arthrose.
- Adopter une alimentation équilibrée : Une alimentation riche en nutriments, en particulier en calcium et en vitamine D, peut contribuer à la santé des os et des articulations. Les aliments riches en omega-3, tels que les poissons gras, peuvent également avoir des effets anti-inflammatoires bénéfiques.
- Pratiquer une activité physique régulière : L’exercice renforce les muscles qui entourent les articulations, les protégeant ainsi des contraintes excessives. Les activités à faible impact, comme la natation, le vélo et la marche, sont particulièrement bénéfiques pour maintenir la flexibilité des articulations sans les surcharger.
- Éviter les traumatismes articulaires : Les blessures articulaires, qu’elles soient liées au sport, à des accidents ou à d’autres activités, peuvent augmenter le risque de développer de l’arthrose. Il est important de prendre des précautions, comme l’utilisation d’équipements de protection appropriés, pour éviter les traumatismes articulaires.
- Adopter une bonne posture : Une posture correcte lors de la marche, de la position assise ou d’autres activités peut contribuer à réduire la pression exercée sur les articulations. Des ergonomes peuvent aider à concevoir des environnements de travail et de vie qui favorisent une posture correcte.
- Éviter le tabagisme : Des études ont montré que le tabagisme peut augmenter le risque de développer de l’arthrose. En arrêtant de fumer, on peut réduire cette prédisposition.
- Gérer le stress : Le stress chronique peut contribuer à l’inflammation dans le corps, ce qui peut aggraver les symptômes de l’arthrose. La pratique de techniques de gestion du stress, telles que la méditation et le yoga, peut être bénéfique.
- Consulter régulièrement un professionnel de la santé : Des examens médicaux réguliers peuvent aider à identifier tout signe précoce d’arthrose. Un professionnel de la santé peut fournir des conseils personnalisés en fonction de la santé globale de chaque individu.
En adoptant ces mesures préventives, les individus peuvent contribuer à réduire leur risque de développer de l’arthrose et à maintenir la santé de leurs articulations tout au long de leur vie. Il est important de consulter un professionnel de la santé pour obtenir des conseils spécifiques à sa situation individuelle.
Comparaison entre l’arthrose et l’arthrite
L’arthrose et l’arthrite sont deux maladies articulaires courantes, souvent confondues en raison de leurs symptômes similaires. Cependant, elles diffèrent par leurs causes, leurs mécanismes d’action et leurs traitements. Dans cet article, nous allons explorer les distinctions majeures entre ces deux affections pour mieux comprendre leurs spécificités.
Qu’est-ce que l’arthrose?
L’arthrose, également appelée ostéoarthrite, est une maladie dégénérative qui touche principalement le cartilage des articulations. Avec le temps, le cartilage, qui agit comme un coussin entre les os, s’use, entraînant des douleurs, une raideur et une perte de mobilité. L’arthrose est généralement associée à l’âge, mais des facteurs comme l’hérédité, les blessures articulaires répétitives, et l’obésité peuvent accélérer son apparition. Les articulations les plus fréquemment affectées par l’arthrose sont celles qui supportent le plus de poids, telles que les genoux, les hanches et la colonne vertébrale, mais elle peut aussi toucher les mains et les doigts.
Les symptômes de l’arthrose se développent lentement et s’aggravent avec le temps. Les patients ressentent généralement une douleur articulaire après l’activité physique, une raideur matinale qui s’améliore avec le mouvement, ainsi qu’une réduction de l’amplitude de mouvement. L’arthrose est une maladie chronique, sans traitement curatif, mais des approches comme la physiothérapie, les médicaments anti-inflammatoires, et parfois la chirurgie peuvent aider à gérer les symptômes et à améliorer la qualité de vie des patients.
Qu’est-ce que l’arthrite?
L’arthrite, quant à elle, désigne un groupe de maladies inflammatoires qui affectent les articulations. Parmi les formes les plus courantes, on trouve la polyarthrite rhumatoïde et la goutte. Contrairement à l’arthrose, l’arthrite est causée par une inflammation de la membrane synoviale, le tissu qui entoure les articulations. Cette inflammation provoque un gonflement, une rougeur, une chaleur et une douleur articulaire. Dans les cas sévères, l’arthrite peut entraîner une érosion osseuse et une déformation articulaire.
La polyarthrite rhumatoïde, par exemple, est une maladie auto-immune où le système immunitaire attaque par erreur les articulations, provoquant une inflammation chronique. Elle peut toucher n’importe quelle articulation, mais les petites articulations des mains et des pieds sont souvent les premières affectées. Contrairement à l’arthrose, qui touche principalement les personnes âgées, l’arthrite peut survenir à tout âge, y compris chez les jeunes adultes et même les enfants.
Comparaison des traitements
Le traitement de l’arthrose se concentre principalement sur la gestion des symptômes, tandis que celui de l’arthrite vise à réduire l’inflammation et à prévenir les dommages articulaires. Les anti-inflammatoires non stéroïdiens (AINS) sont couramment utilisés pour les deux affections, mais les personnes atteintes de polyarthrite rhumatoïde peuvent également avoir besoin de médicaments immunosuppresseurs pour contrôler l’activité de la maladie.
L’arthrose et l’arthrite sont donc deux maladies articulaires distinctes, avec des causes et des traitements spécifiques. Comprendre ces différences est essentiel pour un diagnostic précis et une prise en charge adaptée, permettant aux patients de mieux gérer leur condition et de maintenir une bonne qualité de vie.
Impacts psychologiques de l’arthrose
L’arthrose, en tant que maladie dégénérative chronique, n’affecte pas seulement le corps, mais a également des répercussions significatives sur le bien-être psychologique des personnes qui en souffrent. La douleur constante, la perte de mobilité, et la diminution de la qualité de vie peuvent conduire à une série de défis émotionnels et psychologiques. Explorons les principaux impacts psychologiques de l’arthrose.
Dépression et Anxiété
L’une des conséquences les plus courantes de l’arthrose est l’apparition de symptômes dépressifs et anxieux. La douleur chronique associée à l’arthrose peut être épuisante, tant physiquement que mentalement. Elle limite les activités quotidiennes, entraîne une perte d’indépendance et peut isoler socialement les personnes atteintes. Cette combinaison de douleur et d’isolement est un terreau fertile pour le développement de la dépression. De plus, l’incertitude quant à l’évolution de la maladie et l’anxiété liée à la douleur future ou à l’aggravation des symptômes contribuent également à un état de stress chronique.
Sentiment de Perte et de Frustration
La perte de mobilité et la difficulté à accomplir des tâches qui étaient autrefois simples peuvent provoquer un profond sentiment de perte et de frustration. Les personnes atteintes d’arthrose peuvent se sentir incapables de participer aux activités qu’elles appréciaient auparavant, comme le sport, les loisirs ou même les tâches ménagères. Cette perte d’autonomie peut entraîner une baisse de l’estime de soi et un sentiment d’impuissance, aggravant encore les symptômes psychologiques.
Isolement Social
L’isolement social est un autre impact majeur de l’arthrose. La douleur et la raideur articulaires peuvent rendre difficile la participation aux activités sociales, aux réunions familiales ou aux sorties avec des amis. Avec le temps, cette réduction des interactions sociales peut entraîner un isolement, exacerber la dépression, et diminuer la qualité de vie. De plus, l’isolement peut empêcher les individus de rechercher le soutien dont ils ont besoin, qu’il soit émotionnel ou pratique, ce qui peut aggraver encore leur état.
Changement de Perception de Soi
L’arthrose peut également modifier la perception qu’une personne a d’elle-même. Les limitations physiques imposées par la maladie peuvent amener les personnes à se sentir vieilles, même si elles sont encore jeunes. Cette perception altérée peut influencer la manière dont elles se voient et se comportent, affectant négativement leur confiance en elles et leur attitude envers la vie.
Gestion du Stress
La gestion de la douleur et de la progression de l’arthrose est une source constante de stress. Les stratégies d’adaptation, telles que l’apprentissage de nouvelles façons de bouger ou l’adaptation du mode de vie pour réduire la douleur, peuvent être stressantes. La nécessité de s’adapter constamment peut épuiser les ressources psychologiques, augmentant le risque de burn-out émotionnel.
Diagnostic de l’arthrose
- Anamnèse : Les professionnels de la santé recueilleront des informations détaillées sur les symptômes, la durée de leur apparition, et tout facteur déclenchant potentiel. Les antécédents médicaux familiaux et les blessures articulaires antérieures sont également pris en compte.
- Examen physique : Un examen physique approfondi est réalisé pour évaluer l’amplitude des mouvements, la stabilité des articulations, et la présence de signes tels que l’inflammation, des déformations, ou des bruits articulaires caractéristiques.
- Examens radiologiques : Pour confirmer le diagnostic d’arthrose et évaluer l’étendue des dommages articulaires, différents examens d’imagerie peuvent être utilisés, tels que :
- Radiographies (rayons X) : Ils révèlent des caractéristiques spécifiques de l’arthrose, comme la perte d’espace articulaire et la formation d’ostéophytes.
- IRM (Imagerie par Résonance Magnétique) : Plus sensible pour détecter les changements dans les tissus mous autour des articulations.
- Scintigraphie osseuse : Elle évalue la perfusion sanguine et l’activité métabolique des os, identifiant les zones d’inflammation ou de dégénérescence.
- Analyse de liquide synovial : Une ponction articulaire peut être réalisée pour prélever et analyser le liquide synovial, aidant à exclure d’autres causes potentielles de l’inflammation.
- Évaluation des marqueurs biologiques : Certains tests sanguins peuvent être effectués pour éliminer d’autres causes possibles de symptômes articulaires.
Questions fréquemment posées
- Qu’est-ce que l’arthrose ?
- L’arthrose est une maladie articulaire dégénérative caractérisée par la dégradation progressive du cartilage qui recouvre les extrémités des os au niveau des articulations.
- Quelles sont les causes de l’arthrose ?
- Les causes de l’arthrose peuvent inclure le vieillissement, des facteurs génétiques, des contraintes mécaniques excessives, des traumatismes articulaires répétés, l’obésité et d’autres facteurs liés au mode de vie.
- Quelles sont les articulations les plus souvent touchées par l’arthrose ?
- L’arthrose peut affecter diverses articulations, mais les articulations les plus fréquemment touchées comprennent les genoux, les hanches, les mains et la colonne vertébrale.
- Quels sont les symptômes de l’arthrose ?
- Les symptômes courants de l’arthrose comprennent la douleur articulaire, la raideur, la perte de mobilité, l’enflure et parfois la formation d’ostéophytes (excédents osseux).
- Comment l’arthrose est-elle diagnostiquée ?
- Le diagnostic de l’arthrose implique souvent l’évaluation des symptômes par un professionnel de la santé, des examens radiologiques (radiographies) pour évaluer l’état des articulations, et parfois des tests sanguins pour exclure d’autres causes possibles.
- Y a-t-il des traitements efficaces pour l’arthrose ?
- Bien qu’il n’y ait pas de remède définitif pour l’arthrose, il existe plusieurs options de traitement pour soulager les symptômes. Celles-ci peuvent inclure des médicaments analgésiques, des anti-inflammatoires, l’ostéopathie, des changements de mode de vie, et dans certains cas, des interventions chirurgicales comme la pose de prothèses.
- L’arthrose peut-elle être prévenue ?
- Bien qu’il ne soit pas toujours possible de prévenir complètement l’arthrose, adopter un mode de vie sain, maintenir un poids corporel normal, faire de l’exercice régulièrement, et éviter les traumatismes articulaires excessifs peuvent aider à réduire le risque.
- Quelle est la différence entre l’arthrose et l’arthrite ?
- L’arthrose est une maladie dégénérative du cartilage articulaire, tandis que l’arthrite est une inflammation des articulations. Bien qu’elles puissent partager certains symptômes, les mécanismes sous-jacents et les traitements peuvent différer.
- Question : Quels sont les premiers signes de l’arthrose que je devrais surveiller ?
- Réponse : Les premiers signes de l’arthrose peuvent inclure une légère douleur articulaire, une raideur matinale, une sensation de frottement ou de craquement dans l’articulation concernée, et une légère enflure.
- Question : Est-ce que l’arthrose peut affecter des personnes jeunes, ou est-ce généralement lié au vieillissement ?
- Réponse : Bien que l’arthrose soit plus fréquente avec l’âge, elle peut également affecter des personnes plus jeunes en raison de facteurs tels que des traumatismes articulaires, des anomalies génétiques, ou des conditions médicales sous-jacentes.
- Question : Les traitements naturels, comme les suppléments alimentaires, sont-ils efficaces pour soulager les symptômes de l’arthrose ?
- Réponse : Certains suppléments tels que la glucosamine et la chondroïtine ont été étudiés, mais les résultats sont mitigés. Avant de prendre des suppléments, il est recommandé de consulter un professionnel de la santé.
- Question : Comment la perte de poids peut-elle aider à soulager les symptômes de l’arthrose, surtout au niveau des genoux ?
- Réponse : La perte de poids réduit la pression sur les articulations, en particulier les genoux. Cela peut contribuer à soulager la douleur et à ralentir la progression de l’arthrose.
- Question : Quels sont les exercices recommandés pour les personnes atteintes d’arthrose ?
- Réponse : Les exercices à faible impact, tels que la natation, le vélo et la marche, sont souvent recommandés. Ils renforcent les muscles environnants, améliorent la flexibilité et contribuent à maintenir la mobilité articulaire.
Livres suggérés
En français :
- « Comprendre l’arthrose » de Michèle Freud et Alain Béthoux
- Ce livre propose une approche compréhensible de l’arthrose, couvrant les causes, les symptômes et les différentes méthodes de traitement.
- « Arthrose: Comment la combattre au quotidien » de Jean-Yves Maigne
- est un livre qui offre des conseils pratiques pour vivre avec l’arthrose au jour le jour. L’auteur, Jean-Yves Maigne, qui est médecin et spécialiste de la douleur, partage son expertise sur la gestion des symptômes de l’arthrose. Le livre aborde divers aspects de la maladie, y compris les causes, les symptômes et les différentes méthodes de traitement. Maigne met particulièrement l’accent sur l’importance de l’activité physique adaptée et fournit des recommandations spécifiques pour aider les personnes atteintes d’arthrose à maintenir une vie active malgré la maladie. En plus de cela, le livre propose des conseils sur l’alimentation, la gestion du stress et d’autres aspects du mode de vie qui peuvent influencer la manière dont on vit avec l’arthrose. C’est un guide accessible et informatif qui vise à aider les lecteurs à mieux comprendre et à faire face à l’arthrose au quotidien..
- « L’Arthrose, une maladie incurable ? » de Bernard Bui-Xuân et Dominique Lanzetta
- Ce livre explore les différentes facettes de l’arthrose, en abordant les aspects médicaux, les traitements disponibles, et en mettant l’accent sur la manière dont les patients peuvent mieux vivre avec cette condition au quotidien. Les auteurs proposent des conseils pratiques, des informations sur l’alimentation, l’exercice physique adapté, et des stratégies pour soulager les symptômes de l’arthrose. Ils cherchent également à démystifier certains préjugés et idées reçues sur cette maladie articulaire.
En anglais :
- « The Arthritis Cure » by Jason Theodosakis, Brenda Adderly, and Barry Fox
- Ce livre propose des approches holistiques pour la gestion de l’arthrose, mettant l’accent sur la nutrition, l’exercice et les compléments alimentaires.
- « Arthritis For Dummies » by Barry Fox, Nadine Taylor, and Jinoos Yazdany
- Un guide informatif et accessible sur l’arthrite, avec des conseils pratiques pour la gestion des symptômes.
- « The First Year: Rheumatoid Arthritis » by M.E.A. McNeil
- Bien que centré sur l’arthrite rhumatoïde, ce livre offre des informations utiles sur la gestion des symptômes et les ajustements de mode de vie.
Signes Radiographique de l’arthrose
Les signes radiographiques de l’arthrose sont souvent utilisés pour diagnostiquer cette affection et évaluer son étendue. Voici quelques-uns des signes radiographiques courants de l’arthrose :
- Rétrécissement de l’espace articulaire : Sur les radiographies, un rétrécissement de l’espace entre les os de l’articulation peut indiquer une perte de cartilage.
- Ostéophytes : Aussi appelés « becs de perroquet », ce sont des excroissances osseuses qui se forment aux bords des os, en réaction à la perte de cartilage.
- Sclérose sous-chondrale : Une augmentation de la densité osseuse sous le cartilage affecté, souvent observée comme une zone plus blanche sur les radiographies.
- Kystes sous-chondraux : Des poches de liquide qui se forment sous le cartilage endommagé.
- Déformations articulaires : Les changements dans la forme normale de l’articulation, résultant de la perte de cartilage et de la déformation des os.
- Éperons osseux : Des excroissances osseuses qui peuvent se développer autour des articulations touchées.
- Géodes osseuses : Des zones de perte de substance osseuse, souvent associées à une inflammation.
- Cristaux dans l’articulation : Dans certains cas, des dépôts de cristaux peuvent être visibles, en particulier dans l’arthrose associée à la goutte.
- Alignement inapproprié : La détérioration du cartilage peut entraîner un mauvais alignement des os, affectant la structure articulaire.
- Érosion des surfaces articulaires : Une usure anormale de la surface articulaire visible sur les radiographies.

Conclusion
En conclusion, l’arthrose est une condition articulaire dégénérative qui peut avoir des répercussions significatives sur la vie quotidienne des personnes concernées. Les symptômes, tels que la douleur chronique, la perte de mobilité et les ajustements de vie nécessaires, peuvent entraîner des défis physiques et psychologiques. Il est essentiel de reconnaître que l’arthrose va au-delà des aspects purement physiques et touche également la santé mentale et émotionnelle.
La prise en charge de l’arthrose nécessite une approche holistique, impliquant des traitements médicaux pour soulager la douleur, des ajustements de vie pour maintenir la fonctionnalité, et un soutien psychologique pour faire face aux défis émotionnels. L’éducation sur la maladie, la promotion de modes de vie sains, et l’accès à un réseau de soutien social et médical sont des éléments clés pour améliorer la qualité de vie des personnes atteintes d’arthrose.
Bien que l’arthrose puisse présenter des obstacles importants, la recherche continue et les progrès dans les traitements offrent de l’espoir. En favorisant la sensibilisation, l’acceptation et l’adaptabilité, il est possible d’optimiser la gestion de l’arthrose, permettant aux individus de maintenir une vie épanouissante malgré les défis posés par cette condition délicate.
Références
- PubMed :
- PubMed est une base de données gratuite de la National Library of Medicine qui indexe des articles médicaux de revues révisées par des pairs.
- Organisations de Santé :
- World Health Organization (WHO) – L’Organisation mondiale de la santé peut fournir des informations globales sur la santé.
- Associations Médicales :
- American College of Rheumatology (ACR) – Le Collège américain de rhumatologie propose des recommandations cliniques et des ressources sur les maladies rhumatismales.
- Centers for Disease Control and Prevention (CDC) :
- CDC Arthritis – Le CDC propose des informations sur l’arthrite, y compris l’arthrose.
- Société Française de Rhumatologie :
- Société Française de Rhumatologie – Une ressource pour des informations en français sur les maladies rhumatismales.
- Revue Médicale – The Lancet :
- The Lancet Rheumatology – Une revue médicale réputée avec des articles sur la rhumatologie