Introduction — Comprendre le syndrome fémoro-patellaire
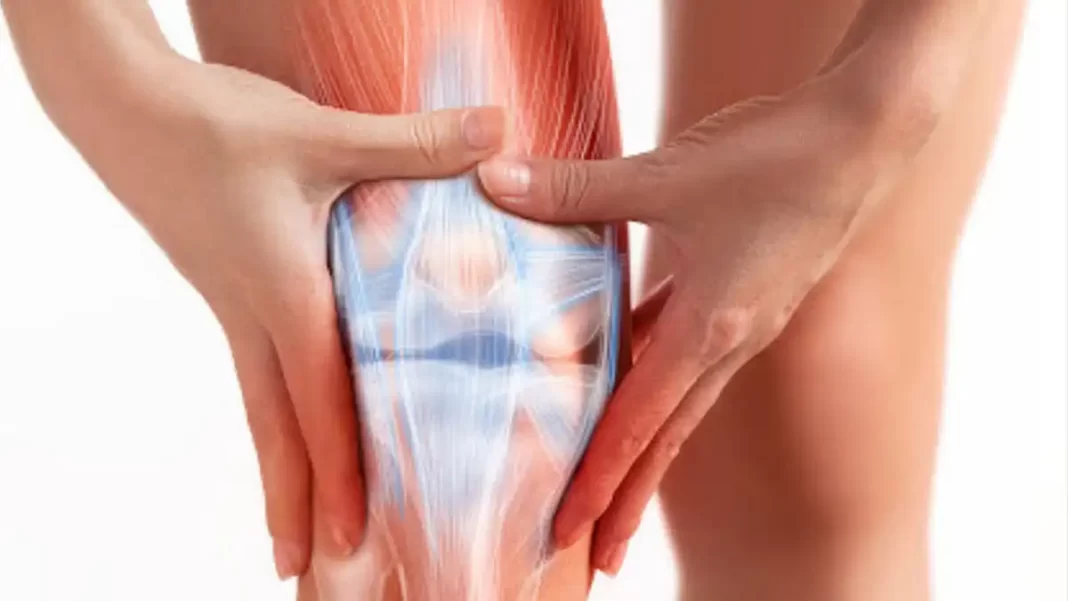
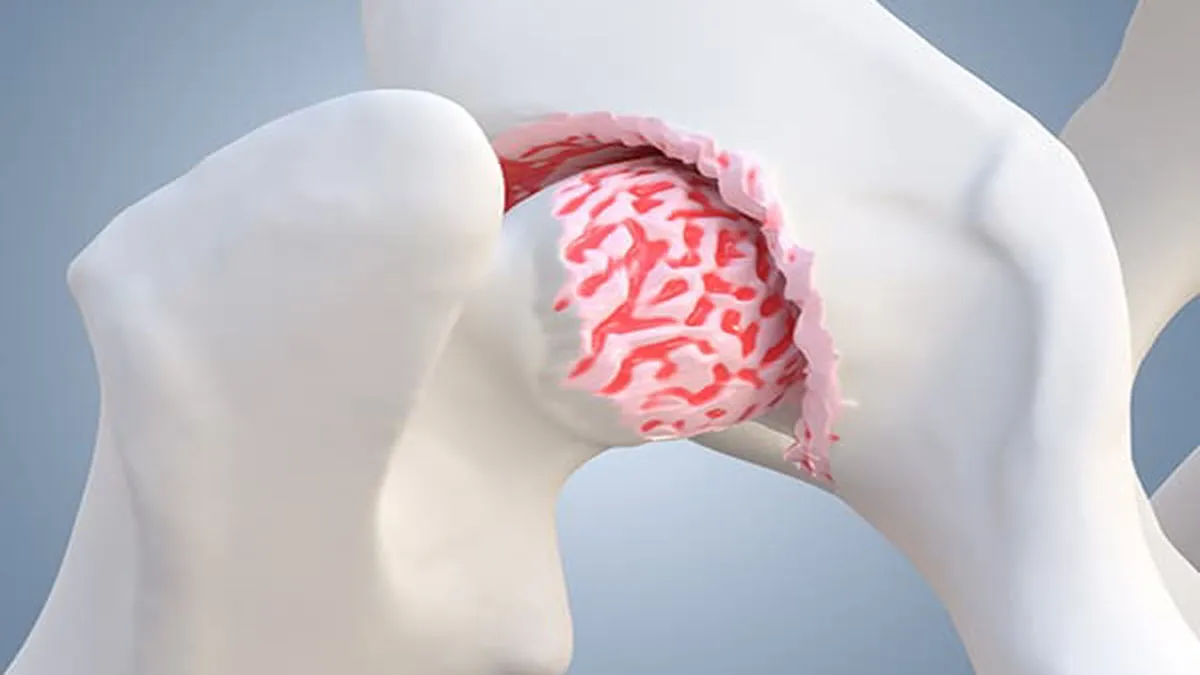
Le syndrome fémoro-patellaire (patellofemoral pain syndrome, PFPS) est l’une des causes les plus fréquentes de douleur à l’avant du genou. Il correspond à une irritation ou une surcharge des structures situées entre la rotule (patella) et le fémur, plus précisément au niveau de la trochlée fémorale où la rotule glisse lors des mouvements du genou.
La douleur est généralement ressentie autour ou derrière la rotule. Elle peut apparaître lors d’activités qui augmentent la pression sur l’articulation fémoro-patellaire, comme monter ou descendre les escaliers, courir, s’accroupir ou rester assis longtemps avec les genoux fléchis. Ce type de douleur est parfois appelé « genou du coureur », car il est fréquent chez les personnes pratiquant la course à pied ou des sports impliquant des flexions répétées du genou.

Le syndrome fémoro-patellaire touche une population variée. Il est particulièrement fréquent chez :
- les sportifs, notamment les coureurs et les athlètes pratiquant des sports avec sauts ou changements de direction
- les adolescents et jeunes adultes, période où l’activité physique est souvent intense
- les personnes qui reprennent une activité physique trop rapidement après une période de repos
- les individus présentant certains déséquilibres biomécaniques du membre inférieur.
D’un point de vue clinique, cette condition ne correspond pas à une seule cause précise. Elle résulte généralement d’une combinaison de facteurs mécaniques et musculaires qui modifient le suivi de la rotule dans la trochlée fémorale. Parmi ces facteurs, on retrouve notamment les déséquilibres du quadriceps, la faiblesse des muscles de la hanche, certaines variations de l’alignement du membre inférieur ou encore une surcharge d’entraînement.
Comprendre le syndrome fémoro-patellaire implique donc d’adopter une vision globale du genou et de la chaîne biomécanique du membre inférieur. L’objectif n’est pas seulement d’identifier une douleur autour de la rotule, mais de déterminer les mécanismes qui perturbent le mouvement normal du genou. Cette approche permet ensuite d’orienter la prise en charge vers des stratégies de rééducation adaptées, visant à restaurer un mouvement plus équilibré et à réduire les contraintes sur l’articulation fémoro-patellaire.
Causes du syndrome fémoro-patellaire
Le syndrome fémoro-patellaire ne résulte généralement pas d’une seule cause, mais d’une combinaison de facteurs mécaniques, musculaires et fonctionnels qui modifient la manière dont la rotule glisse dans la trochlée fémorale. Lorsque cet équilibre se dérègle, les contraintes augmentent sur l’articulation fémoro-patellaire, ce qui peut provoquer douleur, irritation et limitation fonctionnelle.
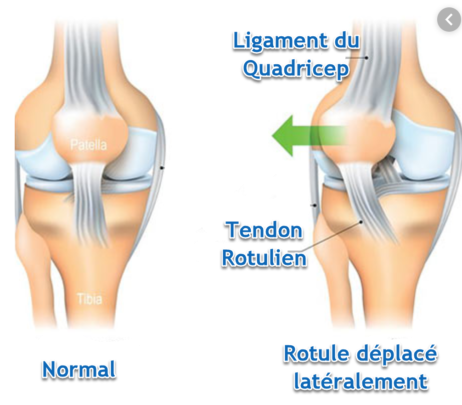
L’une des causes les plus souvent évoquées est le mauvais contrôle du suivi rotulien. Normalement, la rotule doit se déplacer de façon harmonieuse dans sa rainure lors de la flexion et de l’extension du genou. Mais si les forces qui s’exercent sur elle deviennent déséquilibrées, la rotule peut avoir tendance à se décaler, le plus souvent vers l’extérieur. Ce phénomène augmente la pression sur certaines zones du cartilage et favorise l’apparition de douleur.
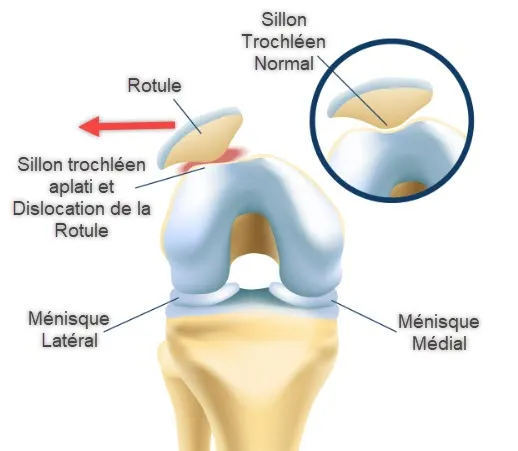
Les déséquilibres musculaires jouent un rôle important dans ce processus. Une faiblesse du quadriceps, en particulier un déficit de recrutement du vaste médial oblique (VMO), peut réduire la stabilisation dynamique de la rotule. Toutefois, il serait réducteur de limiter le problème au seul VMO. Une faiblesse des muscles de la hanche, notamment des abducteurs et des rotateurs externes, peut aussi favoriser un effondrement du genou vers l’intérieur pendant l’effort, ce qui modifie les contraintes sur la rotule.
La surcharge mécanique constitue une autre cause fréquente. Le syndrome fémoro-patellaire apparaît souvent chez les coureurs, les sportifs qui sautent, ou les personnes qui augmentent trop rapidement leur volume d’entraînement. Monter les escaliers, faire des squats répétés, courir en descente ou reprendre brutalement une activité après une période d’arrêt peut suffire à irriter l’articulation.
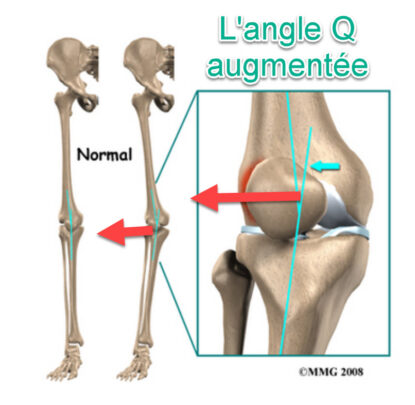
Certains facteurs biomécaniques augmentent également le risque : excès de valgus dynamique, hyperpronation du pied, raideur de la bandelette ilio-tibiale, perte de mobilité de cheville ou contrôle insuffisant du bassin. Enfin, des éléments anatomiques comme une rotule haute, une trochlée peu profonde ou un angle Q plus marqué peuvent contribuer au terrain favorisant.
En pratique, le syndrome fémoro-patellaire est donc une affection multifactorielle. Comprendre ses causes demande d’évaluer non seulement le genou, mais aussi l’ensemble de la chaîne fonctionnelle du membre inférieur.
Symptômes du syndrome fémoro-patellaire
Le syndrome fémoro-patellaire se manifeste principalement par une douleur à l’avant du genou, généralement localisée autour ou derrière la rotule. Cette douleur apparaît lorsque les forces exercées sur l’articulation fémoro-patellaire deviennent excessives ou mal réparties, souvent en raison d’un mauvais suivi rotulien ou d’un déséquilibre biomécanique du membre inférieur.
La douleur est souvent décrite comme sourde, diffuse ou profonde, ce qui la distingue de certaines douleurs plus localisées du genou. Elle peut apparaître progressivement et s’intensifier lors d’activités impliquant la flexion répétée du genou.
Douleur après une position assise prolongée
Certaines personnes rapportent des crépitements ou des bruits de frottement dans le genou lors des mouvements de flexion ou d’extension. Ce phénomène peut être accompagné d’une sensation de friction ou de grincement derrière la rotule.
Sensation d’instabilité
Dans certains cas, le patient peut ressentir une impression d’instabilité rotulienne, comme si la rotule se déplaçait anormalement pendant le mouvement. Cette sensation peut survenir lors des changements de direction ou lors d’un appui unipodal.
Gonflement et sensibilité
Bien que le gonflement soit généralement modéré, une légère inflammation autour de la rotule peut parfois apparaître après une activité prolongée. La palpation de la région fémoro-patellaire peut également provoquer une sensibilité.
Diminution des performances physiques
Chez les sportifs, le syndrome fémoro-patellaire peut entraîner :
- une gêne lors des changements de direction.
- une diminution de la capacité à courir ou sauter
- une fatigue plus rapide du quadriceps
Physiopathologie du syndrome fémoro-patellaire
Le syndrome fémoro-patellaire résulte d’une augmentation anormale des contraintes mécaniques exercées sur l’articulation entre la rotule (patella) et le fémur, combinée à un mauvais contrôle dynamique du mouvement du genou. Cette interaction entre surcharge mécanique, déséquilibre musculaire et biomécanique altérée entraîne progressivement l’apparition de douleur antérieure du genou.
Dans des conditions normales, la rotule agit comme un levier biomécanique pour le quadriceps. Lors de la flexion et de l’extension du genou, elle glisse dans une rainure du fémur appelée trochlée fémorale. Ce glissement permet une transmission efficace de la force musculaire tout en répartissant les contraintes sur une large surface articulaire.
Cependant, lorsque l’équilibre des forces qui agissent sur la rotule est perturbé, le mouvement rotulien peut devenir moins harmonieux. Un déséquilibre entre les structures médiales et latérales, notamment entre le vaste médial oblique et le vaste latéral, peut favoriser une dérive latérale de la rotule. Cette modification du suivi rotulien entraîne une concentration excessive des pressions sur certaines zones du cartilage fémoro-patellaire.
L’augmentation de la pression articulaire est particulièrement marquée lorsque le genou est fléchi. Des activités comme monter les escaliers, courir, s’accroupir ou rester assis longtemps avec les genoux pliés augmentent considérablement les forces de compression entre la rotule et le fémur. Si ces contraintes dépassent la capacité d’adaptation du cartilage et des tissus péri-articulaires, une irritation progressive peut apparaître.
Contrairement à une idée répandue, le cartilage lui-même possède peu de récepteurs de la douleur. La douleur provient surtout des structures environnantes, comme l’os sous-chondral, la membrane synoviale, la capsule articulaire ou les tissus mous péri-patellaires. L’augmentation des contraintes mécaniques peut provoquer une inflammation locale, une sensibilisation des nocicepteurs et une activation des voies de la douleur.
La biomécanique globale du membre inférieur joue également un rôle important dans ce processus. Une rotation interne excessive du fémur, un valgus dynamique du genou ou une pronation excessive du pied peuvent modifier l’alignement de la rotule pendant le mouvement. Ces altérations augmentent la contrainte latérale sur la rotule et contribuent à la surcharge de l’articulation fémoro-patellaire.
Avec le temps, ces mécanismes peuvent entraîner une irritation chronique des tissus articulaires et péri-articulaires. La combinaison de surcharge mécanique, de contrôle neuromusculaire insuffisant et d’adaptations inflammatoires constitue la base physiopathologique du syndrome fémoro-patellaire. Comprendre ces mécanismes permet d’orienter les stratégies de traitement vers la correction des déséquilibres biomécaniques et la restauration d’un mouvement du genou plus harmonieux.
Classification du syndrome fémoro-patellaire
Le syndrome fémoro-patellaire peut être classé de différentes manières selon l’origine du problème, la gravité des lésions cartilagineuses ou les mécanismes biomécaniques impliqués. Cette classification permet aux cliniciens de mieux comprendre la cause de la douleur et d’orienter les stratégies de traitement.
1. Classification selon l’origine du problème
Dans la pratique clinique, on distingue souvent deux grandes catégories.
Syndrome fémoro-patellaire primaire
Ce type survient sans traumatisme majeur identifiable. Il est généralement lié à des facteurs biomécaniques ou fonctionnels qui modifient le mouvement de la rotule dans la trochlée fémorale. Les causes les plus fréquentes incluent les déséquilibres musculaires, les troubles de la biomécanique du membre inférieur ou la surcharge liée à l’entraînement sportif. Ce type est particulièrement fréquent chez les coureurs, les adolescents actifs et les personnes qui augmentent rapidement leur niveau d’activité physique.
Syndrome fémoro-patellaire secondaire
Dans cette situation, la douleur fémoro-patellaire apparaît à la suite d’un événement identifiable. Il peut s’agir d’une luxation rotulienne, d’une blessure ligamentaire, d’une chirurgie du genou ou d’un traumatisme direct. Les modifications structurelles ou cicatricielles qui en résultent peuvent altérer la mécanique rotulienne et favoriser le développement de douleurs persistantes.
2. Classification selon le mécanisme biomécanique
Une autre manière de classifier ce syndrome repose sur les mécanismes responsables de la surcharge fémoro-patellaire.
Instabilité rotulienne
Dans ce cas, la rotule présente une tendance à se déplacer latéralement pendant le mouvement. Cette instabilité peut être liée à des anomalies anatomiques, à une laxité ligamentaire ou à une faiblesse des structures stabilisatrices médiales.
Surcharge fémoro-patellaire
Cette forme est souvent observée chez les sportifs. Elle résulte d’une augmentation excessive des contraintes mécaniques sur l’articulation, notamment lors d’activités impliquant la course, les sauts ou les squats répétitifs.
Troubles de l’alignement du membre inférieur
Certaines anomalies biomécaniques, comme un valgus dynamique du genou, une rotation interne excessive du fémur ou une pronation du pied, peuvent modifier l’orientation de la rotule pendant le mouvement et contribuer à la douleur fémoro-patellaire.
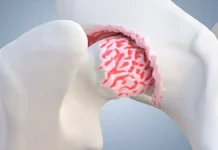
3. Classification selon l’atteinte du cartilage rotulien
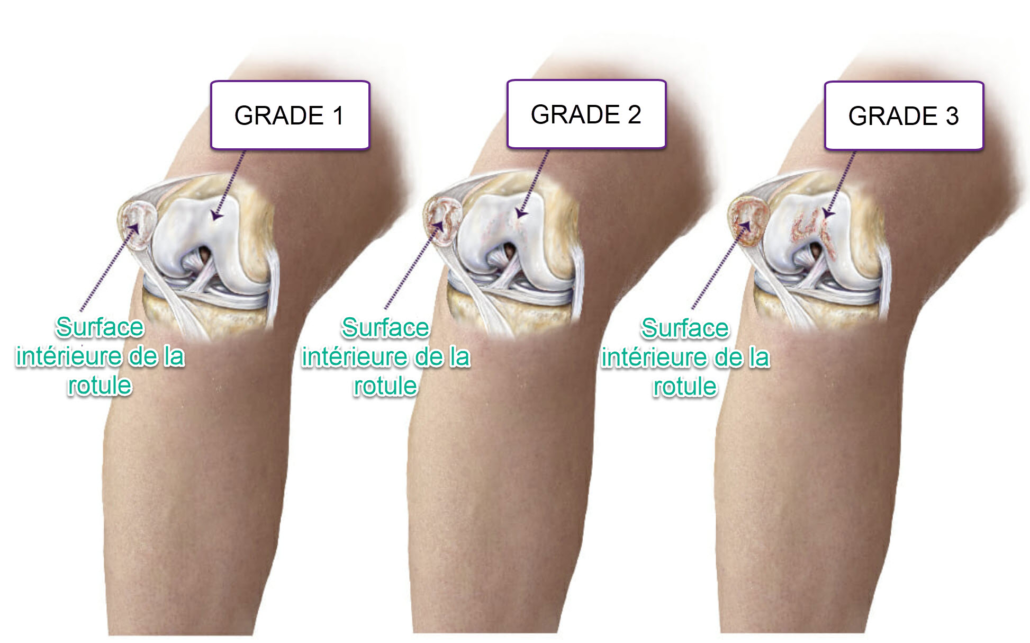
Lorsque le cartilage de la rotule est touché, les cliniciens utilisent parfois la classification de Outerbridge, qui décrit le degré de dégradation cartilagineuse.
- Grade 1 : ramollissement du cartilage du genou, également appelé chondromalacie légère
- Grade 2 : une chondromalacie modérée caractérisée par la présence de cartilage mou avec des caractéristiques de surface anormales suggérant une érosion tissulaire précoce
- Grade 3 : amincissement du cartilage et détérioration des tissus actifs
- Grade 4 : rotule avec chondromalacie sévère caractérisée par une détérioration importante des tissus et de certains os exposés, augmentant le risque de frottement des os les uns contre les autres
Parcours vers le diagnostic du syndrome fémoro-patellaire
Le diagnostic du syndrome fémoro-patellaire repose principalement sur l’évaluation clinique, combinant l’histoire du patient, l’examen physique et, dans certains cas, des examens d’imagerie. Contrairement à certaines pathologies du genou, il n’existe pas de test unique permettant de confirmer définitivement ce syndrome. Le clinicien doit plutôt analyser un ensemble d’indices cliniques pour identifier une douleur provenant de l’articulation fémoro-patellaire.
1. L’interrogatoire clinique
Le processus diagnostique débute par une anamnèse détaillée. Le professionnel de santé cherche à comprendre l’apparition et l’évolution de la douleur. Les patients décrivent souvent une douleur à l’avant du genou, localisée autour ou derrière la rotule. Cette douleur apparaît généralement lors d’activités qui augmentent la pression fémoro-patellaire.
Les situations fréquemment rapportées incluent :
- monter ou descendre les escaliers
- courir ou pratiquer un sport impliquant des sauts
- s’accroupir ou effectuer des squats
- rester assis longtemps avec les genoux fléchis (signe du cinéma)
Le clinicien s’intéresse également aux facteurs de risque, comme une augmentation récente de l’activité sportive, une blessure antérieure du genou ou des épisodes d’instabilité rotulienne.
L’examen physique
L’examen clinique constitue une étape essentielle. Il permet d’évaluer la fonction du genou et d’identifier les facteurs biomécaniques pouvant contribuer à la douleur.
Le clinicien observe notamment :
- l’alignement du membre inférieur
- la position de la rotule
- la présence d’un valgus dynamique du genou
- la stabilité du bassin pendant l’appui.
La palpation peut révéler une sensibilité autour de la rotule ou au niveau des structures fémoro-patellaires. Plusieurs tests fonctionnels sont également utilisés, comme le squat, la descente d’une marche ou l’appui unipodal, qui permettent d’observer le comportement du genou sous charge.
3. Évaluation du contrôle musculaire
Le clinicien examine également la force et la coordination des muscles impliqués dans la stabilisation du genou. Une faiblesse du quadriceps, en particulier du vaste médial, ou un déficit des muscles de la hanche peut contribuer à un mauvais suivi rotulien. L’analyse du mouvement pendant les activités fonctionnelles fournit souvent des informations précieuses.
4. Examens d’imagerie
Dans la majorité des cas, le diagnostic est clinique et ne nécessite pas d’imagerie. Toutefois, des examens peuvent être demandés pour exclure d’autres pathologies.
- Radiographie : utile pour évaluer l’alignement osseux et détecter certaines anomalies anatomiques.
- IRM : peut montrer des lésions du cartilage, une inflammation ou d’autres causes de douleur du genou.
5. Diagnostic différentiel
Avant de confirmer un syndrome fémoro-patellaire, il est important d’exclure d’autres causes possibles de douleur antérieure du genou, comme :
- la tendinopathie rotulienne
- la maladie d’Osgood-Schlatter
- la bursite prépatellaire
- les lésions méniscales
- l’instabilité rotulienne.
Facteurs de risque
Le syndrome fémoro-patellaire apparaît rarement sans raison identifiable. Dans la plupart des cas, il résulte d’une combinaison de facteurs de risque biomécaniques, musculaires et liés au mode de vie qui modifient la manière dont la rotule se déplace dans la trochlée fémorale. Ces facteurs n’entraînent pas toujours la maladie à eux seuls, mais ils peuvent augmenter la probabilité de développer une douleur antérieure du genou.
Facteurs anatomiques
Certaines caractéristiques anatomiques peuvent prédisposer à un mauvais suivi rotulien. Une rotule positionnée plus haut que la normale (patella alta), une trochlée fémorale peu profonde ou un angle Q plus important peuvent augmenter la pression latérale sur la rotule. Ces particularités anatomiques ne provoquent pas nécessairement de douleur, mais elles peuvent rendre l’articulation plus vulnérable aux contraintes mécaniques.
Blessures antérieures
Les personnes ayant déjà subi une blessure au genou présentent parfois un risque plus élevé. Une luxation rotulienne, une entorse ligamentaire ou une chirurgie peuvent altérer la stabilité et la mécanique articulaire, ce qui peut favoriser l’apparition de douleurs fémoro-patellaires.
Facteurs liés à l’équipement et à l’entraînement
Le port de chaussures inadaptées, un manque de récupération ou une progression trop rapide dans l’entraînement peuvent également augmenter les contraintes sur l’articulation du genou. Chez les coureurs, par exemple, un changement soudain de surface ou de technique peut modifier la répartition des forces et favoriser l’apparition des symptômes.
Sexe féminin
Le syndrome fémoro-patellaire est plus fréquent chez les femmes que chez les hommes. Plusieurs facteurs peuvent expliquer cette différence, notamment un angle Q généralement plus important, une laxité ligamentaire légèrement plus élevée et certaines différences biomécaniques dans le contrôle de la hanche et du genou pendant l’activité physique.
Adolescence et croissance rapide
Les adolescents représentent une population particulièrement touchée. Pendant les périodes de croissance rapide, les muscles et les tendons peuvent s’adapter plus lentement que la croissance osseuse, ce qui peut modifier la mécanique du genou. Cette situation peut favoriser l’apparition de douleurs fémoro-patellaires chez les jeunes sportifs.
Augmentation rapide de la charge d’entraînement
Un changement soudain dans l’intensité, la durée ou la fréquence de l’activité physique constitue un facteur important. Par exemple, un coureur qui augmente rapidement son kilométrage ou un sportif qui reprend l’entraînement après une période d’arrêt peut surcharger l’articulation fémoro-patellaire.
Raideur musculaire
Une diminution de la souplesse de certains groupes musculaires peut également modifier la biomécanique du genou. La raideur des ischio-jambiers, du quadriceps, des mollets ou de la bandelette ilio-tibiale peut influencer la trajectoire de la rotule et augmenter les contraintes sur l’articulation.
Surpoids
Le surpoids ou l’obésité peut augmenter la charge mécanique sur l’articulation du genou lors des activités de port de poids comme la marche, la montée d’escaliers ou la course. Cette surcharge peut contribuer à l’apparition ou à l’aggravation de la douleur fémoro-patellaire.
Faible niveau d’activité physique
Paradoxalement, un mode de vie très sédentaire peut également constituer un facteur de risque. Une faible activité physique peut entraîner une diminution de la force musculaire et du contrôle neuromusculaire, ce qui réduit la stabilité du genou lors des mouvements.
Traitement ostéopathique du syndrome fémoro-patellaire (SFP)
L’approche ostéopathique du syndrome fémoro-patellaire vise à réduire les contraintes mécaniques exercées sur l’articulation fémoro-patellaire et à restaurer un mouvement harmonieux de l’ensemble du membre inférieur. Plutôt que de se concentrer uniquement sur la rotule, l’ostéopathie considère le genou comme une structure intégrée dans une chaîne biomécanique comprenant la hanche, le bassin, la cheville et le pied.
Évaluation ostéopathique globale
Le traitement débute par une évaluation fonctionnelle complète. L’ostéopathe analyse :
- l’alignement du membre inférieur
- la mobilité de la rotule
- la fonction du quadriceps et des muscles de la hanche
- la mobilité de la cheville et du pied
- la dynamique du bassin et de la colonne lombaire.
Cette analyse permet d’identifier les dysfonctions mécaniques susceptibles d’augmenter les contraintes sur la rotule.
Travail sur les tissus mous
Les techniques de relâchement myofascial sont souvent utilisées pour diminuer les tensions excessives autour du genou. Une attention particulière est portée à certaines structures fréquemment impliquées :
- la bandelette ilio-tibiale, dont la tension peut favoriser une traction latérale sur la rotule
- le quadriceps, en particulier le vaste latéral
- les ischio-jambiers
- les muscles du mollet.
La libération de ces tensions peut améliorer la mobilité du genou et réduire les contraintes exercées sur l’articulation fémoro-patellaire.
Techniques de mobilisation articulaire
Les mobilisations douces du genou peuvent aider à améliorer le glissement rotulien et à restaurer une meilleure mécanique articulaire. L’ostéopathe peut également travailler sur les articulations voisines, notamment :
- la hanche
- la cheville
- les articulations du pied.
Ces interventions visent à corriger les restrictions de mobilité qui peuvent perturber l’alignement du membre inférieur pendant le mouvement.
Correction des dysfonctions de la hanche et du bassin
Les troubles de la mécanique de la hanche jouent souvent un rôle important dans les douleurs fémoro-patellaires. Une limitation de mobilité ou une faiblesse des stabilisateurs de hanche peut entraîner une rotation interne excessive du fémur et favoriser un mauvais suivi rotulien.
Les techniques ostéopathiques peuvent viser à restaurer la mobilité du bassin et à améliorer la coordination des muscles de la hanche.
Conseils d’exercices et rééducation
Le traitement ostéopathique s’accompagne généralement de recommandations d’exercices destinés à améliorer la stabilité du genou. Ces exercices peuvent inclure :
- renforcement progressif du quadriceps
- travail des abducteurs de hanche
- exercices de contrôle neuromusculaire
- amélioration de la stabilité unipodale.
L’objectif est de restaurer un contrôle dynamique du genou pendant les activités quotidiennes et sportives.
Éducation du patient
L’éducation du patient constitue une composante importante de la prise en charge. L’ostéopathe peut conseiller :
- de choisir des chaussures adaptées.
- d’adapter temporairement certaines activités
- de progresser graduellement dans l’entraînement
- d’améliorer la technique sportive
En pratique, le traitement ostéopathique du syndrome fémoro-patellaire s’inscrit dans une approche globale visant à corriger les déséquilibres biomécaniques, restaurer la mobilité et améliorer la fonction musculaire. Cette stratégie permet souvent de réduire la douleur et de favoriser un retour progressif aux activités.
Rôle de la biomécanique dans le syndrome fémoro-patellaire
Le syndrome fémoro-patellaire est souvent considéré comme une pathologie multifactorielle, mais au cœur du problème se trouve généralement une altération de la biomécanique du membre inférieur. La biomécanique décrit la manière dont les forces, les mouvements et les contraintes se répartissent dans les structures du corps pendant l’activité. Dans le cas du genou, elle permet de comprendre comment la rotule interagit avec le fémur lors de la flexion et de l’extension.
La rotule comme élément central de la mécanique du genou
La rotule agit comme un levier biomécanique pour le quadriceps. En augmentant le bras de levier du muscle, elle permet une extension du genou plus efficace. Lors du mouvement, la rotule glisse dans une rainure du fémur appelée trochlée fémorale. Ce glissement doit se faire de manière stable et harmonieuse afin de répartir correctement les forces sur l’articulation fémoro-patellaire.
Lorsque l’alignement du membre inférieur est optimal, les forces qui agissent sur la rotule sont relativement équilibrées entre les structures médiales et latérales. Cette répartition permet de limiter la pression excessive sur le cartilage rotulien.
Influence de la hanche sur la mécanique du genou
La biomécanique du genou dépend étroitement de la fonction de la hanche. Une faiblesse des muscles abducteurs et rotateurs externes de la hanche peut entraîner une rotation interne excessive du fémur pendant l’appui. Ce mouvement modifie l’orientation de la trochlée fémorale sous la rotule et peut favoriser une dérive latérale de celle-ci.
Cette situation est souvent observée lors de mouvements fonctionnels comme le squat, la descente d’escaliers ou la course. Le genou peut alors présenter un valgus dynamique, caractérisé par un effondrement vers l’intérieur du membre inférieur.
Rôle du pied et de la cheville
Le pied et la cheville participent également à la biomécanique globale du genou. Une pronation excessive du pied peut modifier l’alignement du tibia et du fémur pendant la marche ou la course. Cette rotation interne peut accentuer les contraintes latérales sur la rotule et perturber son suivi dans la trochlée.
Ainsi, une anomalie située au niveau du pied peut avoir des répercussions sur l’articulation fémoro-patellaire par l’intermédiaire de la chaîne cinétique du membre inférieur.
Conséquences sur l’articulation fémoro-patellaire
Lorsque ces déséquilibres biomécaniques persistent, les forces exercées sur l’articulation fémoro-patellaire deviennent moins bien réparties. Certaines zones du cartilage rotulien peuvent alors subir une pression excessive, ce qui peut entraîner irritation, inflammation et douleur.
Avec le temps, cette surcharge mécanique peut favoriser une irritation chronique des structures péri-patellaires et contribuer au développement du syndrome fémoro-patellaire.
Mesures préventives pour le syndrome fémoro-patellaire
La prévention du syndrome fémoro-patellaire repose principalement sur la réduction des contraintes excessives sur l’articulation du genou et l’amélioration du contrôle biomécanique du membre inférieur. Comme cette condition est souvent multifactorielle, les stratégies préventives doivent combiner renforcement musculaire, optimisation du mouvement et gestion appropriée des charges d’activité.
Maintenir une bonne force musculaire
Un renforcement équilibré des muscles du membre inférieur joue un rôle essentiel dans la prévention des douleurs fémoro-patellaires. Les exercices visant le quadriceps, en particulier le vaste médial oblique (VMO), contribuent à améliorer la stabilité de la rotule. Toutefois, il est tout aussi important de renforcer les muscles de la hanche, notamment les abducteurs et les rotateurs externes, qui participent au contrôle de l’alignement du genou pendant les mouvements.
Un programme de renforcement musculaire régulier peut réduire les contraintes excessives sur l’articulation fémoro-patellaire et améliorer la stabilité dynamique du genou.
Améliorer le contrôle neuromusculaire
Le contrôle du mouvement est un élément clé de la prévention. Des exercices visant à améliorer l’équilibre, la coordination et la stabilité du membre inférieur peuvent aider à corriger les schémas de mouvement défavorables, comme l’effondrement du genou vers l’intérieur (valgus dynamique) lors des squats, des sauts ou des changements de direction.
Le travail en appui unipodal, les exercices de stabilité et les mouvements fonctionnels contrôlés permettent de développer un meilleur contrôle neuromusculaire.
Progression progressive de l’entraînementà
Une augmentation trop rapide du volume ou de l’intensité de l’activité physique constitue un facteur de risque fréquent. Il est recommandé d’augmenter progressivement les charges d’entraînement afin de permettre aux structures articulaires et musculaires de s’adapter. Chez les coureurs, par exemple, la distance et l’intensité des séances devraient être augmentées graduellement.
Maintenir une bonne mobilité
La souplesse de certains groupes musculaires peut également influencer la mécanique du genou. Des étirements réguliers des ischio-jambiers, du quadriceps, des mollets et de la bandelette ilio-tibiale peuvent contribuer à réduire les tensions excessives qui pourraient perturber la trajectoire de la rotule.
Choisir des chaussures adaptées
Des chaussures offrant un bon soutien et une absorption adéquate des chocs peuvent aider à réduire les contraintes sur l’articulation du genou, particulièrement lors d’activités à impact comme la course. Chez certaines personnes présentant des troubles biomécaniques du pied, une évaluation spécialisée peut être utile.
Adapter les activités en cas de douleur
Lorsque des douleurs apparaissent, il est important d’adapter temporairement les activités afin d’éviter une aggravation des symptômes. Réduire les activités à fort impact, privilégier des exercices à faible charge comme le vélo ou la natation, et corriger les techniques d’entraînement peuvent favoriser la récupération et prévenir la progression du problème.
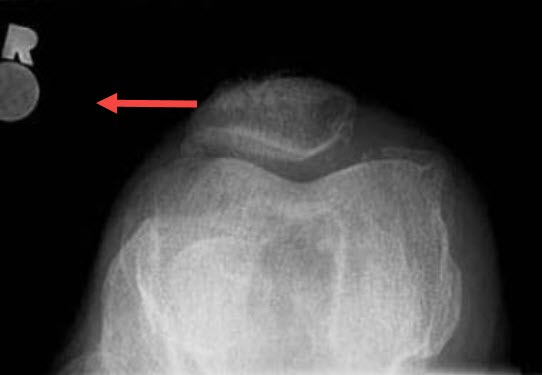
Signes radiographiques du syndrome fémoro-patellaire (SFP)
Dans la majorité des cas, le syndrome fémoro-patellaire est diagnostiqué cliniquement, et les radiographies peuvent être normales, surtout aux stades précoces. Toutefois, l’imagerie peut être utile pour identifier certaines anomalies anatomiques, signes indirects de surcharge fémoro-patellaire ou lésions cartilagineuses avancées. Les radiographies standards du genou restent souvent le premier examen demandé lorsque la douleur persiste ou lorsque l’on souhaite exclure d’autres pathologies.
Radiographies standards
Les clichés radiographiques classiques comprennent généralement :
- vue antéro-postérieure (AP)
- vue latérale
- vue axiale de la rotule (vue skyline ou Merchant).
Ces incidences permettent d’évaluer la position de la rotule, la morphologie de la trochlée fémorale et l’espace articulaire fémoro-patellaire.
Position anormale de la rotule
L’un des éléments recherchés est une anomalie de la hauteur rotulienne. Une rotule haute (patella alta) peut favoriser une instabilité rotulienne et une surcharge de l’articulation fémoro-patellaire. À l’inverse, une rotule basse (patella baja) peut également modifier la mécanique du genou.
La hauteur rotulienne est souvent évaluée à l’aide de mesures radiographiques spécifiques, comme l’indice d’Insall-Salvati.
Mauvais alignement rotulien
La radiographie axiale permet d’évaluer l’alignement de la rotule dans la trochlée fémorale. On peut observer :
- une inclinaison latérale de la rotule
- un déplacement latéral rotulien
- une asymétrie de l’espace fémoro-patellaire.
Ces signes suggèrent un trouble du suivi rotulien.
Anomalies de la trochlée fémorale
Certaines personnes présentent une trochlée fémorale peu profonde ou une dysplasie trochléenne. Cette configuration anatomique peut favoriser une instabilité rotulienne et contribuer au développement du syndrome fémoro-patellaire.
Signes d’atteinte cartilagineuse
Les radiographies peuvent parfois montrer des signes indirects d’atteinte du cartilage, notamment :
- un rétrécissement de l’espace articulaire fémoro-patellaire
- une sclérose de l’os sous-chondral
- la présence d’ostéophytes dans les cas plus avancés.
Cependant, ces anomalies apparaissent généralement dans les stades plus tardifs.
Rôle de l’IRM
Lorsque les symptômes persistent ou que l’on suspecte une atteinte cartilagineuse plus importante, une IRM peut être indiquée. Cet examen permet de visualiser directement le cartilage rotulien, l’os sous-chondral, les structures ligamentaires et les tissus mous autour de la rotule.
Questions frequemment posées sur le syndrome fémoro-patellaire
Quelles sont les causes du syndrome fémoro-patellaire ?
Le syndrome fémoro-patellaire survient généralement lorsque la rotule ne glisse pas correctement dans la rainure du fémur pendant les mouvements du genou. Cette situation peut être liée à plusieurs facteurs, notamment des déséquilibres musculaires, une surcharge d’entraînement, des troubles biomécaniques du membre inférieur ou des blessures antérieures du genou.
Comment diagnostique-t-on le syndrome fémoro-patellaire ?
Le diagnostic repose principalement sur un examen clinique et l’analyse des symptômes décrits par le patient. Le professionnel de santé évalue la localisation de la douleur, la mobilité du genou et la biomécanique du membre inférieur. Dans certains cas, une radiographie ou une IRM peut être utilisée pour exclure d’autres pathologies du genou.
Quels sont les principaux symptômes ?
Le symptôme principal est une douleur à l’avant du genou, autour ou derrière la rotule. Cette douleur apparaît souvent lors d’activités comme :
- monter ou descendre les escaliers
- courir ou sauter
- s’accroupir
- rester assis longtemps avec les genoux fléchis.
Certaines personnes peuvent également ressentir des crépitements ou une sensation de frottement dans le genou.
Le syndrome fémoro-patellaire peut-il guérir tout seul ?
Dans certains cas légers, les symptômes peuvent s’améliorer avec du repos relatif et une réduction temporaire des activités aggravantes. Cependant, la plupart des patients bénéficient d’un programme de rééducation ciblé, comprenant des exercices de renforcement musculaire et d’amélioration du contrôle du mouvement.
Le syndrome fémoro-patellaire est-il fréquent chez les sportifs ?
Oui. Il est particulièrement fréquent chez les sportifs pratiquant des activités répétitives impliquant la flexion du genou, comme la course à pied, le basketball, le volleyball ou le soccer. Une augmentation trop rapide du volume d’entraînement peut favoriser l’apparition des symptômes.
Quels exercices sont recommandés ?
Les exercices visent généralement à améliorer la stabilité du genou et le contrôle du mouvement. Ils incluent :
étirements des ischio-jambiers, des mollets et de la bandelette ilio-tibiale.
- renforcement du quadriceps
- travail des muscles abducteurs et rotateurs externes de la hanche
- exercices de contrôle neuromusculaire
Peut-on continuer à courir avec un syndrome fémoro-patellaire ?
Cela dépend de l’intensité de la douleur. Dans de nombreux cas, il est préférable de réduire temporairement les activités à fort impact et de privilégier des activités moins contraignantes, comme le vélo ou la natation, pendant la phase de rééducation.
Les chaussures peuvent-elles jouer un rôle ?
Oui. Des chaussures adaptées, offrant un bon soutien et une absorption adéquate des chocs, peuvent aider à réduire les contraintes exercées sur l’articulation fémoro-patellaire. Chez certains patients, une évaluation biomécanique du pied peut également être utile.
Pronostic à long terme du syndrome fémoro-patellaire
Le pronostic du syndrome fémoro-patellaire est généralement favorable, surtout lorsque la condition est diagnostiquée précocement et que les facteurs biomécaniques sous-jacents sont pris en charge. Dans la majorité des cas, une combinaison d’exercices de rééducation, d’ajustements d’activité et d’une amélioration du contrôle musculaire permet de réduire progressivement la douleur et de restaurer une fonction normale du genou.
Pronostic à long terme du syndrome fémoro-patellaire
Chez de nombreux patients, les symptômes s’améliorent significativement avec un programme de rééducation approprié. Les exercices visant à renforcer le quadriceps, les muscles de la hanche et le contrôle neuromusculaire du membre inférieur jouent un rôle central dans la récupération. Lorsque les charges d’entraînement sont adaptées et que les déséquilibres biomécaniques sont corrigés, les patients peuvent souvent reprendre leurs activités quotidiennes et sportives sans douleur persistante.
Risque de symptômes persistants
Cependant, chez certaines personnes, la douleur peut devenir chronique ou récurrente, surtout si les facteurs mécaniques responsables ne sont pas corrigés. Des études ont montré qu’une proportion de patients continue de ressentir des douleurs fémoro-patellaires plusieurs mois, voire plusieurs années après l’apparition initiale des symptômes. Cette persistance est souvent liée à des déficits de contrôle musculaire, à une surcharge répétée ou à un retour trop rapide aux activités sportives.
Impact chez les sportifs
Chez les sportifs, le pronostic dépend largement de la gestion de la charge d’entraînement et de la qualité de la rééducation. Une reprise progressive des activités, associée à un travail de renforcement et de contrôle du mouvement, permet généralement un retour au sport satisfaisant. En revanche, la poursuite d’activités à forte contrainte sans correction des facteurs de risque peut prolonger les symptômes.
Évolution du cartilage
Dans la plupart des cas, le syndrome fémoro-patellaire n’entraîne pas nécessairement une dégradation sévère du cartilage. Toutefois, lorsque les contraintes excessives persistent pendant de longues périodes, certaines personnes peuvent développer une irritation chronique ou des altérations du cartilage rotulien, parfois décrites sous le terme de chondromalacie rotulienne.
Importance de la prévention des récidives
La prévention des récidives repose sur plusieurs éléments :
- maintien d’une force musculaire suffisante
- amélioration du contrôle neuromusculaire
- progression progressive des charges sportives
- correction des facteurs biomécaniques.
Conclusion
Le syndrome fémoro-patellaire représente l’une des causes les plus fréquentes de douleur à l’avant du genou, en particulier chez les sportifs, les coureurs et les personnes physiquement actives. Bien que cette affection soit souvent perçue comme un simple problème de rotule, elle résulte en réalité d’un ensemble complexe de facteurs biomécaniques, musculaires et fonctionnels qui modifient la manière dont la rotule se déplace dans la trochlée fémorale.
Comprendre cette condition nécessite donc d’adopter une vision globale du membre inférieur. La douleur fémoro-patellaire n’est généralement pas liée à une seule cause isolée, mais plutôt à une interaction entre surcharge mécanique, déséquilibres musculaires, contrôle neuromusculaire insuffisant et facteurs anatomiques. L’analyse du mouvement, de la posture et des habitudes d’entraînement joue ainsi un rôle central dans l’identification des mécanismes responsables des symptômes.
Le diagnostic repose principalement sur l’évaluation clinique et l’analyse fonctionnelle du genou et de la chaîne biomécanique qui l’entoure. Une fois les facteurs contributifs identifiés, la prise en charge peut inclure des stratégies de rééducation ciblées, des ajustements d’activité et une amélioration du contrôle musculaire. Dans cette perspective, l’ostéopathie peut contribuer à restaurer la mobilité des structures impliquées, réduire certaines tensions mécaniques et soutenir le processus de récupération.
Dans la majorité des cas, une approche progressive et bien structurée permet d’obtenir une amélioration significative des symptômes. La combinaison d’un traitement adapté, d’exercices appropriés et d’une gestion équilibrée des charges d’activité constitue souvent la clé pour réduire la douleur et retrouver une fonction optimale du genou.
En définitive, le syndrome fémoro-patellaire illustre l’importance d’une approche globale du système musculo-squelettique. Plutôt que de considérer la rotule comme une structure isolée, il est essentiel de comprendre le rôle de l’ensemble de la chaîne fonctionnelle du membre inférieur afin de prévenir les récidives et de favoriser un mouvement du genou plus harmonieux.
Références
Consensus internationaux et guidelines
- Willy RW, Hoglund LT, Barton CJ, et al. Patellofemoral Pain: Clinical Practice Guidelines. J Orthop Sports Phys Ther. 2019;49(9):CPG1-CPG95.
- Crossley KM, van Middelkoop M, Callaghan MJ, et al. Patellofemoral pain consensus statement from the 4th International Patellofemoral Pain Research Retreat. Br J Sports Med. 2016;50:842-850.
- Crossley KM, Callaghan MJ, van Linschoten R. Patellofemoral pain consensus statement from the 5th International Research Retreat. Br J Sports Med. 2018.
Revues scientifiques majeures
- Petersen W, Ellermann A, Gösele-Koppenburg A, et al. Patellofemoral pain syndrome. Knee Surg Sports Traumatol Arthrosc. 2014.
- Waryasz GR, McDermott AY. Patellofemoral pain syndrome: systematic review of anatomy and risk factors. Sports Health. 2008.
- Walli O, McCay M, Tiu T. Patellofemoral syndrome: review of diagnosis and treatment. Curr Rev Musculoskelet Med. 2023.
- Gaitonde DY, Ericksen A, Robbins RC. Patellofemoral Pain Syndrome. Am Fam Physician. 2019.
- Bump JM, Lewis S. Patellofemoral Pain Syndrome. StatPearls. 2023.
Biomécanique et physiopathologie
- Powers CM. The influence of abnormal hip mechanics on knee injury. J Orthop Sports Phys Ther. 2010.
- Powers CM. Patellofemoral pain: proximal, distal and local factors. J Orthop Sports Phys Ther. 2012.
- Ferber R, Kendall KD, Farr L. Changes in knee biomechanics after hip strengthening. Clin Biomech. 2011.
- Souza RB, Powers CM. Predictors of patellofemoral pain. Am J Sports Med. 2009.
- Dierks TA, et al. Hip and knee kinematics during running in PFPS. Clin Biomech. 2008.
Activation musculaire et contrôle neuromusculaire
- Gilleard W, McConnell J, Parsons D. Effect of patellar taping on VMO activation timing. Phys Ther. 1998.
- Irish SE, Millward AJ, Wride J, Haas BM. VMO activation during closed-kinetic-chain exercises. J Strength Cond Res. 2010.
- Syme G, Rowe P, Martin D. Effects of selective VMO training. Man Ther. 2009.
- Giles LS, Webster KE, McClelland JA, Cook J. Quadriceps atrophy in PFPS. J Orthop Sports Phys Ther. 2015.
Facteurs anatomiques et instabilité rotulienne
- Nomura E, Inoue M, Osada N. Anatomical analysis of the medial patellofemoral ligament. Knee Surg Sports Traumatol Arthrosc. 2005.
- Baldwin JL. Anatomy of the medial patellofemoral ligament. Am J Sports Med. 2009.
- Zaffagnini S, Colle F, Lopomo N, et al. Influence of MPFL on patellar stability. Knee Surg Sports Traumatol Arthrosc. 2012.
Traitement conservateur et rééducation
- Crossley K, Bennell K, Green S, McConnell J. Physical therapy interventions for PFPS: systematic review. Clin J Sport Med. 2001.
- Barton CJ, Menz HB, Crossley KM. Foot orthoses in PFPS. Phys Ther Sport. 2011.
- Barton CJ, Levinger P, Webster KE, et al. Foot orthoses efficacy predictors. Br J Sports Med. 2011.
Études cliniques et facteurs psychosociaux
- Domenech J, Sanchis-Alfonso V, López L. Influence of kinesiophobia in anterior knee pain. Knee Surg Sports Traumatol Arthrosc. 2013.
- Callaghan MJ, Oldham JA. Quadriceps atrophy in patellofemoral pain. Br J Sports Med. 2004.