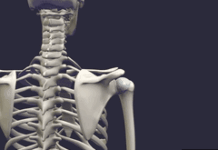
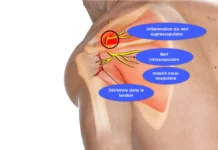
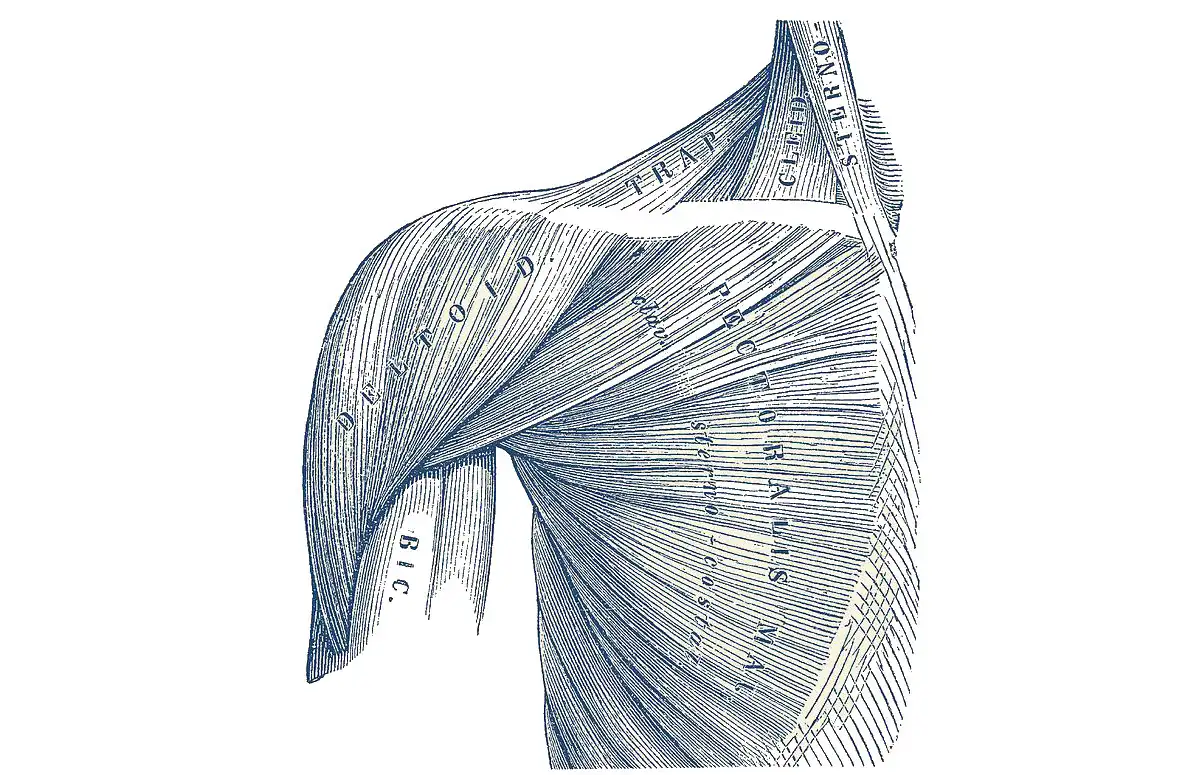
Le conflit sous-acromial (CSA) est une condition médicale qui implique un frottement ou un pincement des tendons du manguier (groupe de muscles et de tendons entourant l’épaule) sous l’os acromial.
Synonyme: Conflit sous-acromial de Neer, CSA (Conflit Sous-Acromial), Épaule de conflit, Syndrome d’abutement de l’épaule, Syndrome d’accrochage de l’épaule, Syndrome d’accrochage sous-acromial, Syndrome du conflit sous-acromial,
Introduction
Le Syndrome de Conflit Sous-Acromial (CSA) dévoile un panorama fascinant des défis que peut rencontrer l’épaule, une articulation d’une grande mobilité mais aussi d’une grande complexité anatomique. Au cœur de cette condition se trouve l’arc coracoacromial, une structure cruciale pour la stabilité de l’articulation de l’épaule, mais qui peut également devenir le siège de compressions et de conflits douloureux.
Notre exploration approfondie nous a plongés dans les structures essentielles qui façonnent l’arc coracoacromial, telles que le processus coracoïde, l’acromion, le ligament coracoacromial et la bourse subacromiale. En comprendre les subtilités permet de saisir comment des anomalies ou des modifications peuvent conduire à des problèmes tels que le CSA, impactant la qualité de vie des individus.
Les causes du CSA s’avèrent multiples, allant de l’inflammation des tendons à des mouvements répétitifs, des anomalies anatomiques, des blessures antérieures, à la mauvaise posture ou à la faiblesse musculaire. Ces facteurs, souvent interconnectés, créent un terreau propice au développement de cette condition douloureuse de l’épaule, touchant une variété de personnes, quels que soient leur âge ou leur niveau d’activité physique.
Les symptômes du CSA, allant de la douleur à l’élévation du bras à la faiblesse musculaire et à la difficulté de lever des objets lourds, créent un tableau clinique distinct. Les différentes phases du Syndrome d’Impingement de Neer et les tests cliniques, tels que le Test de Neer et le Test de Hawkins-Kennedy, jouent un rôle crucial dans le processus diagnostique, permettant d’affiner la compréhension de la condition et d’orienter le plan de traitement.
Alors que nous parcourons ces aspects cliniques, il est essentiel de souligner que la gestion du CSA va au-delà d’une seule discipline médicale. Bien que l’ostéopathie puisse offrir des avenues prometteuses, notre exploration future examinera également d’autres modalités de traitement, dessinant ainsi une toile complète des options disponibles pour soulager ceux qui vivent avec le CSA. Restez avec nous pour une plongée plus profonde dans cet univers complexe, où la compréhension approfondie ouvre la porte à l’espoir et à la guérison.
Structures qui font partie de la création de l’arc coracoacromial
L’arc coracoacromial est une structure anatomique située dans l’épaule, contribuant à la formation de l’espace sous-acromial. Il est essentiel pour la stabilité et le fonctionnement normal de l’articulation de l’épaule. Les principales structures qui font partie de la création de l’arc coracoacromial comprennent :
- Processus coracoïde : Il s’agit d’une saillie osseuse située à l’avant de la scapula (omoplate). Le processus coracoïde joue un rôle clé dans la formation de l’arc coracoacromial.
- Acromion : Le processus acromial est une extension de l’omoplate qui s’articule avec la clavicule pour former l’articulation acromio-claviculaire. L’acromion est une autre composante importante de l’arc coracoacromial.
- Ligament coracoacromial : Ce ligament renforce l’espace sous-acromial et forme, avec l’acromion et le processus coracoïde, une voûte protectrice au-dessus de la tête de l’humérus.
- Bourse subacromiale : Bien qu’il ne s’agisse pas d’une structure osseuse, la bourse subacromiale, un sac rempli de liquide, fait également partie de l’ensemble. Elle se situe entre l’acromion et le tendon du muscle sus-épineux, contribuant à réduire la friction pendant le mouvement de l’épaule.
Ces composantes forment collectivement l’arc coracoacromial, qui, avec d’autres structures de l’épaule, aide à créer un environnement stable et fonctionnel pour le mouvement du bras. Des anomalies ou des modifications dans ces structures peuvent contribuer à des problèmes tels que le conflit sous-acromial, une condition où l’espace sous-acromial est réduit, pouvant entraîner des douleurs et des altérations du mouvement de l’épaule.

Structures qui peuvent-être comprimées
Sous l’arc coracoacromial, qui est formé par l’acromion, le processus coracoïde et le ligament coracoacromial, plusieurs structures anatomiques peuvent être sujettes à la compression. Cette compression peut conduire à des problèmes tels que le conflit sous-acromial. Les structures qui peuvent être comprimées sous l’arc (acromion) comprennent :
- Tendons des muscles de la coiffe des rotateurs : Les tendons des muscles sus-épineux, sous-scapulaire, infra-épineux et petit rond sont particulièrement vulnérables à la compression sous l’arc coracoacromial. Le conflit sous-acromial peut entraîner une irritation, une inflammation, voire des déchirures de ces tendons.
- Bourse subacromiale : La bourse subacromiale, située entre l’acromion et le tendon du muscle sus-épineux, peut également être comprimée. L’inflammation de cette bourse (bursite) est courante dans le conflit sous-acromial.
- Ligament coracoacromial : Bien que ce ligament soit une partie intégrante de l’arc coracoacromial, une ossification excessive ou une hypertrophie de ce ligament peut contribuer à la compression des structures sous-jacentes.
- Nerf supra-scapulaire : Ce nerf passe à proximité de l’arc coracoacromial. Une compression excessive peut entraîner des symptômes tels que la douleur et la faiblesse dans la région de l’épaule.
- Artère acromiale : Bien que cela soit moins fréquent, l’artère acromiale, qui vascularise l’acromion, peut être comprimée, entraînant des problèmes circulatoires dans la région.
Un peu d’histoire
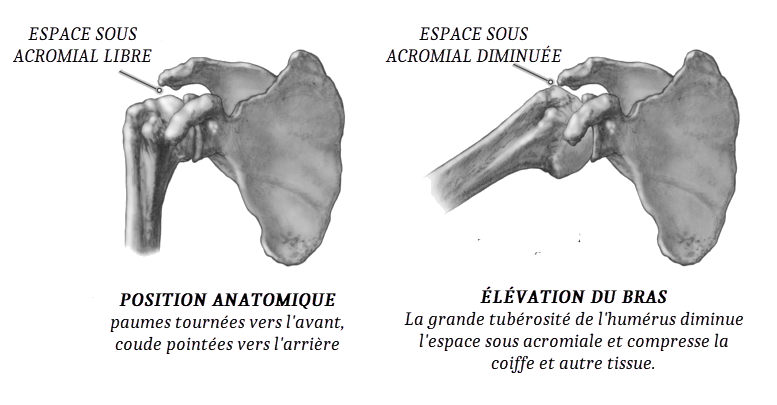
Le conflit d’épaule, un concept élaboré par Neer en 1972, constitue une explication cruciale pour comprendre la pathologie impliquant la région de l’épaule. Selon cette théorie, il se caractérise par une compression des tissus mous, en particulier le tendon du supra-épineux et la bourse sous-acromiale, entre la face inférieure de l’acromion (liée à l’articulation acromio-claviculaire ou au ligament coraco-acromial) et la tête humérale, surtout lors des mouvements d’élévation du bras.
Le conflit d’épaule découle d’une interaction anatomique complexe entre les différentes structures de l’épaule. L’acromion, une saillie osseuse de l’omoplate, et la tête humérale, l’os du bras, jouent un rôle central dans ce mécanisme. Lorsque le bras est élevé, ces deux structures entrent en contact, créant ainsi un espace restreint où les tissus mous peuvent être comprimés. Cela se produit particulièrement dans le cadre des mouvements d’élévation du bras, mettant ainsi en jeu le tendon du supra-épineux et la bourse sous-acromiale.

Selon Neer, le conflit d’épaule est attribué à une compression excessive lors de ces mouvements, ce qui peut avoir des conséquences graves. Notamment, Neer avance l’idée que ce conflit serait responsable de 93% des déchirures de la coiffe des rotateurs. La coiffe des rotateurs est un ensemble de muscles et de tendons cruciaux pour la stabilité et le mouvement de l’épaule. Ainsi, la compression répétée et excessive de ces structures pendant le conflit d’épaule peut entraîner des lésions, des inflammations et éventuellement des déchirures au niveau de la coiffe des rotateurs.
La compréhension du conflit d’épaule revêt une importance majeure dans le domaine de l’orthopédie et de la médecine sportive. Les praticiens utilisent cette conceptualisation pour diagnostiquer et traiter les troubles de l’épaule, en mettant l’accent sur la gestion des facteurs contribuant à la compression des tissus mous. Les approches de traitement peuvent inclure des méthodes conservatrices telles que la physiothérapie, ainsi que des interventions chirurgicales dans les cas plus graves.
En résumé, le conflit d’épaule selon Neer est une notion cruciale qui explique la compression des tissus mous entre l’acromion et la tête humérale lors des mouvements d’élévation du bras. Cette compression est identifiée comme un facteur majeur dans le développement de déchirures de la coiffe des rotateurs, soulignant ainsi son importance dans le diagnostic et le traitement des troubles de l’épaule.
Causes
- Inflammation des tendons : Une inflammation des tendons de la coiffe des rotateurs, qui sont responsables de la stabilité de l’épaule, peut contribuer au syndrome subacromial.
- Mouvements répétitifs : Les activités qui impliquent des mouvements répétitifs du bras, en particulier des mouvements d’élévation du bras, peuvent entraîner une usure excessive des tendons et contribuer au syndrome.
- Anomalies anatomiques : Des anomalies anatomiques, telles que des formes particulières de l’os acromial, peuvent réduire l’espace disponible pour les tendons, augmentant ainsi le risque de conflit sous-acromial.
- Blessures antérieures : Des blessures antérieures à l’épaule, telles que des entorses ou des fractures, peuvent altérer la structure normale de l’épaule, favorisant ainsi le développement du syndrome.
- Mauvaise posture : Une posture incorrecte, en particulier pendant des activités répétitives, peut contribuer à la compression des tendons sous l’os acromial.
- Faiblesse musculaire : Une faiblesse des muscles entourant l’épaule peut entraîner une instabilité, augmentant ainsi le risque de frottements et d’irritation des tendons.
- Âge : Le vieillissement peut entraîner une dégénérescence des tendons, augmentant la susceptibilité au syndrome subacromial.
- Troubles articulaires : Certains troubles articulaires, tels que l’arthrite de l’épaule, peuvent contribuer au développement du syndrome.
Les structures les plus vulnérables au conflit entre la surface inférieure de l’acromion et la tête de l’humérus sont la grosse tubérosité, le tendon supraépineux sus-jacent et la longue tête du biceps. Le principal site de compression est antérieur à l’angle de l’acromion. C’est pourquoi le terme exact est syndrome de conflit antérieur.
Symptômes
Apparition progressive d’une douleur antérieure et latérale de l’épaule exacerbée par une activité au-dessus de la tête est caractéristique. Les douleurs nocturnes et la difficulté à dormir sur le côté affecté sont également fréquentes. Une atrophie des muscles situés en haut et à l’arrière de l’épaule peut être apparente si le patient présente des symptômes depuis plusieurs mois.
- Douleur à l’épaule : La douleur est le symptôme principal. Elle est généralement ressentie à la partie supérieure et à l’avant de l’épaule. La douleur peut irradier vers le bras, en particulier lors de mouvements spécifiques, tels que l’élévation du bras sur le côté.
- Douleur pendant l’élévation du bras : Une douleur vive ou un « arc douloureux » peut être ressenti lors de l’élévation du bras sur le côté, notamment entre 40 et 120 degrés d’élévation. La douleur associée au conflit sous-acromial se manifeste généralement lors de l’abduction de l’épaule, survenant plus fréquemment dans la plage de mouvement située entre 40 et 120 degrés. Ce conflit, souvent lié à des anomalies anatomiques ou à une réduction de l’espace sous-acromial, entraîne une compression des tendons du muscle supra-épineux et de la bourse, générant ainsi une gêne douloureuse spécifique.
- Douleur nocturne : Certains individus peuvent ressentir une augmentation de la douleur la nuit, en particulier lorsqu’ils essaient de dormir sur le côté affecté.
- Faiblesse musculaire : En raison de la douleur et de l’irritation des tendons, il peut y avoir une faiblesse perçue dans le bras affecté.
- Difficulté à lever des objets lourds : Les activités qui nécessitent l’élévation du bras, en particulier avec des objets lourds, peuvent être difficiles et douloureuses.
- Crépitation ou clics : Certains patients peuvent éprouver une sensation de crépitation ou de clics pendant le mouvement de l’épaule.
- Raideur : Une raideur de l’épaule peut être ressentie, limitant la gamme de mouvement.

Mécanisme du syndrome de conflit sous-acromial
Le syndrome de conflit sous-acromial (SCA) implique un mécanisme complexe de compression et d’irritation des structures sous l’os acromial, principalement les tendons de la coiffe des rotateurs. Voici les principaux aspects du mécanisme du SCA :
- Compression anatomique : L’os acromial, qui est une extension de l’omoplate (scapula), crée un espace sous l’arc acromial. Cet espace, appelé espace sous-acromial, est traversé par les tendons de la coiffe des rotateurs. En cas de réduction de cet espace, les tendons peuvent être comprimés lors des mouvements de l’épaule, entraînant une irritation et une inflammation.
- Mouvements répétitifs : Les activités qui impliquent des mouvements répétitifs du bras, en particulier des élévations du bras sur le côté, peuvent contribuer à l’usure des tendons de la coiffe des rotateurs. Ces mouvements répétitifs peuvent augmenter la pression sur les tendons lorsqu’ils passent sous l’os acromial.
- Anomalies anatomiques : Certains individus peuvent présenter des anomalies anatomiques, telles qu’une forme spécifique de l’os acromial, qui réduisent l’espace sous-acromial et augmentent le risque de conflit.
- Inflammation et épaississement : L’irritation répétée des tendons peut entraîner une inflammation et un épaississement des tendons de la coiffe des rotateurs. Cela aggrave la compression, créant un cercle vicieux de douleur, d’inflammation et de compression.
- Blessures antérieures : Les blessures antérieures à l’épaule, telles que des entorses ou des fractures, peuvent modifier la structure de l’articulation de l’épaule, augmentant le risque de conflit sous-acromial.
- Faiblesse musculaire : Une faiblesse des muscles entourant l’épaule peut contribuer à une instabilité de l’articulation, favorisant ainsi le frottement des tendons sous l’os acromial.
- Âge et dégénérescence : Le vieillissement peut entraîner une dégénérescence des tendons, les rendant plus susceptibles à l’usure et à la compression.
Les nuances anatomiques de l’acromion (anomalie anatomique)
Les variations dans les types d’acromion jouent un rôle crucial dans la physiologie de l’épaule et peuvent influencer le développement de certaines conditions pathologiques. En général, on observe trois principaux types d’acromion.
Le premier type (type 1) est caractérisé par une face inférieure plate. Cela signifie que la partie inférieure de l’acromion est relativement droite, offrant un espace adéquat pour les tendons et la bourse sous-acromiale. Chez la majorité des individus, cette configuration anatomique prévaut.
Cependant, certains présentent un deuxième type d’acromion (type 2) avec une face inférieure courbée. Cette courbure peut réduire l’espace disponible sous l’acromion, ce qui peut potentiellement conduire à une compression des tendons du muscle supra-épineux et de la bourse. Les personnes ayant un acromion de type 2 peuvent donc être plus prédisposées à des problèmes tels que l’impact sous-acromial et les douleurs associées.
Le troisième type d’acromion (type 3) se caractérise par une face inférieure crochue. Dans ce cas, la courbure est plus prononcée, créant un espace encore plus restreint pour les tendons et la bourse. Les individus avec un acromion de type 3 sont susceptibles de ressentir une compression plus importante, augmentant ainsi le risque de douleurs et d’inconfort au niveau de l’épaule.
Il est important de noter que la variabilité des types d’acromion peut avoir des implications cliniques, notamment dans le contexte de l’impact sous-acromial. Lorsque l’espace sous-acromial est réduit en raison de la morphologie de l’acromion, cela peut contribuer au développement de conditions telles que la tendinopathie du muscle supra-épineux et la bursite.
En résumé, la diversité des types d’acromion joue un rôle essentiel dans la compréhension des problèmes potentiels au niveau de l’épaule, offrant des perspectives importantes pour les professionnels de la santé travaillant dans le domaine de l’orthopédie et de l’ostéopathie.

Présentations cliniques
Stades du syndrome d’impaction de Neer
Les stades du syndrome d’impaction de Neer décrivent la progression de la condition en fonction des dommages aux tendons de la coiffe des rotateurs. Voici une brève description des trois stades du syndrome d’impaction de Neer :
- Stade I :
- Description : Ce stade est caractérisé par un œdème (gonflement) et une hémorragie dans les tendons de la coiffe des rotateurs.
- Manifestations : Le patient peut ressentir une douleur lors de l’élévation du bras, mais il peut ne pas y avoir de déchirure tendineuse évidente à ce stade.
- Stade II :
- Description : Les lésions progressent avec l’apparition de déchirures partielles des tendons de la coiffe des rotateurs.
- Manifestations : La douleur devient plus persistante et peut être ressentie pendant la nuit. Les mouvements de l’épaule peuvent être limités.
- Stade III :
- Description : Ce stade est caractérisé par des déchirures complètes des tendons de la coiffe des rotateurs.
- Manifestations : La douleur est plus intense et peut être présente même au repos. La perte de force et de mobilité de l’épaule est plus évidente.
Tests cliniques utilisés pour évaluer le syndrome d’impingement à l’épaule
Ces tests impliquent l’évaluation de mouvements spécifiques et la reproduction de conditions susceptibles de provoquer des symptômes associés à l’impingement.
- Test de Neer :
- Description : L’examinateur élève passivement le bras du patient en flexion vers l’avant.
- Résultat positif : La douleur ou l’inconfort pendant le mouvement peut indiquer un impingement.
- Test de Hawkins-Kennedy :
- Description : L’examinateur effectue une rotation interne active du bras du patient tout en le relevant vers l’avant.
- Résultat positif : La douleur ou l’inconfort pendant la rotation interne peut suggérer un impingement.
- Test de la Canette Vide (Test de Jobe) :
- Description : Le patient élève les bras à 90 degrés dans le plan scapulaire avec les pouces pointant vers le bas, et une résistance est appliquée.
- Résultat positif : La douleur ou la faiblesse pendant l’abduction résistée peut indiquer un impingement du muscle supra-épineux.
- Test du Bras Tombant :
- Description : Le patient est invité à abaisser activement le bras depuis une position en abduction.
- Résultat positif : L’incapacité à abaisser le bras en douceur et activement peut indiquer une déchirure ou une faiblesse du muscle supra-épineux.
- Test de Yocum :
- Description : Le bras du patient est placé en flexion maximale vers l’avant avec une charge axiale appliquée par l’axe longitudinal de l’humérus.
- Résultat positif : La douleur ou l’inconfort pendant cette manœuvre peut suggérer une pathologie de l’articulation acromio-claviculaire ou un impingement.
- Test de Résistance en Rotation Externe (ERST) :
- Description : Le bras du patient est en rotation externe contre une résistance.
- Résultat positif : La douleur ou la faiblesse pendant la rotation externe résistée peut indiquer un impingement des muscles infra-épineux ou petit rond.
- Test d’Adduction en Croix (Test des Bras Croisés) :
- Description : Le patient amène le bras contre la poitrine.
- Résultat positif : La douleur pendant ce mouvement peut indiquer une pathologie de l’articulation acromio-claviculaire ou un impingement.
- Test de l’Arc Douloureux :
- Description : Le patient lève activement le bras, et l’examinateur observe s’il y a un arc douloureux pendant la plage de mouvement.
- Résultat positif : La douleur pendant une plage spécifique d’abduction peut suggérer un impingement.
Le Test de Neer est une épreuve clinique utilisée pour évaluer la présence de douleur ou d’inconfort associés à un éventuel syndrome d’impingement de l’épaule. Voici comment il est généralement réalisé :
Test de Neer
- Le patient est généralement en position debout ou assise, avec le bras du côté à tester complètement détendu le long du corps.
- L’examinateur se place derrière le patient et saisit fermement le bras du patient au niveau du poignet.
- L’examinateur élève lentement le bras du patient en flexion antérieure, de sorte que le bras se rapproche progressivement de la tête du patient.
- Le mouvement se poursuit jusqu’à ce que le bras soit complètement élevé.
Résultat du Test :
- Un résultat positif est indiqué si le patient ressent une douleur ou un inconfort pendant le mouvement, généralement dans la région antérieure ou supérieure de l’épaule.
Interprétation :
- La douleur pendant le Test de Neer peut indiquer une possible irritation ou impingement des tendons du muscle supra-épineux sous l’acromion, ce qui est caractéristique du syndrome d’impingement de l’épaule.
Il est important de noter que les résultats des tests cliniques, y compris le Test de Neer, doivent être interprétés dans le contexte de l’anamnèse du patient, d’autres examens cliniques et éventuellement d’imagerie médicale pour établir un diagnostic précis et déterminer le plan de traitement approprié. Ce test est généralement réalisé par des professionnels de la santé tels que des médecins, ou des orthopédistes.
Test de Hawkins-Kennedy
Le signe de Hawkins est un test clinique utilisé pour évaluer la présence d’un conflit sous-acromial dans l’épaule. Il est souvent effectué dans le cadre de l’examen physique pour identifier d’éventuels problèmes tels que le syndrome de conflit sous-acromial. Voici comment le test est généralement réalisé :
- Position du patient : Le patient est généralement en position assise ou debout.
- Position du praticien : Le praticien élève le bras du patient à un angle d’environ 90 degrés dans le plan frontal (élévation vers l’avant) et fléchit le coude à 90 degrés.
- Manipulation : Le praticien effectue ensuite une rotation interne forcée du bras du patient en faisant pivoter l’avant-bras vers l’intérieur.
- Interprétation : Si le mouvement provoque une douleur dans la région sous-acromiale, il est considéré comme un signe positif de Hawkins, suggérant un possible conflit sous-acromial.
Le signe de Hawkins est souvent utilisé en conjonction avec d’autres tests et évaluations cliniques pour obtenir un diagnostic plus complet des problèmes de l’épaule. Un résultat positif peut indiquer une irritation ou une compression des structures sous-acromiales, telles que les tendons de la coiffe des rotateurs ou la bourse subacromiale.
Il est important de noter que le signe de Hawkins, bien que utile dans l’évaluation initiale, ne constitue pas un diagnostic définitif, et d’autres examens médicaux, tels que des imageries médicales (IRM, radiographies), peuvent être nécessaires pour confirmer et caractériser davantage les problèmes sous-jacents.

- Douleur à 90 ° de flexion avant avec rotation interne forcée (entraîne une plus grande tubérosité sous le ligament coracoacromial). Il est important de documenter la force de la coiffe des rotateurs.
Types
- Primaire (plus commun) : le conflit se produit ici sous la voûte l’arcade acromio-coracoïdienne et est dû à une surcharge sous-acromiale.
- Secondaire : Il est dû à une diminution relative de l’arc sous-acromial et est dû à une micro-instabilité de l’articulation gléno-humérale ou à une instabilité scapulothoracique.
- Postérieure (interne) : Apparaît chez les athlètes qui travaillent au-dessus de la tête comme les lanceurs, les nageurs et les joueurs de tennis. Les tendons supra- et infraépineux sont coincés entre les aspects postérieurs et supérieurs du glénoïde lorsque le bras est en position élevée et en rotation externe.
Comprendre le rôle de l’ostéopathie dans le traitement du conflit sous-acromial
- Évaluation globale du patient : Les ostéopathes effectuent une évaluation complète du patient, en prenant en compte non seulement les symptômes spécifiques à l’épaule, mais aussi l’ensemble du corps. Ils cherchent à comprendre les déséquilibres posturaux, les restrictions de mouvement et les éventuels facteurs contributifs.
- Correction des déséquilibres posturaux : Les ostéopathes peuvent travailler sur l’amélioration de la posture du patient, car des déséquilibres posturaux peuvent contribuer au développement du conflit sous-acromial. Des ajustements manuels et des exercices spécifiques peuvent être prescrits pour rétablir l’alignement et réduire la pression sur l’épaule.
- Libération des tensions musculaires : Les ostéopathes utilisent des techniques de relâchement musculaire pour réduire les tensions dans les muscles entourant l’épaule. Cela peut aider à améliorer la circulation sanguine, à réduire l’inflammation et à favoriser la guérison.
- Éducation du patient : Les ostéopathes jouent souvent un rôle éducatif en conseillant les patients sur des exercices spécifiques, des modifications du mode de vie et des techniques d’auto-soins qui peuvent contribuer à la gestion à long terme du conflit sous-acromial.
Étirements et exercices ostéopathiques pour les patients atteints de conflit sous-acromial
Étirement du dormeur

- Allongez-vous sur le côté sur une surface ferme et plate avec l’épaule concernée sous vous et le bras positionné comme indiqué, en gardant votre dos perpendiculaire à la surface.
- Avec le bras non affecté, poussez l’autre poignet vers le bas, vers la surface. poignet vers le bas, en direction de la surface. Arrêtez lorsque vous ressentez une sensation d’étirement à l’arrière de l’épaule affectée.
- Maintenez cette position pendant 30 secondes, puis détendez le bras pendant 30 secondes.
- Effectuez 3 ou 4 séries de 4 répétitions par jour, en continuant pendant 3 à 4 semaines.
Rotation externe

- Allongez-vous sur le côté sur une surface plane et ferme avec le bras non affecté sous vous, en berceau de votre tête.
- Tenez le bras affecté contre votre côté comme illustré, avec le coude plié à un angle de 90°.
- Faites lentement pivoter le bras au niveau de l’épaule, en gardant le coude plié et contre votre
- côté, pour soulever le poids jusqu’à une position verticale, puis abaissez lentement le poids jusqu’à la position de départ en comptant jusqu’à 5.
- Commencez avec des poids d’environ 1 à 2 livres. poids qui permettent 2 séries de 8 répétitions, en progressant jusqu’à 3 séries de 15 répétitions.
- Ajoutez du poids par incréments de 1 livre, en commençant recommencer à chaque nouveau niveau de poids avec 2 séries de 8 répétitions, jusqu’à un maximum de 3 à 6 livres, en fonction de votre taille et de vos besoins. 6 livres, en fonction de votre taille et de votre niveau de forme physique.
- Effectuez l’exercice 3 ou 4 jours par semaine, en continuant pendant 6 à 8 semaines.
Rotation interne

- Allongez-vous sur le côté sur une surface plane et ferme avec le bras affecté sous vous et avec un oreiller ou un tissu plié sous votre tête pour maintenir votre colonne vertébrale droite.
- Maintenez le bras affecté contre votre côté comme illustré, avec le coude plié à un angle de 90°.
- Faites lentement pivoter le bras au niveau de l’épaule, en gardant le coude plié et contre votre torse, pour soulever le poids jusqu’à une position verticale, puis abaissez lentement le poids jusqu’à la position de départ.
- Commencez par des poids qui permettent 2 séries de 8 répétitions. 8 répétitions, en progressant jusqu’à 3 séries de 15 répétitions.
- Ajoutez du poids par incréments de 1 livre, en recommençant à chaque nouveau niveau de poids avec 2 séries de 15 répétitions. Recommencer à chaque nouveau niveau de poids avec 2 séries de 8 répétitions, jusqu’à un maximum de 3 à 6 livres, en fonction de votre taille et de vos besoins. 6 livres, en fonction de votre taille et de votre niveau de forme physique.
- Effectuez l’exercice 3 ou 4 jours
Conclusion
En conclusion, le syndrome de conflit sous-acromial (CSA) représente un défi fréquent pour de nombreuses personnes, entraînant des douleurs et des limitations fonctionnelles significatives au niveau de l’épaule. L’ostéopathie se positionne comme une approche holistique et complémentaire essentielle dans la prise en charge de ce trouble. En mettant l’accent sur l’évaluation approfondie, la correction des déséquilibres musculaires, et l’utilisation de techniques de thérapie manuelle spécifiques, les ostéopathes visent à soulager la compression, à restaurer la mobilité et à favoriser la guérison.
Il est crucial de souligner que le traitement ostéopathique doit être personnalisé en fonction des besoins individuels de chaque patient. Les approches préventives et les conseils en matière d’étirements et d’exercices contribuent également de manière significative à l’amélioration de la condition et à la prévention de rechutes.
En explorant ces aspects, les individus peuvent trouver dans l’ostéopathie une solution complète pour atténuer la douleur, restaurer la fonction et promouvoir la santé à long terme de l’épaule. Les ostéopathes, avec leur expertise approfondie du corps humain, jouent un rôle clé dans l’équipe de soins pour les personnes souffrant du syndrome de conflit sous-acromial, offrant une approche centrée sur le patient pour favoriser le bien-être et la qualité de vie.
Références
- Nazari G, MacDermid JC, Bryant D, Athwal GS. The effectiveness of surgical vs conservative interventions on pain and function in patients with shoulder impingement syndrome. A systematic review and meta-analysis. PLoS One. 2019;14(5):e0216961. [PMC free article] [PubMed]
- Consigliere P, Haddo O, Levy O, Sforza G. Subacromial impingement syndrome: management challenges. Orthop Res Rev. 2018;10:83-91. [PMC free article] [PubMed]
- Lewis JS. Rotator cuff tendinopathy/subacromial impingement syndrome: is it time for a new method of assessment? Br J Sports Med. 2009 Apr;43(4):259-64. [PubMed]
- Davis DD, Nickerson M, Varacallo M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Feb 12, 2022. Swimmer’s Shoulder. [PubMed
- Varacallo M, Tapscott DC, Mair SD. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Feb 12, 2022. Superior Labrum Anterior Posterior Lesions. [PubMed]
- Varacallo M, El Bitar Y, Mair SD. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Feb 12, 2022. Rotator Cuff Syndrome. [PubMed]
- Credit in part: Julie A. Creech; Sabrina Silver