Introduction : Comprendre le Syndrome Douloureux du Grand Trochanter
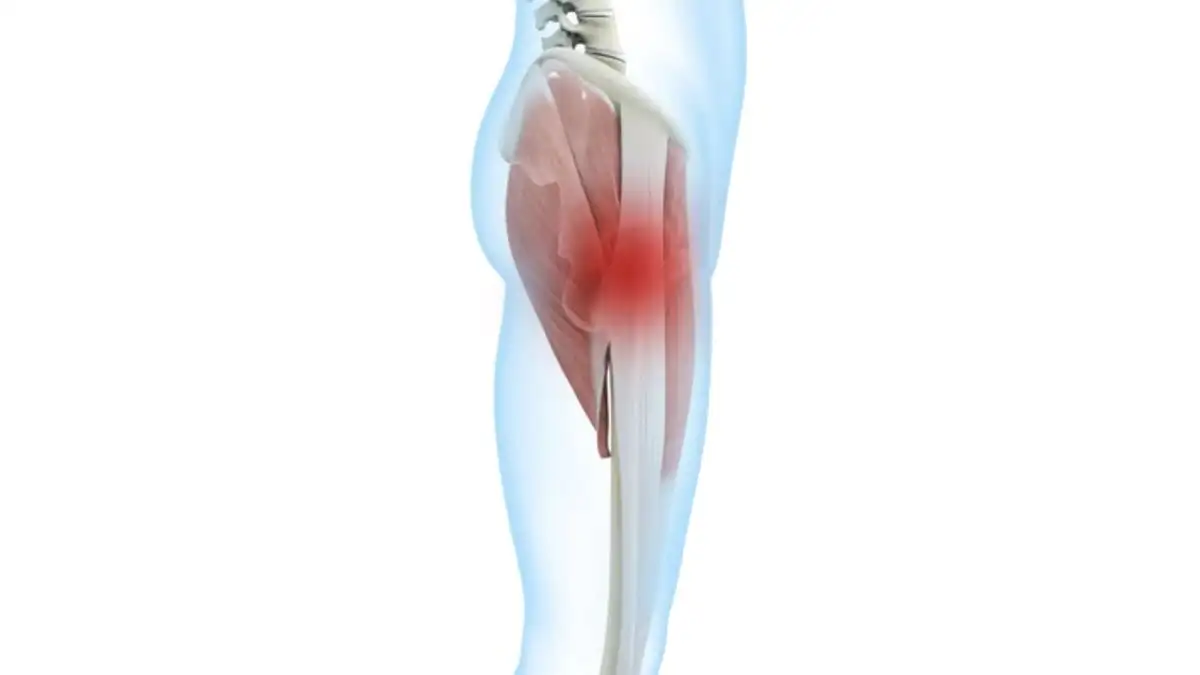
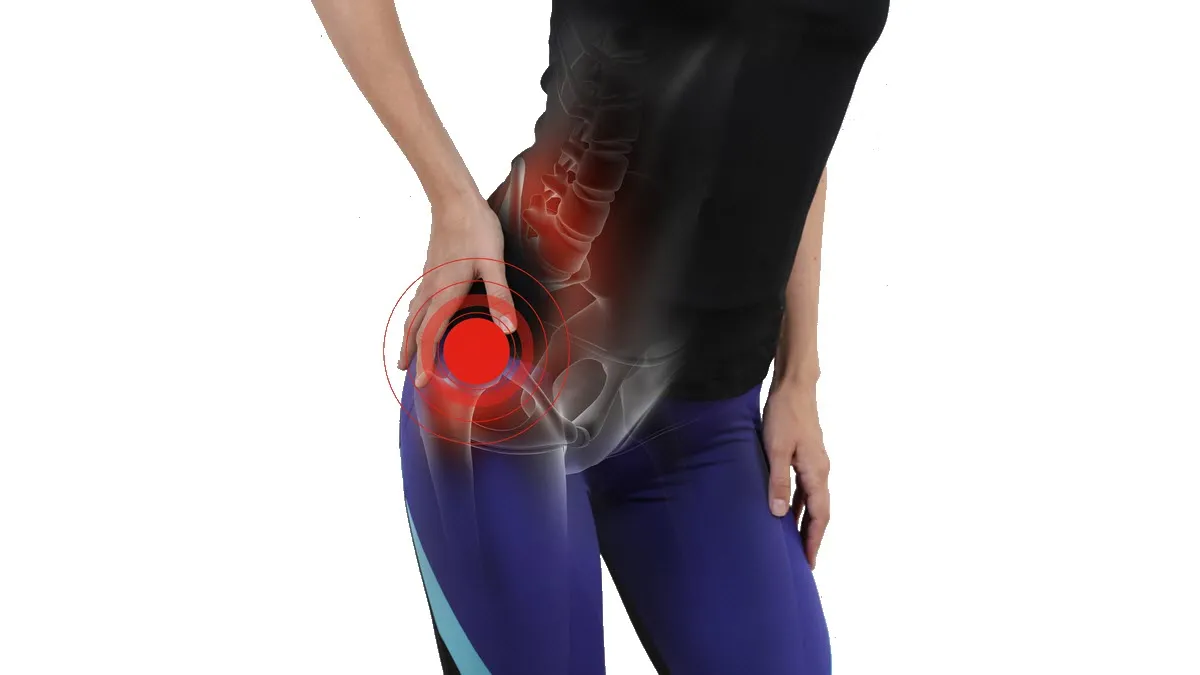
Le syndrome douloureux du grand trochanter (SGT), souvent appelé syndrome du grand trochanter, est une affection musculosquelettique fréquente qui touche principalement la région latérale de la hanche. Cette pathologie est à l’origine d’une douleur persistante et parfois invalidante, localisée autour du grand trochanter, une saillie osseuse du fémur servant de point d’attache à plusieurs muscles et tendons importants. Bien que cette condition soit rarement grave sur le plan vital, elle peut avoir un impact considérable sur la qualité de vie des personnes atteintes, limitant leurs activités quotidiennes et perturbant leur mobilité.
Le SGT est souvent sous-diagnostiqué ou mal compris en raison de la complexité des structures anatomiques impliquées. Il est fréquemment associé à une inflammation des tendons des muscles glutéaux (tendinopathie des moyens et petits glutéaux) ou à une bursite trochantérienne, qui résulte d’une irritation des bourses séreuses entourant le grand trochanter. Ces pathologies peuvent être liées à des facteurs tels que des traumatismes répétitifs, des anomalies biomécaniques, ou des surcharges fonctionnelles.
Les Symptômes Clés
Les individus atteints de ce syndrome rapportent généralement une douleur localisée sur le côté externe de la hanche, souvent exacerbée par des activités telles que la marche prolongée, la montée d’escaliers ou la position couchée sur le côté affecté. Cette douleur peut également s’étendre vers la cuisse ou la région fessier, créant une gêne diffuse qui complique le diagnostic différentiel avec d’autres pathologies de la hanche.
Causes et Facteurs Contributifs
Plusieurs facteurs peuvent prédisposer au développement du SGT. Parmi eux, on retrouve des épisodes de surcharge fonctionnelle liés à des activités sportives ou professionnelles, des altérations de la posture et de la biomécanique, ou encore des conditions telles que l’obésité ou des troubles musculosquelettiques préexistants. Les femmes en périménopause et ménopausées semblent être particulièrement à risque en raison de modifications hormonales pouvant affecter les tissus conjonctifs.
Importance d’une Prise en Charge Individualisée
La gestion efficace du syndrome douloureux du grand trochanter repose sur une évaluation médicale complète et une approche de traitement personnalisée. Cela inclut souvent une combinaison de thérapies non invasives, telles que la physiothérapie, les exercices ciblés pour renforcer les muscles glutéaux, et des mesures de gestion de la douleur. Dans les cas plus graves ou résistants, des interventions médicales comme les infiltrations de corticostéroïdes ou, plus rarement, une chirurgie peuvent être envisagées.
Objectif de cet Article
Dans cet article, nous explorerons en détail les différents aspects du syndrome douloureux du grand trochanter, y compris ses symptômes, ses causes potentielles, les stratégies de diagnostic et les options de traitement disponibles. Notre but est d’éclairer les lecteurs sur cette condition, en mettant l’accent sur l’importance d’une prise en charge globale et adaptée aux besoins individuels.
Avertissement Important: Les informations de ce blog sont fournies à titre éducatif uniquement et ne remplacent pas un avis médical professionnel. Ne tentez aucune manœuvre, exercice ou traitement décrit ici sans consulter un professionnel de santé qualifié. Une mauvaise application peut entraîner des blessures ou des complications. Consultez toujours un professionnel de santé pour des conseils adaptés à vos besoins spécifiques.
Anatomie Détaillée de la Région Trochantérienne
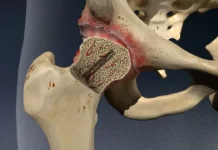
Le grand trochanter est une saillie osseuse proéminente située sur la face latérale du fémur proximal. Cette structure joue un rôle essentiel dans la biomécanique de la hanche, servant de point d’attache pour plusieurs muscles et tendons cruciaux qui stabilisent et mobilisent l’articulation. Une compréhension approfondie de l’anatomie de cette région est fondamentale pour cerner les mécanismes sous-jacents au syndrome douloureux du grand trochanter (SDGT).
Structure Osseuse
Le grand trochanter se situe sur le fémur, entre la tête fémorale et la diaphyse fémorale. Il constitue un pivot essentiel pour les forces musculaires agissant sur la hanche. Sa surface est irrégulière, offrant des zones d’insertion pour des tendons puissants et des ligaments, tout en permettant la transmission des charges entre le bassin et le membre inférieur.
Muscles et Tendons Associés
Plusieurs muscles et tendons s’insèrent ou passent à proximité du grand trochanter, contribuant à la stabilité et à la mobilité de la hanche. Ces structures comprennent :
- Moyen glutéal : Ce muscle s’insère sur la face latérale du grand trochanter et joue un rôle clé dans l’abduction et la stabilisation de la hanche pendant la marche.
- Petit glutéal : Situé sous le moyen glutéal, il s’insère également sur le grand trochanter et participe à l’abduction et à la rotation interne de la hanche.
- Piriforme : Ce muscle profond s’attache à la surface postérieure du grand trochanter et contribue à la rotation externe et à la stabilisation de la hanche.
- Tenseur du fascia lata : Bien que son insertion principale soit sur le tractus ilio-tibial, ce muscle influence indirectement la région trochantérienne et la stabilité de la hanche.
- Jumeaux et obturateurs : Ces muscles profonds s’insèrent autour de la face médiale du trochanter et jouent un rôle dans la rotation externe.
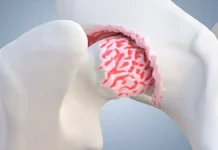
Bourses Séreuses
Les bourses séreuses sont des structures remplies de liquide qui réduisent les frottements entre les tendons, les muscles et les os. La région du grand trochanter comporte plusieurs bourses importantes, notamment :
- Bourse trochantérienne principale : Située entre le grand trochanter et le moyen glutéal, elle est fréquemment impliquée dans les épisodes de bursite.
- Bourse sous-glutéale : Localisée sous le petit glutéal, elle peut s’enflammer en cas de surcharge fonctionnelle.
- Bourses accessoires : Présentes autour de la face postérieure du grand trochanter, elles complètent le rôle de protection des tissus environnants.
Vascularisation et Innervation
La région trochantérienne est irriguée par des branches des artères circonflexes fémorales. Cette vascularisation assure la nutrition des muscles et des tendons, jouant un rôle critique dans la cicatrisation des lésions. L’innervation provient des nerfs glutéaux supérieurs et inférieurs, qui transmettent les signaux sensoriels et moteurs.
Interrelations Biomécaniques
Le grand trochanter agit comme un levier biomeécanique, modulant les forces exercées par les muscles de la hanche. Une altération dans cette région, qu’elle soit due à une inflammation, une tendinopathie ou une bursite, peut provoquer des douleurs significatives et perturber les mouvements fonctionnels tels que la marche ou la montée d’escaliers.
Physiopathologie du Syndrome Douloureux du Grand Trochanter
Le syndrome douloureux du grand trochanter (SDGT) est une pathologie complexe qui résulte d’une interaction entre des facteurs biomécaniques, inflammatoires et structurels. Cette condition est principalement liée à des dysfonctionnements au niveau des tendons des muscles glutéaux et des bourses séreuses environnantes. Comprendre les mécanismes physiopathologiques sous-jacents est essentiel pour optimiser les stratégies de diagnostic et de traitement.
Les tendons des muscles moyen et petit glutéaux, qui s’insèrent sur le grand trochanter, sont fréquemment impliqués dans le SDGT. La tendinopathie glutéale, une lésion chronique des tendons due à des contraintes répétées ou à une surcharge, est un mécanisme central. Ces tendons peuvent subir des microdéchirures, une dégénérescence matricielle et une néovascularisation, conduisant à une douleur persistante et à une réduction de leur capacité à supporter les charges. Les altérations biomécaniques, telles qu’une faiblesse des muscles glutéaux ou une mauvaise posture, augmentent la tension sur ces tendons, exacerbant la pathologie. Par ailleurs, la position fonctionnelle du tendon, souvent comprimé contre le grand trochanter lors de mouvements tels que l’abduction ou la rotation externe de la hanche, favorise une inflammation locale et des lésions répétées.
La bursite trochantérienne, qui implique l’inflammation des bourses séreuses situées autour du grand trochanter, est un autre mécanisme clé. Ces bourses jouent un rôle protecteur en réduisant le frottement entre les tendons et l’os. Lorsqu’elles sont soumises à des contraintes mécaniques répétées ou à un traumatisme direct, elles peuvent s’enflammer, provoquant douleur et gonflement. L’inflammation des bourses est souvent secondaire à des anomalies des tendons glutéaux. Par exemple, une tendinopathie non traitée peut entraîner une irritation chronique des bourses, créant ainsi un cercle vicieux où l’inflammation des bourses et les lésions tendineuses se renforcent mutuellement.
Les facteurs biomécaniques jouent un rôle central dans la génération et l’entretien du SDGT. Une posture inadéquate, des troubles de l’alignement du bassin ou une inégalité de longueur des jambes peuvent modifier la dynamique des forces exercées sur la hanche, augmentant la pression sur le grand trochanter et ses structures adjacentes. Les activités physiques impliquant des mouvements répétitifs, comme la course à pied ou les montées d’escaliers, peuvent également entraîner des microlésions cumulatives. Chez les femmes ménopausées, les changements hormonaux affectant la qualité des tissus conjonctifs peuvent contribuer à une vulnérabilité accrue.
Outre les facteurs mécaniques et inflammatoires, des mécanismes neurogéniques peuvent amplifier la douleur dans le SDGT. Une sensibilisation centrale, caractérisée par une hyperexcitabilité des circuits de la douleur dans le système nerveux central, peut transformer une douleur localisée en une douleur diffuse et persistante. De plus, les nerfs périphériques, tels que le nerf glutéal supérieur, peuvent être comprimés ou irrités par les structures inflammées, provoquant une douleur neuropathique qui complique le tableau clinique.
Le syndrome douloureux du grand trochanter est le résultat d’une interaction complexe entre des processus tendineux, inflammatoires, biomécaniques et neurogéniques. Cette compréhension holistique de la physiopathologie est essentielle pour adapter les stratégies de traitement, qu’il s’agisse de réduire l’inflammation, de corriger les déséquilibres biomécaniques ou de gérer la sensibilisation à la douleur. Une approche multidimensionnelle est nécessaire pour offrir un soulagement durable et améliorer la qualité de vie des patients.
Causes du Syndrome Douloureux du Grand Trochanter
Le syndrome douloureux du grand trochanter (SDGT) peut être attribué à plusieurs causes principales, souvent interconnectées. Comprendre ces facteurs est essentiel pour adapter les stratégies de prévention et de traitement.
Surcharge Fonctionnelle Les activités physiques répétées ou intenses, comme la course à pied, le cyclisme ou la montée d’escaliers, peuvent provoquer une surcharge sur les tendons et les muscles attachés au grand trochanter. Cette surcharge entraîne des microlésions cumulatives, conduisant à une inflammation et à une douleur chronique.
Déséquilibres Biomécaniques Les anomalies de posture, une inégalité de longueur des jambes ou une mauvaise coordination musculaire peuvent augmenter la pression exercée sur le grand trochanter. Ces déséquilibres perturbent la répartition des charges, favorisant l’apparition de lésions tendineuses et de bursites.
Traumatismes Directs Un choc ou une chute sur la hanche peut endommager les tissus mous autour du grand trochanter, provoquant une inflammation aiguë ou chronique. Ces traumatismes directs sont une cause fréquente de douleurs localisées dans cette région.
Altérations Dégénératives Avec l’âge, les tendons et les bourses autour du grand trochanter subissent des modifications structurelles. La perte d’élasticité et de résistance des tissus peut rendre cette zone plus vulnérable aux blessures et à l’inflammation.
Facteurs Hormonaux Chez les femmes ménopausées, les changements hormonaux peuvent affecter la qualité des tissus conjonctifs. Cela augmente le risque de tendinopathies et de bursites dans la région trochantérienne.
Pathologies Sous-jacentes Certaines maladies systémiques, telles que la polyarthrite rhumatoïde ou la goutte, peuvent prédisposer à des inflammations répétées des bourses et des tendons. Ces pathologies exacerbent souvent les symptômes du SDGT.
Utilisation Excessive ou Prolongée d’équipements Inappropriés Des chaussures non adaptées ou un mauvais ajustement d’équipements sportifs peuvent entraîner des contraintes excessives sur la hanche et le grand trochanter, contribuant à la dégradation des tissus.
Ces différentes causes soulignent l’importance d’une évaluation globale pour identifier les facteurs spécifiques chez chaque patient, permettant une prise en charge précise et efficace.
Symptômes
- Douleur au niveau de la hanche : La douleur est généralement ressentie sur le côté de la hanche, autour du grand trochanter.
- Douleur irradiant vers le bas : La douleur peut irradier vers le bas de la cuisse ou vers le genou, créant une sensation de douleur diffuse.
- Douleur à la palpation : Une sensibilité et une douleur à la palpation de la région du grand trochanter peuvent être présentes.
- Douleur en position assise prolongée : La douleur peut s’aggraver après avoir été assis pendant une période prolongée.
- Douleur lors de la marche ou de la course : La douleur peut s’intensifier pendant la marche, la course ou d’autres activités qui sollicitent la région de la hanche.
- Douleur en montant des escaliers : Des douleurs peuvent être ressenties en montant des escaliers ou lors d’autres mouvements impliquant la flexion de la hanche.
- Gêne lors du changement de position : Une gêne ou une douleur peuvent survenir lors du passage d’une position assise à une position debout, ou vice versa.
- Raideur matinale : Certaines personnes peuvent ressentir une raideur ou une douleur accrue le matin, au réveil.
- Sensibilité à la pression : La région du grand trochanter peut être sensible à la pression directe, entraînant une douleur.
- Altération de la démarche : Certains individus peuvent modifier leur démarche pour éviter la douleur, ce qui peut entraîner d’autres problèmes musculo-squelettiques.

Diagnostics differentiels
- Tendinopathie du fascia lata : C’est la cause la plus fréquente du syndrome douloureux du grand trochanter. Il est important d’examiner l’histoire clinique du patient, les symptômes spécifiques (douleur latérale de la hanche, aggravation lors de la marche, palpation douloureuse de la région du grand trochanter) et de réaliser des tests cliniques spécifiques pour évaluer la fonction musculaire et les mouvements de la hanche.
- Bursite trochantérienne : L’inflammation de la bourse trochantérienne, qui est située entre le grand trochanter et les tendons du fascia lata, peut provoquer une douleur similaire. Une échographie ou une imagerie par résonance magnétique (IRM) peut aider à évaluer l’inflammation de la bourse.
- Syndrome du piriforme : Le piriforme est un muscle profondément situé dans la région fessière. Son irritation ou sa compression du nerf sciatique peut provoquer une douleur similaire à celle du syndrome du grand trochanter. Des tests spécifiques peuvent être réalisés pour évaluer la fonction du piriforme.
- Pathologies articulaires de la hanche : L’arthrite, la nécrose avasculaire de la tête fémorale, ou d’autres affections articulaires peuvent également provoquer des douleurs à la hanche. Des radiographies ou une IRM de la hanche peuvent être nécessaires pour évaluer l’état de l’articulation.
- Pathologies rachidiennes : Les problèmes rachidiens, tels que les hernies discales lombaires, peuvent irradier la douleur vers la région de la hanche. Une évaluation approfondie de la colonne vertébrale et, si nécessaire, des examens d’imagerie peuvent être réalisés.
- Pathologies musculaires : Les affections musculaires, telles que les déchirures musculaires, peuvent provoquer des symptômes similaires. L’examen clinique et, si nécessaire, l’imagerie médicale peuvent aider à établir un diagnostic.
Questions fréquemment posées
- Qu’est-ce que le Syndrome Douloureux du Grand Trochanter (SDGT)?
- Le SDGT est une condition caractérisée par la douleur à la partie externe de la hanche, généralement causée par l’inflammation des tendons entourant le grand trochanter, la protubérance osseuse à l’extérieur de la cuisse.
- Quels sont les symptômes typiques du SDGT?
- Les symptômes incluent une douleur à la hanche, parfois irradiant vers la fesse ou le bas du dos, aggravée par la marche, la montée des escaliers, ou la position assise prolongée.
- Quelles sont les causes courantes du SDGT?
- Les causes peuvent inclure la friction des tendons sur le grand trochanter, une blessure traumatique, des activités répétitives, ou des problèmes structurels de la hanche.
- Comment est diagnostiqué le Syndrome Douloureux du Grand Trochanter?
- Le diagnostic repose sur l’examen physique, les antécédents médicaux, et parfois des examens d’imagerie tels que l’IRM pour exclure d’autres conditions.
- Quelles sont les options de traitement pour le SDGT?
- Les traitements incluent le repos, la glace, les médicaments anti-inflammatoires, la physiothérapie, et parfois des injections de corticostéroïdes. Dans certains cas graves, une intervention chirurgicale peut être envisagée.
- Le SDGT est-il une condition chronique?
- La durée de la condition peut varier. Certains cas répondent bien au traitement et se résolvent, tandis que d’autres peuvent devenir chroniques.
- Quelles activités doivent être évitées en cas de SDGT?
- Les activités qui exacerbent la douleur, telles que la course à pied sur des surfaces dures ou la montée d’escaliers fréquente, doivent être évitées pendant la phase de récupération.
- Les exercices de renforcement musculaire sont-ils bénéfiques pour le SDGT?
- Oui, des exercices ciblés visant à renforcer les muscles stabilisateurs de la hanche peuvent contribuer à la récupération.
- Les orthèses ou supports peuvent-ils aider dans le traitement du SDGT?
- Dans certains cas, des orthèses ou supports peuvent être recommandés pour corriger la biomécanique et soulager la pression sur le grand trochanter.
- Quand devrais-je consulter un professionnel de la santé pour le SDGT?
- Consultez un professionnel de la santé si la douleur persiste, s’aggrave ou limite vos activités quotidiennes malgré les mesures d’auto-soins.
Traitement Ostéopathique du Syndrome Douloureux du Grand Trochanter
1. Techniques de Mobilisation Articulaire
Ces techniques visent à améliorer la mobilité de l’articulation de la hanche et des structures adjacentes. Les ostéopathes utilisent des mouvements doux et répétitifs pour réduire les restrictions articulaires et restaurer une amplitude de mouvement optimale. Ces mobilisations permettent également de diminuer les contraintes exercées sur le grand trochanter.
2. Techniques Myofasciales
Les techniques myofasciales ciblent les tensions dans les tissus mous entourant le grand trochanter, notamment les tendons des muscles glutéaux et les fascias environnants. Ces techniques incluent :
- Libération myofasciale : Une manipulation douce des fascias pour améliorer leur élasticité et réduire la douleur.
- Étirements myofasciaux : Utilisés pour relâcher les contractures musculaires persistantes.
3. Techniques de Drainage Lymphatique
Lorsque l’inflammation est présente, le drainage lymphatique ostéopathique peut être employé pour réduire l’accumulation de liquide et favoriser une meilleure circulation locale. Cette technique contribue à atténuer la douleur et à accélérer la récupération.
4. Techniques de Manipulation Viscérale
Dans certains cas, des dysfonctions viscérales peuvent contribuer à un déséquilibre postural et biomécanique. Les ostéopathes utilisent des manipulations douces pour rétablir la mobilité viscérale et réduire l’impact sur la région trochantérienne.
5. Techniques Crâniennes
Les tensions au niveau de la région crânienne peuvent influencer la posture globale et exacerber les douleurs trochantériennes. Les techniques crâniennes sont utilisées pour rétablir l’équilibre du système nerveux central et favoriser une meilleure coordination neuro-musculaire.
6. Exercices Thérapeutiques et Conseils Posturaux
L’ostéopathie ne se limite pas à des manipulations passives. Les praticiens prescrivent souvent des exercices thérapeutiques personnalisés pour renforcer les muscles glutéaux, améliorer l’équilibre musculaire et prévenir les récidives. De plus, des conseils posturaux et ergonomiques sont donnés pour limiter les contraintes sur le grand trochanter au quotidien.
Bénéfices du Traitement Ostéopathique
Le traitement ostéopathique du SDGT offre plusieurs avantages :
- Une approche personnalisée, adaptée aux besoins spécifiques de chaque patient.
- Une réduction significative de la douleur sans recours aux médicaments.
- Une amélioration de la fonction articulaire et de la mobilité globale.
- Une prévention des récidives grâce à une meilleure gestion des facteurs contributifs.
Exercices et étirements
Les exercices et étirements peuvent jouer un rôle crucial dans la gestion du syndrome de la douleur du grand trochanter. Ils visent à renforcer les muscles environnants, à améliorer la flexibilité et à favoriser une meilleure stabilité de la hanche. Cependant, il est essentiel de consulter un professionnel de la santé, tel qu’un physiothérapeute ou un ostéopathe, avant de commencer tout programme d’exercices pour s’assurer qu’ils sont adaptés à votre situation spécifique. Voici quelques exercices et étirements qui peuvent être bénéfiques :
Exercices de Renforcement :
- Élévations de la Jambe Latérale :
- Allongez-vous sur le côté avec la jambe inférieure pliée pour plus de stabilité.
- Levez la jambe supérieure vers le haut, en maintenant le pied dans une position neutre.
- Abaissez lentement la jambe et répétez. Faites plusieurs séries.
- Ponts Pelviens :
- Allongez-vous sur le dos avec les genoux pliés et les pieds à plat sur le sol.
- Soulevez lentement les hanches vers le plafond, en contractant les muscles fessiers.
- Abaissez les hanches et répétez. Effectuez plusieurs répétitions.
- Squats Partiels :
- Tenez-vous debout avec les pieds écartés à la largeur des épaules.
- Abaissez-vous en position de squat partiel, en poussant les hanches vers l’arrière.
- Remontez lentement en contractant les muscles des fesses. Répétez.
- Rotation Externe de la Hanche :
- En position assise, croisez la cheville d’une jambe sur le genou de l’autre jambe.
- Appliquez une légère pression sur le genou pour étirer les muscles de la hanche.
- Maintenez pendant 15-30 secondes et répétez de l’autre côté.
Étirements :
- Étirement du Muscle Tenseur du Fascia Lata (TFL) :
- En position debout, croisez la jambe droite derrière la gauche.
- Inclinez légèrement le haut du corps vers le côté gauche.
- Vous devriez ressentir un étirement sur le côté droit de la hanche. Maintenez pendant 15-30 secondes et répétez de l’autre côté.
- Étirement des Fessiers :
- Allongez-vous sur le dos, pliez les genoux et croisez la cheville droite sur le genou gauche.
- Tirez doucement le genou gauche vers la poitrine. Vous devriez sentir un étirement dans la fesse droite. Maintenez pendant 15-30 secondes et répétez de l’autre côté.
- Étirement du Quadriceps :
- En position debout, pliez une jambe vers l’arrière et tenez votre cheville avec la main correspondante.
- Tirez doucement la jambe vers l’arrière en ressentant l’étirement sur le devant de la cuisse. Maintenez pendant 15-30 secondes et répétez de l’autre côté.
- Étirement des Adducteurs :
- Asseyez-vous en position de tailleur.
- Placez vos coudes sur vos genoux et appliquez une légère pression vers le bas avec vos coudes pour étirer les muscles de l’aine. Maintenez pendant 15-30 secondes.
Ces exercices et étirements peuvent contribuer à renforcer les muscles de la hanche, améliorer la flexibilité et réduire la tension associée au syndrome de la douleur du grand trochanter. Cependant, il est important de les exécuter correctement et de les intégrer progressivement dans votre routine, en évitant toute douleur excessive.
Conclusion
Le syndrome douloureux du grand trochanter (SDGT) est une affection complexe et multifactorielle qui met en lumière l’importance d’une compréhension approfondie des structures anatomiques, biomécaniques et physiopathologiques impliquées dans la région trochantérienne. Bien qu’il ne s’agisse pas d’une pathologie menaçant la vie, son impact sur la mobilité, la fonctionnalité et la qualité de vie des patients peut être significatif, rendant une prise en charge adaptée et individualisée essentielle.
Le SDGT résulte souvent d’une interaction complexe entre lésions tendineuses, inflammation des bourses séreuses, et déséquilibres biomécaniques. Les principales causes incluent des surcharges fonctionnelles, des traumatismes directs, et des altérations dégénératives, souvent exacerbées par des facteurs tels que l’âge ou des changements hormonaux. Les symptômes typiques, tels que la douleur latérale de la hanche irradiant parfois vers la cuisse ou les fesses, nécessitent une évaluation approfondie pour exclure d’autres diagnostics différentiels, tels que des pathologies articulaires, rachidiennes ou musculaires.
La gestion du SDGT repose sur une approche multidimensionnelle. Des traitements non invasifs, notamment la physiothérapie, les exercices de renforcement des muscles glutéaux et les techniques ostéopathiques, offrent des résultats prometteurs en améliorant la mobilité et en réduisant la douleur. Dans les cas plus complexes ou réfractaires, des interventions comme les infiltrations de corticostéroïdes ou des approches chirurgicales peuvent être envisagées. Cependant, ces options doivent être réservées aux situations spécifiques où les traitements conservateurs n’apportent pas de soulagement suffisant.
Références
Articles Scientifiques et Revues
- Bird, P. A., Oakley, S. P., Shnier, R., & Kirkham, B. W. (2001). « Prospective evaluation of magnetic resonance imaging and physical examination findings in patients with greater trochanteric pain syndrome. » Arthritis & Rheumatology, 44(9), 2138-2145.
- Margo, K., & Drezner, J. (2003). « Trochanteric Bursitis: A Common Cause of Lateral Hip Pain. » American Family Physician, 68(8), 1505-1510.
- Williams, B. S., & Cohen, S. P. (2009). « Greater trochanteric pain syndrome: A review of anatomy, diagnosis, and treatment. » Anesthesia & Analgesia, 108(5), 1662-1670.
- Grimaldi, A., & Fearon, A. (2015). « Gluteal Tendinopathy: Integrating Pathomechanics and Clinical Features in its Management. » Journal of Orthopaedic & Sports Physical Therapy, 45(11), 910-922.
Livres et Textes Anatomiques
- Kendall, F. P., McCreary, E. K., Provance, P. G., Rodgers, M. M., & Romani, W. A. (2005). Muscles: Testing and Function with Posture and Pain. Lippincott Williams & Wilkins.
- Neumann, D. A. (2017). Kinesiology of the Musculoskeletal System: Foundations for Rehabilitation. Elsevier.
- Magee, D. J. (2014). Orthopedic Physical Assessment. Elsevier.
Guidelines et Rapports Cliniques
- European Society of Sports Traumatology, Knee Surgery & Arthroscopy (ESSKA). (2020). « Clinical Guidelines for the Diagnosis and Management of Greater Trochanteric Pain Syndrome. »
- National Institute for Health and Care Excellence (NICE). (2016). Management of Musculoskeletal Disorders: Trochanteric Pain Syndrome.
Sources Cliniques et Ressources Pratiques
- Physiopedia. (n.d.). « Greater Trochanteric Pain Syndrome. » Retrieved from https://www.physio-pedia.com
- Mayo Clinic. (n.d.). « Trochanteric Bursitis and Gluteal Tendinopathy. » Retrieved from https://www.mayoclinic.org
Ostéopathie et Approches Manuelles
- Chaitow, L., & DeLany, J. W. (2011). Clinical Application of Neuromuscular Techniques: Volume 2 – The Lower Body. Churchill Livingstone.
- Greenman, P. E. (2011). Principles of Manual Medicine. Wolters Kluwer Health.
Études Complémentaires
- Segal, N. A., Felson, D. T., & Torner, J. C. (2007). « Greater trochanteric pain syndrome: Epidemiology and associated factors. » Archives of Physical Medicine and Rehabilitation, 88(8), 988-992.
- Fearon, A. M., Cook, J. L., & Scarvell, J. M. (2014). « Greater trochanteric pain syndrome: Defining the diagnosis. » British Journal of Sports Medicine, 48(14), 1020-1026.