Introduction à la tuberculose vertébrale
L’incidence de la tuberculose est en hausse, alimentée par plusieurs facteurs, dont l’augmentation du nombre de personnes immunodéprimées, le développement de souches résistantes aux médicaments de Mycobacterium tuberculosis et le vieillissement de la population. Le VIH demeure le principal facteur de risque de réactivation des infections tuberculeuses latentes.
Selon l’Organisation mondiale de la santé, environ un tiers de la population mondiale est infecté par cet organisme, ce qui en fait la cause la plus fréquente de décès et d’invalidité à l’échelle mondiale. Près d’un cinquième des nouveaux cas diagnostiqués sont des formes extrapulmonaires, la colonne vertébrale étant impliquée dans la moitié des cas de tuberculose osseuse et articulaire.
Récemment, la maladie a connu une résurgence significative dans les pays développés, en particulier parmi la population immunodéprimée due à un « phénomène de migration mondiale », posant ainsi un défi majeur à la communauté mondiale.

Ce portrait illustre la dignité et la détermination de Sir Percival Pott, célèbre chirurgien britannique du XVIIIe siècle. Connu pour ses contributions majeures à la chirurgie orthopédique, il a notamment décrit pour la première fois la tuberculose vertébrale, connue aujourd’hui sous le nom de « mal de Pott ». Mais son héritage va bien au-delà : il fut l’un des premiers à établir un lien entre une exposition environnementale et le cancer, en observant une forte incidence de cancer du scrotum chez les ramoneurs. Ce constat marqua un tournant dans l’histoire de la médecine, jetant les bases de l’épidémiologie moderne et de la santé publique. Le regard serein mais pénétrant de Pott reflète son esprit d’observation aiguisé et son engagement envers une médecine fondée sur les faits, au service de la dignité humaine.
La tuberculose, maladie connue depuis l’Antiquité, a été cliniquement décrite en 1779 par Sir Percival Pott, mettant en évidence une déformation kyphotique et un déficit neurologique chez des patients européens. Au fil des XIXe et XXe siècles, la découverte du microorganisme pathogène (Mycobacterium tuberculosis), le développement du vaccin Bacillus Calmette-Guérin (BCG), les avancées diagnostiques, les agents chimiothérapeutiques et les procédures chirurgicales ont révolutionné la prise en charge de la tuberculose vertébrale, offrant une meilleure protection contre cette maladie débilitante.
Épidémiologie et répartition mondiale
Statistiques et tendances actuelles
La tuberculose est la principale cause de décès dans le monde par un seul agent infectieux. Le nombre de nouveaux cas dans le monde est en corrélation étroite avec les conditions économiques du pay.
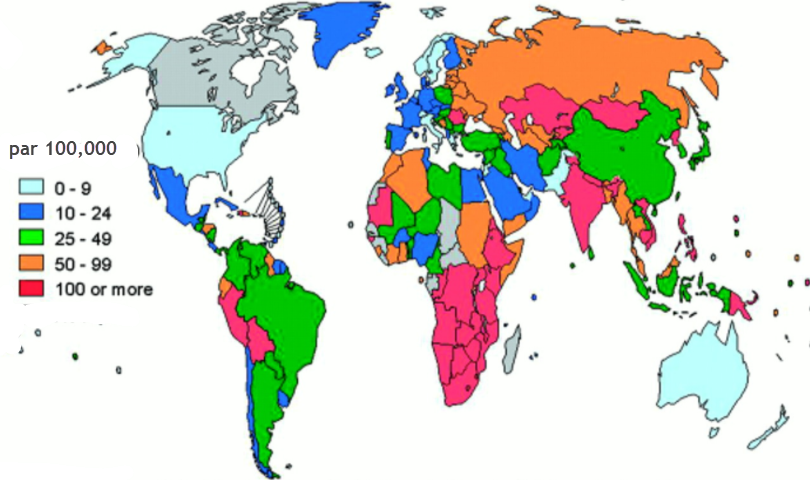
- Incidence mondiale : La tuberculose vertébrale représente environ 1 à 2 % des cas de tuberculose et 10 à 15 % des formes extrapulmonaires.
- Régions les plus touchées : Les pays en développement, notamment en Asie du Sud-Est, en Afrique subsaharienne et en Inde, enregistrent les taux les plus élevés.
- Tendances récentes : Une augmentation des cas est observée dans les pays développés en raison de la migration et de la résurgence de la tuberculose multirésistante.
Facteurs de résurgence
Utilisation de médicaments immunosuppresseurs (corticostéroïdes, chimiothérapie).
VIH/SIDA :
L’immunodépression liée au VIH augmente le risque de réactivation de la tuberculose latente.
Les co-infections VIH/tuberculose sont fréquentes dans les régions endémiques.
Migration mondiale :
Les mouvements de population des zones endémiques vers les pays développés contribuent à la propagation de la maladie.
Les défis liés au dépistage et au traitement des migrants favorisent la transmission.
Résistance aux médicaments :
L’émergence de souches multirésistantes (TB-MDR) et ultrarésistantes (TB-XDR) complique la prise en charge.
L’accès limité aux traitements de deuxième ligne dans les pays pauvres aggrave la situation.
Autres facteurs :
Conditions socio-économiques défavorables (pauvreté, malnutrition).
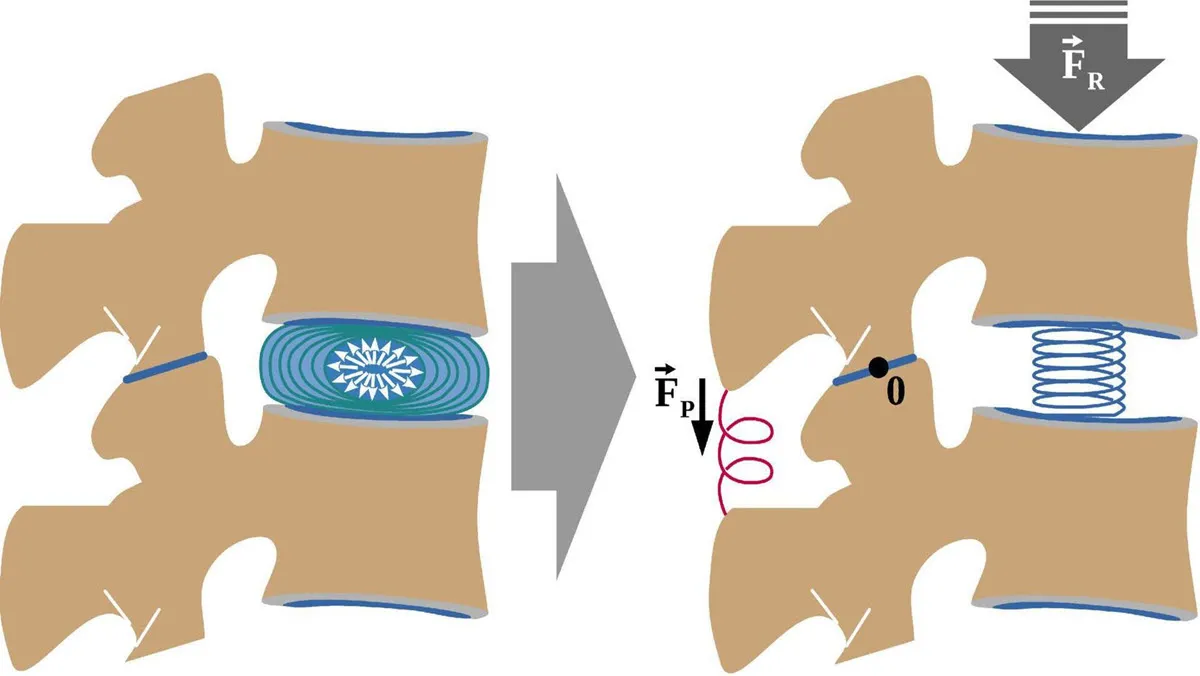
Mécanismes physiopathologiques de la tuberculose vertébrale
La tuberculose vertébrale, ou maladie de Pott, est une infection complexe qui implique plusieurs mécanismes physiopathologiques. Ces mécanismes expliquent comment l’infection initiale se propage, comment le système immunitaire réagit, et quelles complications surviennent au niveau osseux et neurologique.
Infection initiale et propagation hématogène

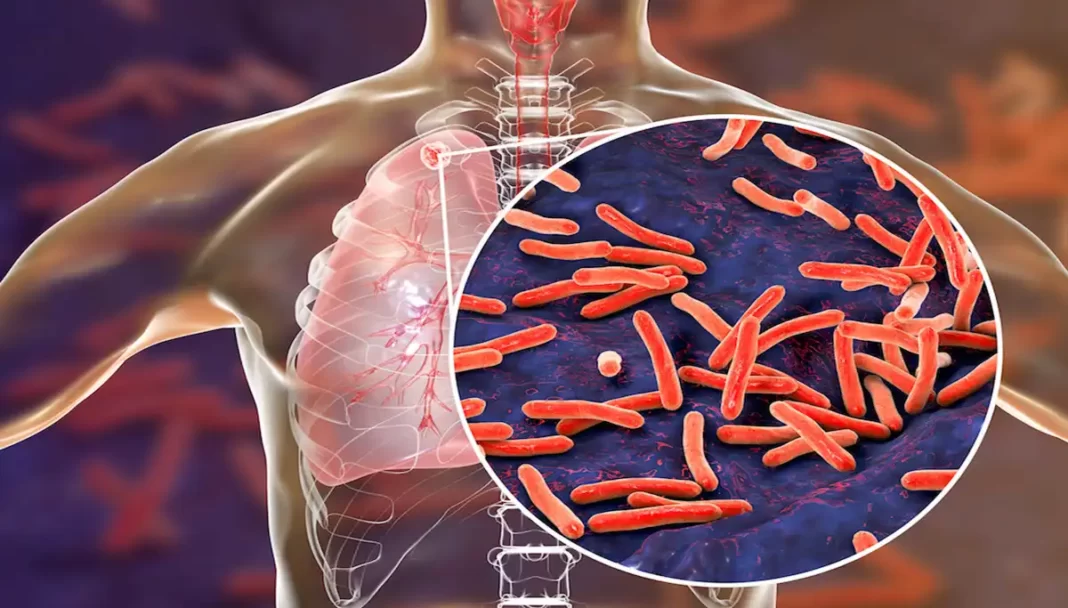
Représenté ici en vue microscopique, Mycobacterium tuberculosis est la bactérie responsable de la tuberculose, une maladie infectieuse qui continue de toucher des millions de personnes à travers le monde. Ces bacilles, allongés et légèrement incurvés, se caractérisent par une paroi cellulaire épaisse et cireuse, leur conférant une résistance notable aux attaques immunitaires et aux traitements. Transmis par voie aérienne, ils s’installent principalement dans les poumons mais peuvent aussi atteindre d’autres organes. Le combat contre cette bactérie a mobilisé des générations de chercheurs, de médecins et de responsables de santé publique. Malgré les avancées thérapeutiques, notamment l’apparition d’antibiotiques spécifiques au XXe siècle, la tuberculose reste aujourd’hui une menace persistante, exacerbée par les formes multirésistantes. Cette image nous rappelle la réalité biologique d’un fléau ancien mais toujours présent, soulignant l’importance de la prévention, du dépistage précoce et de la recherche médicale continue.
La tuberculose vertébrale débute généralement par une infection pulmonaire causée par Mycobacterium tuberculosis. Après inhalation des bactéries, celles-ci se multiplient dans les alvéoles pulmonaires, déclenchant une réponse immunitaire locale. Chez les individus immunocompétents, l’infection peut être contenue, mais chez ceux dont le système immunitaire est affaibli (par exemple, en raison du VIH, de la malnutrition ou de l’âge avancé), les bactéries peuvent se propager par voie hématogène. Cette dissémination se fait principalement par les vaisseaux sanguins, atteignant les régions riches en vascularisation, comme les vertèbres. La colonne vertébrale, en particulier la région thoracique et lombaire, est souvent touchée en raison de son réseau vasculaire dense. Une fois dans les vertèbres, les bactéries s’établissent dans l’os spongieux, où elles commencent à se multiplier et à provoquer une inflammation locale.
Formation de granulomes et réponse immunitaire

La réponse immunitaire à l’infection tuberculeuse est caractérisée par la formation de granulomes, des structures cellulaires organisées qui visent à contenir l’infection. Les macrophages, cellules clés du système immunitaire, phagocytent les bactéries mais ne parviennent pas toujours à les éliminer complètement. En réponse, les macrophages s’agrègent avec d’autres cellules immunitaires (lymphocytes T, cellules géantes) pour former des granulomes. Ces structures isolent les bactéries, limitant leur propagation. Cependant, dans certains cas, les granulomes peuvent se nécroser, libérant des enzymes protéolytiques qui endommagent les tissus environnants. Cette nécrose caséeuse est une caractéristique de la tuberculose et contribue à la destruction osseuse et à la formation d’abcès paravertébraux.
Complications osseuses et neurologiques

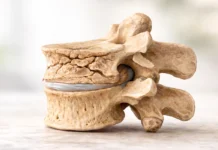
Cette image saisissante présente une vertèbre humaine affectée par la tuberculose, également connue sous le nom de mal de Pott. On y observe des zones nécrotiques profondes, témoins de la destruction progressive du tissu osseux par Mycobacterium tuberculosis. Contrairement à la tuberculose pulmonaire, cette forme extrapulmonaire cible la colonne vertébrale, provoquant douleurs chroniques, déformations (cyphose) et, dans les cas avancés, des atteintes neurologiques par compression médullaire. La pathologie évolue lentement, parfois sur plusieurs mois, masquant son diagnostic. Le granulome infectieux engendre une lyse osseuse qui fragilise la structure vertébrale, comme en témoigne ici l’érosion localisée. Bien que moins fréquente aujourd’hui dans les pays industrialisés, la tuberculose vertébrale demeure une menace dans de nombreuses régions du monde. Cette image illustre la gravité de cette affection et souligne l’importance d’un dépistage précoce, d’un traitement antibiotique adapté et d’un suivi médical rigoureux.
Les complications osseuses de la tuberculose vertébrale résultent de la destruction progressive des vertèbres. L’infection provoque une ostéomyélite, une inflammation de l’os qui entraîne une déminéralisation et une fragilisation des structures osseuses. Cela peut conduire à un affaissement des vertèbres, provoquant des déformations telles que la cyphose (bossure dorsale). Les abcès paravertébraux, formés par l’accumulation de pus et de tissus nécrotiques, peuvent comprimer les structures adjacentes, exacerbant les dommages.
Les complications neurologiques surviennent lorsque l’infection ou les abcès exercent une pression sur la moelle épinière ou les racines nerveuses. Cela peut entraîner des symptômes tels que des engourdissements, une faiblesse musculaire, voire une paralysie. Dans les cas graves, une compression médullaire peut provoquer des troubles de la sensibilité, des réflexes anormaux et une incontinence urinaire ou fécale. Ces complications nécessitent une intervention médicale urgente pour prévenir des séquelles permanentes.
Causes et facteurs de risque
La tuberculose vertébrale est principalement causée par l’infection de la colonne vertébrale par la bactérie Mycobacterium tuberculosis. Cette infection peut se produire de différentes manières, et plusieurs facteurs peuvent contribuer à son développement. Voici quelques causes de la tuberculose vertébrale :
- Infection Pulmonaire Primaire : La tuberculose vertébrale est souvent la conséquence d’une infection pulmonaire primaire par Mycobacterium tuberculosis. Lorsqu’une personne inhale les gouttelettes contenant la bactérie, elle peut développer une infection pulmonaire qui, dans certains cas, se propage à d’autres parties du corps, y compris la colonne vertébrale.
- Réactivation d’une Infection Latente : Dans certains cas, la tuberculose vertébrale peut résulter de la réactivation d’une infection tuberculeuse latente. Les personnes qui ont été infectées par la bactérie mais n’ont pas développé de symptômes peuvent voir l’infection se réactiver plus tard dans la vie, affectant parfois la colonne vertébrale.
- Contamination Hématogène : L’infection de la colonne vertébrale peut se produire par voie hématogène, c’est-à-dire que les bactéries atteignent la colonne vertébrale par le biais de la circulation sanguine. Cela peut se produire lorsque la bactérie atteint la circulation sanguine à partir d’une autre partie du corps.
- Affaiblissement du Système Immunitaire : Les individus dont le système immunitaire est affaibli, soit en raison de maladies telles que le VIH/sida, soit en raison de médicaments immunosuppresseurs, sont plus susceptibles de développer une tuberculose vertébrale.
- Migration d’une Infection Extra-Vertébrale : Dans certains cas, l’infection tuberculeuse peut se propager à la colonne vertébrale à partir de sites extra-vertébraux, tels que les ganglions lymphatiques adjacents.
- Facteurs Génétiques : Certaines études suggèrent qu’il peut exister des prédispositions génétiques à la tuberculose, bien que la contribution génétique précise ne soit pas entièrement comprise.
Manifestations cliniques de la tuberculose vertébrale
La tuberculose vertébrale, également connue sous le nom de maladie de Pott, se manifeste par une variété de symptômes locaux, systémiques et neurologiques. Ces manifestations cliniques peuvent varier en fonction du stade de la maladie, de l’étendue de l’infection et de la réponse immunitaire du patient.
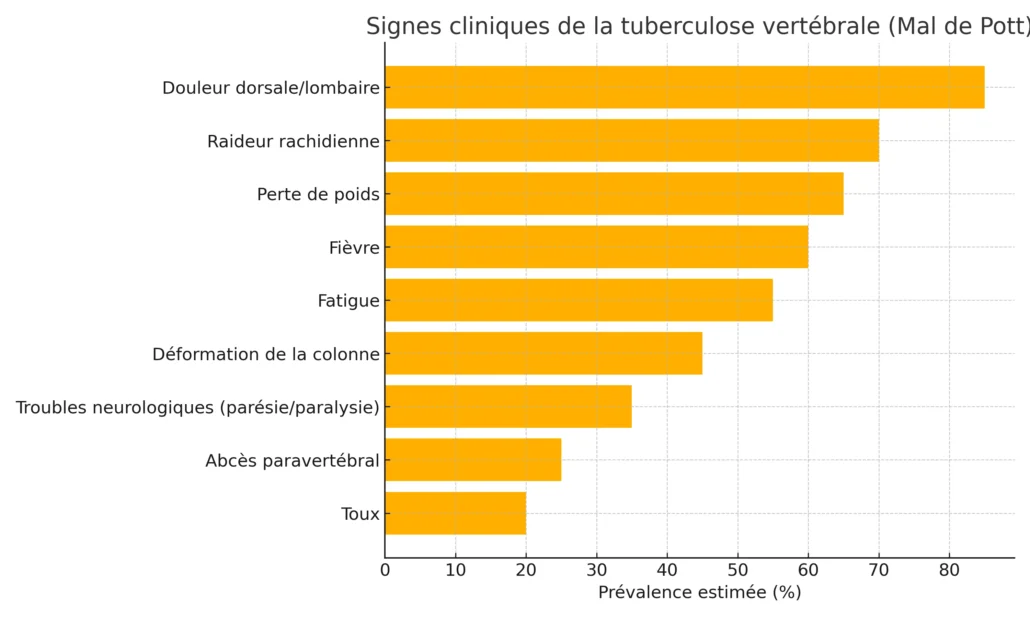
Symptômes locaux
Les symptômes locaux sont souvent les premiers signes de la tuberculose vertébrale. La douleur lombaire est le symptôme le plus fréquent, généralement décrite comme une douleur sourde et persistante qui s’aggrave avec le mouvement ou la pression sur la colonne vertébrale. Cette douleur peut irradier vers d’autres régions du corps, notamment les hanches ou les membres inférieurs. La raideur de la colonne vertébrale est également courante, limitant la mobilité et rendant les activités quotidiennes difficiles. Au fur et à mesure que la maladie progresse, des déformations vertébrales peuvent apparaître, telles que la cyphose (bossure dorsale) ou la scoliose (courbure latérale de la colonne). Ces déformations résultent de la destruction des vertèbres et de l’affaissement des structures osseuses.
Symptômes systémiques
En plus des symptômes locaux, la tuberculose vertébrale s’accompagne souvent de manifestations systémiques. La fièvre, généralement de faible intensité et intermittente, est un signe courant d’infection active. Les patients peuvent également ressentir une fatigue persistante, souvent décrite comme un épuisement généralisé qui ne s’améliore pas avec le repos. La perte de poids involontaire est un autre symptôme fréquent, résultant de l’état inflammatoire chronique et de la consommation accrue d’énergie par le corps pour combattre l’infection. Ces symptômes systémiques peuvent être subtils au début, mais ils s’aggravent progressivement si la maladie n’est pas traitée.
Complications neurologiques
Les complications neurologiques représentent l’un des aspects les plus graves de la tuberculose vertébrale. Elles surviennent lorsque l’infection ou les abcès paravertébraux exercent une pression sur la moelle épinière ou les racines nerveuses. Les engourdissements, souvent localisés dans les membres inférieurs, sont un signe précoce de compression nerveuse. Les patients peuvent également ressentir une faiblesse musculaire, rendant difficile la marche ou l’exécution de tâches quotidiennes. Dans les cas avancés, une paralysie partielle ou complète peut survenir, nécessitant une intervention médicale urgente. D’autres complications neurologiques incluent des troubles de la sensibilité, des réflexes anormaux et, dans les cas extrêmes, une incontinence urinaire ou fécale due à une atteinte des nerfs spinaux.
Types de lésions tuberculeuses dans la colonne vertébrale
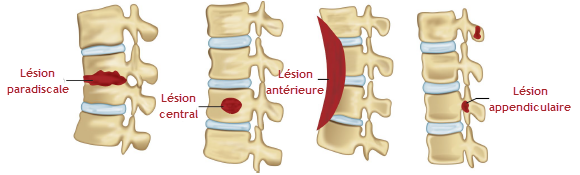
La tuberculose vertébrale, ou maladie de Pott, entraîne des lésions spécifiques et des complications qui peuvent avoir un impact significatif sur la santé du patient. Ces lésions et complications sont liées à la progression de l’infection, à la réponse immunitaire et aux dommages structurels causés à la colonne vertébrale.
Granulomes et abcès paravertébraux
Les granulomes sont des structures cellulaires formées par le système immunitaire pour contenir l’infection tuberculeuse. Ils se composent principalement de macrophages, de lymphocytes T et de cellules géantes. Bien que les granulomes visent à isoler les bactéries, ils peuvent également provoquer une nécrose caséeuse, une destruction tissulaire caractéristique de la tuberculose. Cette nécrose peut s’étendre aux tissus environnants, entraînant la formation d’abcès paravertébraux. Ces abcès, remplis de pus et de tissus nécrotiques, peuvent comprimer les structures adjacentes, y compris la moelle épinière et les racines nerveuses, exacerbant les symptômes et les complications.
Spondylodiscite et fusion vertébrale
La spondylodiscite est une inflammation des disques intervertébraux et des vertèbres adjacentes. Elle résulte de la propagation de l’infection à partir des vertèbres vers les disques. Cette inflammation provoque une déminéralisation osseuse, une destruction des disques et une instabilité de la colonne vertébrale. Au fil du temps, la spondylodiscite peut entraîner une fusion vertébrale, un processus où les vertèbres touchées se soudent ensemble. Bien que la fusion puisse stabiliser la colonne, elle réduit également la mobilité et peut provoquer des déformations, telles que la cyphose (bossure dorsale).
Impact à long terme sur la colonne vertébrale
L’impact à long terme de la tuberculose vertébrale sur la colonne peut être sévère. Les déformations structurelles, comme la cyphose ou la scoliose, peuvent persister même après le traitement de l’infection. Ces déformations peuvent entraîner des douleurs chroniques, une limitation de la mobilité et une altération de la qualité de vie. De plus, les dommages causés aux disques et aux vertèbres peuvent augmenter le risque de fractures vertébrales ou de hernies discales. Les complications neurologiques, telles que la faiblesse musculaire ou la paralysie, peuvent également laisser des séquelles permanentes si elles ne sont pas traitées rapidement.
Distribution régionale de la tuberculose vertébrale
- Cervical – 12%
- Cervicodorsal – 5%
- Dorsale – 42%
- Dorsolombaire – 12%
- Lombaire – 26%
- Lombo-sacré – 3%
Diagnostic et imagerie médicale
Le diagnostic de la tuberculose vertébrale repose sur une combinaison de signes cliniques, de techniques d’imagerie médicale et, dans certains cas, de biopsies. L’imagerie joue un rôle crucial pour confirmer le diagnostic, évaluer l’étendue des lésions et guider le traitement.
Signes radiographiques caractéristiques
Les radiographies standards sont souvent la première étape dans l’évaluation de la tuberculose vertébrale. Les signes radiographiques caractéristiques incluent :

Cette radiographie révèle une atteinte typique de la tuberculose vertébrale, également appelée mal de Pott. On y distingue une destruction osseuse localisée, avec un effondrement partiel d’un corps vertébral, associé à une perte de hauteur discale. Ces altérations structurales traduisent l’invasion progressive de Mycobacterium tuberculosis, qui provoque une ostéite destructrice touchant préférentiellement les vertèbres thoraciques et lombaires. À un stade avancé, cette pathologie peut entraîner une cyphose angulaire, des abcès paravertébraux et des atteintes neurologiques graves. L’imagerie médicale, en particulier la radiographie et l’IRM, joue un rôle clé dans le diagnostic et le suivi de cette infection insidieuse. Le traitement repose sur une antibiothérapie prolongée, parfois associée à une intervention chirurgicale en cas de déformation majeure ou de compression médullaire. Cette image souligne la gravité potentielle de la tuberculose osseuse et l’importance d’un diagnostic précoce.
- Pincement discal : Une réduction de l’espace intervertébral due à la destruction du disque.
- Lésions osseuses : Des zones de déminéralisation ou d’érosion des vertèbres, souvent localisées dans la partie antérieure des corps vertébraux.
- Cyphose : Une déformation angulaire de la colonne vertébrale résultant de l’affaissement des vertèbres.
- Abcès paravertébraux : Des masses molles visibles sous forme d’ombres autour de la colonne vertébrale.
Ces signes, bien que suggestifs, ne sont pas spécifiques à la tuberculose et peuvent être observés dans d’autres pathologies, ce qui nécessite des techniques d’imagerie plus avancées pour confirmer le diagnostic.
Techniques d’imagerie avancées (IRM, biopsies)
L’imagerie par résonance magnétique (IRM) est la technique de choix pour évaluer la tuberculose vertébrale. Elle offre une visualisation détaillée des tissus mous, des abcès et de la moelle épinière. Les caractéristiques IRM incluent :
- Signal anormal des vertèbres et des disques : Hypersignal en T2 et hyposignal en T1, reflétant l’inflammation et la nécrose.
- Abcès paravertébraux : Collections liquidiennes bien délimitées, souvent avec un rehaussement périphérique après injection de contraste.
- Compression médullaire : Visible en cas d’atteinte neurologique.
Dans les cas douteux, une biopsie guidée par imagerie peut être réalisée pour confirmer le diagnostic. La biopsie permet d’obtenir des échantillons tissulaires pour analyse histologique et culture, identifiant Mycobacterium tuberculosis et excluant d’autres causes infectieuses ou tumorales.
Diagnostic différentiel
Le diagnostic différentiel de la tuberculose vertébrale inclut plusieurs pathologies présentant des signes cliniques et radiologiques similaires :
- Infections bactériennes pyogènes : Comme l’ostéomyélite à staphylocoque, qui peut provoquer des lésions osseuses et des abcès.
- Tumeurs vertébrales : Les métastases ou les lymphomes peuvent imiter les lésions tuberculeuses.
- Spondylarthropathies inflammatoires : Comme la spondylarthrite ankylosante, qui peut entraîner une fusion vertébrale.
- Autres infections granulomateuses : Comme la brucellose ou la mycose vertébrale.
L’IRM, les cultures et les biopsies sont essentielles pour distinguer la tuberculose vertébrale de ces autres pathologies.
Traitements et stratégies de prise en charge de la tuberculose vertébrale
La prise en charge de la tuberculose vertébrale repose sur une combinaison de traitements médicaux et, dans certains cas, d’interventions chirurgicales. L’objectif est d’éliminer l’infection, de prévenir les complications et de restaurer la fonction de la colonne vertébrale.
Traitements médicaux (chimiothérapie, antibiotiques)
Le traitement médical est la pierre angulaire de la prise en charge de la tuberculose vertébrale. Il repose sur une chimiothérapie antituberculeuse prolongée, généralement administrée pendant 6 à 12 mois. Le protocole standard comprend :
- Phase intensive : Une combinaison de quatre médicaments (isoniazide, rifampicine, pyrazinamide et éthambutol) pendant les deux premiers mois.
- Phase de consolidation : Une bithérapie (isoniazide et rifampicine) pendant les 4 à 10 mois suivants.
Ces médicaments agissent en inhibant la croissance des bactéries et en éliminant les foyers infectieux. L’adhésion au traitement est cruciale pour éviter les rechutes et le développement de résistances. Des ajustements peuvent être nécessaires en cas d’intolérance ou de résistance aux médicaments.
Interventions chirurgicales (stabilisation, drainage)
La chirurgie est indiquée dans les cas compliqués ou lorsque le traitement médical seul est insuffisant. Les interventions chirurgicales visent à :
- Drainer les abcès : Éliminer les collections purulentes pour réduire la compression des structures adjacentes.
- Stabiliser la colonne vertébrale : Utiliser des implants métalliques ou des greffes osseuses pour corriger les déformations et restaurer la stabilité.
- Décomprimer la moelle épinière : En cas de compression médullaire sévère, une laminectomie ou une décompression antérieure peut être réalisée.
La chirurgie est souvent suivie d’une immobilisation temporaire et d’une rééducation pour optimiser la récupération fonctionnelle.
Prévention et gestion des complications
La prévention et la gestion des complications sont essentielles pour améliorer le pronostic des patients. Les stratégies incluent :
- Surveillance régulière : Suivi clinique et radiologique pour détecter les rechutes ou les complications.
- Prise en charge de la douleur : Utilisation d’analgésiques et de thérapies adjuvantes pour soulager les douleurs chroniques.
- Rééducation fonctionnelle : Programmes de kinésithérapie pour restaurer la mobilité et renforcer les muscles paravertébraux.
- Prévention des infections nosocomiales : Mesures d’hygiène strictes pour éviter les infections secondaires.
Conclusion
La tuberculose vertébrale, ou maladie de Pott, reste une pathologie complexe et potentiellement dévastatrice, malgré les avancées médicales et chirurgicales des dernières décennies. Son incidence est en hausse, en particulier dans les pays en développement et parmi les populations immunodéprimées, ce qui en fait un défi majeur pour la santé publique mondiale. Les facteurs tels que la migration, la résistance aux médicaments et les co-infections avec le VIH exacerbent cette situation, nécessitant une vigilance accrue et des stratégies de prise en charge adaptées.
Le diagnostic repose sur une combinaison de signes cliniques, d’imagerie médicale avancée (comme l’IRM) et, dans certains cas, de biopsies pour confirmer la présence de Mycobacterium tuberculosis. Les traitements médicaux, basés sur une chimiothérapie antituberculeuse prolongée, sont essentiels pour éliminer l’infection. Cependant, dans les cas compliqués, les interventions chirurgicales jouent un rôle crucial pour stabiliser la colonne vertébrale, drainer les abcès et prévenir les complications neurologiques.
La prévention et la gestion des complications, incluant la rééducation fonctionnelle et le suivi régulier, sont indispensables pour optimiser les résultats cliniques et améliorer la qualité de vie des patients. Une approche multidisciplinaire, impliquant infectiologues, chirurgiens, radiologues et kinésithérapeutes, est essentielle pour garantir une prise en charge globale et efficace.
En somme, bien que la tuberculose vertébrale soit une maladie ancienne, elle continue de poser des défis modernes. Une sensibilisation accrue, un accès équitable aux traitements et une collaboration internationale sont nécessaires pour réduire son impact et prévenir sa propagation. La lutte contre cette maladie reste un impératif de santé publique, nécessitant des efforts continus pour protéger les populations vulnérables et améliorer les résultats cliniques à l’échelle mondiale.
Références et ressources
- Tuli SM. Historical aspects of Pott’s disease (spinal tuberculosis) management. Eur Spine J. 2013 Jun;22 Suppl 4:529-38. [PMC free article] [PubMed]
- Dobson J. Percivall Pott. Ann R Coll Surg Engl. 1972 Jan;50(1):54-65. [PMC free article] [PubMed]
- Oettinger T, Jørgensen M, Ladefoged A, Hasløv K, Andersen P. Development of the Mycobacterium bovis BCG vaccine: review of the historical and biochemical evidence for a genealogical tree. Tuber Lung Dis. 1999;79(4):243-50. [PubMed]
- McLain RF, Isada C. Spinal tuberculosis deserves a place on the radar screen. Cleve Clin J Med. 2004 Jul;71(7):537-9, 543-9. [PubMed]
- Arockiaraj J, Karthik R, Michael JS, Amritanand R, David KS, Krishnan V, Sundararaj GD. ‘Need of the Hour’: Early Diagnosis and Management of Multidrug Resistant Tuberculosis of the Spine: An Analysis of 30 Patients from a « High Multidrug Resistant Tuberculosis Burden » Country. Asian Spine J. 2019 Apr;13(2):265-271. [PMC free article] [PubMed]
- Rajasekaran S, Soundararajan DCR, Shetty AP, Kanna RM. Spinal Tuberculosis: Current Concepts. Global Spine J. 2018 Dec;8(4 Suppl):96S-108S. [PMC free article] [PubMed]
- Shetty AP, Viswanathan VK, Kanna RM, Shanmuganathan R. Tubercular spondylodiscitis in elderly is a more severe disease: a report of 66 consecutive patients. Eur Spine J. 2017 Dec;26(12):3178-3186. [PubMed]
- Jain AK, Dhammi IK. Tuberculosis of the spine: a review. Clin Orthop Relat Res. 2007 Jul;460:39-49. [PubMed]
- Rasouli MR, Mirkoohi M, Vaccaro AR, Yarandi KK, Rahimi-Movaghar V. Spinal tuberculosis: diagnosis and management. Asian Spine J. 2012 Dec;6(4):294-308. [PMC free article] [PubMed]
- Jain AK. Tuberculosis of spine: Research evidence to treatment guidelines. Indian J Orthop. 2016 Jan-Feb;50(1):3-9. [PMC free article] [PubMed]