Introduction
L’insuffisance vertébrobasilaire (IVB) est une pathologie grave caractérisée par une altération du flux sanguin vers les régions postérieures du cerveau, notamment le tronc cérébral, le cervelet et les lobes occipitaux. Cette pathologie peut être due à diverses causes, telles que l’athérosclérose, la dissection artérielle ou la compression externe des artères vertébrales, qui peuvent entraîner une série de symptômes allant des étourdissements et des vertiges à des déficits neurologiques graves et à des épisodes de type AVC. Il est essentiel de comprendre l’anatomie complexe du système vertébrobasilaire et sa sensibilité à diverses pathologies pour gérer et traiter efficacement l’IVB.
Dans le domaine des interventions thérapeutiques, la manipulation cervicale est souvent utilisée pour traiter les douleurs cervicales, les maux de tête et d’autres troubles musculo-squelettiques. Cette technique consiste à appliquer des forces spécifiques sur la colonne cervicale dans le but d’améliorer la fonction articulaire, de soulager la douleur et d’améliorer la mobilité globale. Malgré ses avantages potentiels, la manipulation cervicale a été scrutée pour ses éventuelles implications sur le système vertébrobasilaire, en particulier chez les personnes qui peuvent être prédisposées ou déjà atteintes de VBI.
L’interaction entre la manipulation cervicale et l’insuffisance vertébrobasilaire soulève des questions importantes sur la sécurité des patients et l’efficacité du traitement. D’une part, la manipulation cervicale peut apporter un soulagement significatif des symptômes musculo-squelettiques ; d’autre part, elle comporte le risque d’exacerber ou de déclencher des événements indésirables chez les patients dont la circulation vertébrobasilaire est compromise. Il devient donc crucial de comprendre les risques potentiels associés à la manipulation cervicale dans ce contexte, ainsi que de mettre en œuvre des lignes directrices fondées sur des données probantes pour atténuer ces risques.
Cette discussion vise à explorer la relation complexe entre l’insuffisance vertébrobasilaire et la manipulation cervicale. En examinant les mécanismes sous-jacents de l’insuffisance vertébrobasilaire, les effets de la manipulation cervicale sur le système vertébrobasilaire et les protocoles de sécurité actuels, nous cherchons à fournir un aperçu complet qui aidera les professionnels de la santé à prendre des décisions éclairées et à améliorer la sécurité des patients.
Anatomie de l’insuffisance vertébrobasilaire
L’insuffisance vertébrobasilaire (IVB) fait référence à une réduction du flux sanguin vers la partie postérieure du cerveau, principalement alimentée par les artères vertébrales et basilaires. Ces artères font partie intégrante de la circulation cérébrale, fournissant environ 11 % du flux sanguin cérébral, tandis que les 89 % restants sont fournis par le système carotidien (Grant, 1994a). La compréhension de l’anatomie et de la biomécanique du système vertébrobasilaire est essentielle pour comprendre comment les mouvements cervicaux peuvent influencer le flux sanguin et potentiellement conduire à une insuffisance.
Anatomie des artères vertébrales
La région cervicale se distingue des autres segments vertébraux par la présence d’artères vertébrales. Ces artères proviennent de l’artère sous-clavière et remontent le long de la colonne cervicale, pénétrant dans le foramen transversal de chaque vertèbre cervicale à partir de C6. Cette voie anatomique est cruciale car elle expose les artères vertébrales à des contraintes mécaniques potentielles lors des mouvements cervicaux.
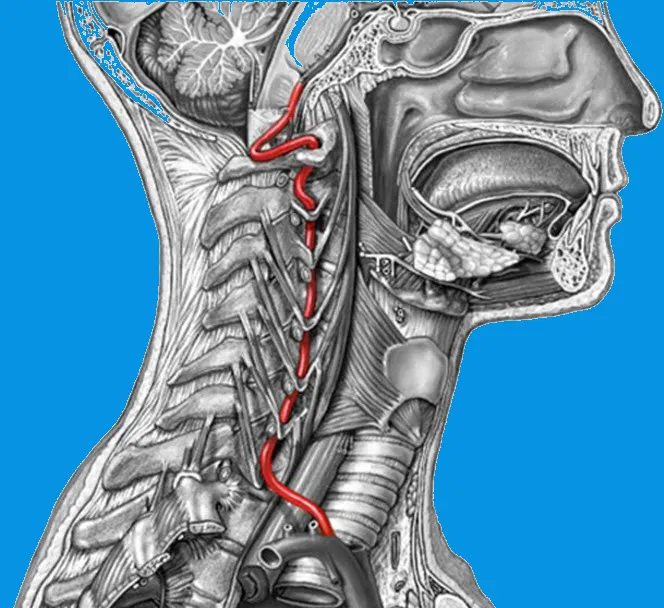
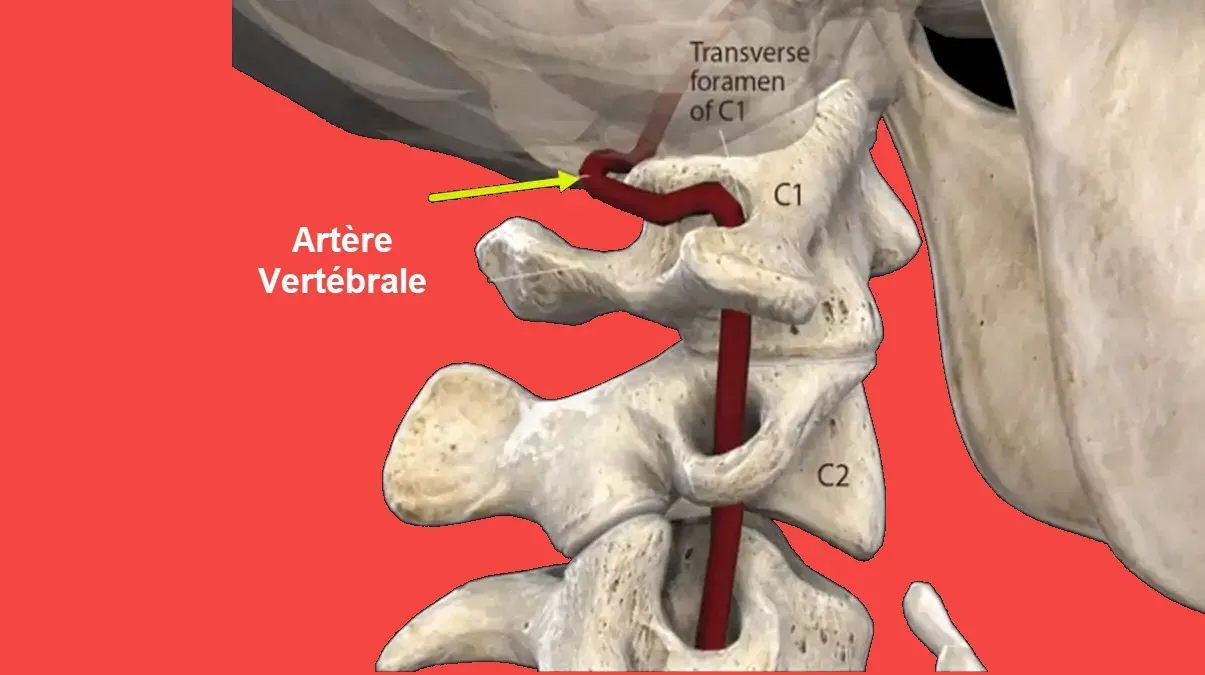
Cette illustration détaillée met en évidence l’anatomie complexe de l’artère vertébrale et son trajet à travers la colonne cervicale et la base du crâne. L’artère vertébrale, représentée en rouge, est une structure essentielle qui alimente en sang oxygéné les régions postérieures du cerveau, notamment le tronc cérébral, le cervelet et les lobes occipitaux.
Trajet de l’artère vertébrale :
- Origine : L’artère vertébrale prend naissance à partir de l’artère sous-clavière, de chaque côté du corps.
- Trajet cervical : Elle remonte à travers les foramina transversaires des vertèbres cervicales, de C6 à C1. Ces ouvertures dans les processus transverses protègent l’artère, mais rendent également son trajet vulnérable à des forces mécaniques excessives, comme lors de mouvements brusques ou de traumatismes.
- Entrée crânienne : L’artère passe ensuite dans le foramen magnum, où elle rejoint l’artère vertébrale opposée pour former l’artère basilaire, une structure clé dans la circulation vertébro-basilaire.
Importance clinique :
Cette structure est particulièrement vulnérable aux lésions lors de manipulations cervicales ou de traumatismes cervicaux. Une dissection de l’artère vertébrale peut entraîner une diminution du flux sanguin, provoquant des symptômes neurologiques graves, tels que des vertiges, des troubles visuels, ou un accident vasculaire cérébral (AVC) dans le territoire vertébro-basilaire. Cette image souligne donc l’importance d’une connaissance approfondie de l’anatomie pour éviter des complications lors des interventions thérapeutiques manuelles.
Au cours de leur ascension, les artères vertébrales traversent les foramens transversaux des vertèbres cervicales. Lorsqu’elles atteignent l’atlas (C1), les artères se dirigent presque horizontalement. Elles traversent ensuite le foramen magnum et rejoignent leur homologue controlatérale pour former l’artère basilaire, qui continue d’alimenter le tronc cérébral, le cervelet et les lobes occipitaux.
Considérations sur la biomécanique et le flux sanguin
L’anatomie unique de la colonne cervicale signifie que les artères vertébrales sont étroitement associées aux structures osseuses des vertèbres cervicales, en particulier au niveau de C1 et C2. Cette relation anatomique est importante lors de la rotation de la tête et d’autres mouvements cervicaux. Environ 45 à 50 degrés de rotation cervicale se produisent principalement au niveau de l’articulation atlanto-axiale, qui est essentielle pour permettre une gamme de mouvements de la tête et du cou.
Lors des mouvements de rotation, les artères vertébrales, attachées aux foramens transversaux de C1 et C2, sont soumises à des forces d’étirement, de tension, de compression et de torsion. Ces forces peuvent avoir un impact significatif sur le flux sanguin dans ces artères. Le mouvement de rotation de la tête peut entraîner la plus grande diminution du flux sanguin vers les artères vertébrales, comme le montrent plusieurs études (deKleyn et Nieuwenhuyse, 1927 ; deKleyn et Versteegh, 1933 ; Tatlow et Bammer, 1957 ; Toole et Tucker, 1960 ; Brown et Tatlow, 1963 ; Andersson et al., 1970 ; Barton et Margolis, 1975 ; Grossman et Davies, 1982 ; Yang et al., 1985). Ces études démontrent que le stress mécanique appliqué pendant la rotation de la tête peut entraîner des réductions temporaires ou persistantes du flux sanguin, contribuant aux symptômes de l’insuffisance vertébrobasilaire.
Implications cliniques
L’anatomie et la biomécanique du système vertébrobasilaire mettent en évidence l’équilibre délicat requis dans les mouvements cervicaux, en particulier lorsque des interventions telles que la manipulation cervicale sont envisagées. Étant donné que les artères vertébrales sont sensibles aux contraintes mécaniques pendant la rotation cervicale, il est essentiel d’être conscient des risques potentiels associés à ces mouvements, en particulier chez les personnes dont la circulation vertébrobasilaire est compromise.
En résumé, le parcours anatomique unique des artères vertébrales dans la colonne cervicale et leur sensibilité aux forces mécaniques pendant la rotation cervicale soulignent l’importance d’une évaluation et d’une prise en charge minutieuses des patients présentant des symptômes liés à l’insuffisance vertébrobasilaire. La compréhension de ces principes anatomiques et biomécaniques aide les cliniciens à prendre des décisions éclairées concernant les options et stratégies de traitement pour minimiser les risques tout en optimisant les soins aux patients.
Incidence des accidents vasculaires cérébraux vertébrobasilaires après manipulation manuelle de la colonne vertébrale
Statistiques et données épidémiologiques sur l’insuffisance vertébro-basilaire (IVB)
L’insuffisance vertébro-basilaire (IVB) représente une condition grave résultant d’une réduction ou d’une interruption temporaire du flux sanguin dans le système vertébro-basilaire, qui alimente les régions postérieures du cerveau. L’IVB peut entraîner des manifestations variées, allant des vertiges bénins aux accidents vasculaires cérébraux (AVC) majeurs, et ses liens avec les manipulations cervicales soulèvent des questions importantes en matière de sécurité. Cette section explore les statistiques et données épidémiologiques disponibles, incluant la prévalence de l’IVB, les complications liées aux manipulations cervicales, et les populations les plus à risque.
1. Prévalence de l’IVB dans la population générale
La prévalence exacte de l’IVB dans la population générale est difficile à déterminer en raison de la variabilité des critères diagnostiques et du manque de données épidémiologiques spécifiques. Cependant, certaines études fournissent des indications sur sa fréquence :
- Accidents ischémiques transitoires (AIT) du territoire vertébro-basilaire : Les AIT affectant la circulation postérieure représentent environ 20 % de tous les AIT. Cette proportion suggère que l’IVB, en tant que cause sous-jacente, pourrait concerner une fraction notable des patients présentant des AIT.
- Accidents vasculaires cérébraux (AVC) dans le territoire vertébro-basilaire : Les AVC impliquant la circulation postérieure constituent environ 20 % de l’ensemble des AVC ischémiques. Bien que tous ne soient pas directement attribuables à une IVB, cette statistique souligne l’importance de la circulation vertébro-basilaire dans les événements ischémiques cérébraux.
2. Facteurs de risque de l’IVB
Certaines populations présentent un risque accru de développer une IVB :
- Âge : Les personnes âgées de plus de 65 ans sont plus souvent touchées en raison de l’athérosclérose et de la diminution de l’élasticité des artères vertébrales.
- Pathologies associées :
- Athérosclérose : Cause principale dans 50 % des cas d’IVB.
- Hypertension artérielle et diabète : Multiplicateurs de risque.
- Traumatismes cervicaux : Les antécédents de traumatismes, comme un coup du lapin ou des microtraumatismes répétés, augmentent la vulnérabilité des artères vertébrales.
3. Manipulations cervicales et IVB
Les manipulations cervicales sont fréquemment associées à un risque accru d’IVB en raison de leur potentiel à provoquer des dissections artérielles. Les données disponibles montrent une prévalence faible mais significative :
- Incidence estimée :
- Une revue de littérature publiée dans le Journal of Neurology indique que le risque de dissection vertébrale après une manipulation cervicale est estimé entre 1 pour 10 000 et 1 pour 100 000 séances. Cependant, ces chiffres varient en fonction des populations étudiées.
- Environ 25 % des dissections de l’artère vertébrale sont associées à des manipulations cervicales dans certaines études de cas. (Source : Stroke Journal)
- Complications graves :
- Une dissection vertébrale peut entraîner un AVC vertébro-basilaire dans environ 1 cas sur 20. Ces AVC sont particulièrement graves, avec un taux de mortalité ou de handicap significatif pouvant atteindre 30 %. (Source : Lancet Neurology)

4. Profils des patients touchés par les complications post-manipulation cervicale
Des études épidémiologiques montrent que les complications liées aux manipulations cervicales sont plus fréquentes chez certains sous-groupes :
- Âge et sexe : Les jeunes adultes, en particulier les femmes âgées de 20 à 45 ans, sont plus vulnérables aux dissections artérielles. Cela peut être dû à des différences dans la structure des parois artérielles et à des changements hormonaux.
- Absence de pathologies préalables : Les dissections artérielles post-manipulation surviennent souvent chez des individus jeunes sans facteurs de risque vasculaires identifiables.
5. Comparaison avec d’autres causes de dissection vertébrale
Les manipulations cervicales ne sont qu’une cause parmi d’autres de dissection de l’artère vertébrale :
- Dissections spontanées : Elles représentent 40 % des cas de dissection vertébrale et sont souvent associées à des efforts physiques ou des mouvements brusques du cou (par exemple, étirements sportifs ou éternuements violents).
- Traumatismes mineurs : Environ 35 % des dissections sont liées à des traumatismes mineurs, comme des accidents de voiture à faible impact ou des chutes.
6. Études spécifiques sur les manipulations cervicales et les complications vasculaires
1.Étude canadienne de Cassidy (2008) :
L’étude clé à laquelle vous faites référence est celle de Cassidy et al., publiée en 2008 dans la revue Spine. Cette étude a examiné l’association entre les soins chiropratiques (incluant les manipulations cervicales) et le risque d’accident vasculaire cérébral (AVC) vertébrobasilaire (VBA). Voici les principaux résultats :
Résultats principaux :
- Risque similaire : Le risque d’AVC après une manipulation cervicale a été jugé comparable à celui observé lors de consultations médicales pour des douleurs cervicales ou des céphalées.
- Facteur déclenchant probable : Les symptômes initiaux d’une dissection artérielle (maux de tête et douleurs cervicales) pourraient expliquer ces consultations, suggérant que la pathologie sous-jacente était déjà présente avant la manipulation.
Cette étude est importante car elle a permis de mettre en lumière que les manipulations cervicales ne semblaient pas augmenter de manière significative le risque d’AVC vertébrobasilaire lorsqu’elles étaient comparées aux soins médicaux primaires.
Référence et lien vers l’étude :
- Titre de l’étude : Risk of Vertebrobasilar Stroke and Chiropractic Care: Results of a Population-Based Case-Control and Case-Crossover Study
- Lien : Accéder à l’étude complète sur Spine
Cette ressource fournit une analyse approfondie et repose sur une méthodologie rigoureuse, ce qui en fait une référence fiable pour discuter du lien entre manipulations cervicales et AVC.
2. Revue systématique du BMJ (2012) :
En 2012, le British Medical Journal (BMJ) a publié un débat sur l’opportunité d’abandonner la manipulation cervicale pour le traitement des douleurs cervicales mécaniques. Dans cet échange, Benedict M. Wand et ses collègues ont argumenté en faveur de l’abandon de cette pratique, mettant en avant les risques potentiels de complications neurovasculaires graves, notamment les dissections de l’artère vertébrale pouvant conduire à des accidents vasculaires cérébraux (AVC) dans le territoire vertébrobasilaire. Ils ont souligné que la manipulation cervicale, bien que couramment utilisée, n’a pas démontré une supériorité significative par rapport à d’autres traitements moins risqués, ce qui remet en question sa nécessité et sa prudence dans la pratique clinique.
En réponse, J. David Cassidy et ses collaborateurs ont défendu la manipulation cervicale, affirmant qu’elle constitue une option thérapeutique précieuse pour les patients souffrant de douleurs cervicales. Ils ont cité des études et des revues systématiques indiquant que la manipulation cervicale est efficace et que les risques associés sont faibles. Ils ont également mentionné qu’un groupe de travail international multidisciplinaire a récemment approuvé la manipulation comme l’un des traitements de première intention pour les douleurs cervicales, le coup du lapin et les céphalées associées, sur la base d’une revue systématique des essais cliniques randomisés et des recherches sur les événements indésirables.
Ce débat met en lumière la controverse persistante concernant l’utilisation de la manipulation cervicale dans le traitement des douleurs cervicales mécaniques. Il souligne la nécessité d’une évaluation attentive des risques et des bénéfices, ainsi que l’importance de considérer des alternatives thérapeutiques moins invasives lorsque cela est approprié.
Pour une lecture complète des arguments présentés, vous pouvez consulter les articles originaux du BMJ via les liens suivants :
7. Risque relatif des manipulations cervicales par rapport aux interventions médicales
Comparativement à d’autres procédures médicales, le risque de complications graves liées aux manipulations cervicales reste faible mais non négligeable :
- Risque d’AVC suite à une dissection vertébrale :
- Estimé à 0,002 % par manipulation cervicale. (Source : Neurology Journal)
- En comparaison, le risque de dissection artérielle post-traumatique après un accident de voiture est environ 10 fois plus élevé.
- Risque perçu versus réel :
- Une étude qualitative a montré que les patients associent souvent les manipulations cervicales à un risque élevé, bien que le risque absolu reste faible. Cela souligne l’importance de la communication sur les risques avant toute intervention.
8. Enjeux pour la pratique clinique
Les données épidémiologiques démontrent que bien que le risque soit faible, les conséquences d’une complication vasculaire après manipulation cervicale peuvent être sévères. Il est donc impératif pour les ostéopathes de :
Prioriser des techniques moins invasives, telles que les mobilisations douces, particulièrement chez les groupes à risque (femmes jeunes, patients avec des antécédents de traumatisme).
Pratiquer des dépistages rigoureux pour identifier les drapeaux rouges (vertiges, antécédents de pathologies vasculaires, céphalées inhabituelles).
Informer les patients des risques potentiels et des alternatives disponibles.
Les taux d’incidence rapportés de VBS liés à la manipulation cervicale varient considérablement en raison des différences dans les méthodologies d’étude et les critères de diagnostic. Voici une répartition des estimations :
- Maigne (1972) : Suggère une incidence extrêmement faible, indiquant que de tels événements sont très rares par rapport au nombre de manipulations effectuées.
- Cyriax (1978) : A estimé un taux de 1 sur 10 millions de manipulations, ce qui implique que le VBS est une complication extrêmement rare.
- Hosek et al. (1981) : ont signalé un taux similaire, faible, de 1 par million, renforçant la rareté de cet événement indésirable.
- Gutmann (1983) et Dvorak et Orelli (1985) : ont trouvé des taux légèrement plus élevés (2 à 3 par million), qui reflètent toujours un faible risque global.
- Rivet et Milburn : ont fourni une fourchette plus large, allant de 1 manipulation sur 50 000 à 1 manipulation sur 5 millions. Cette variabilité peut refléter des différences dans les populations étudiées et les définitions des événements indésirables.
- Boyle et al. : ont signalé un taux plus élevé de 6 manipulations pour 100 000. Ce chiffre est significativement plus élevé que d’autres et pourrait être dû à des critères ou pratiques de déclaration différents.
- Patijn : On estime le taux à 1 pour 518 886 manipulations, ce qui correspond à l’extrémité inférieure du spectre trouvé dans d’autres études.
Facteurs influençant le risque
- Conditions préexistantes : Les patients présentant certains facteurs de risque, tels que des conditions vasculaires préexistantes ou des variations anatomiques, peuvent présenter un risque plus élevé d’événements indésirables.
- Technique et expérience : La compétence et l’expérience du praticien, ainsi que les techniques spécifiques utilisées, peuvent influencer le risque de VBS.
- Pratiques diagnostiques : La précision du diagnostic et de la déclaration des événements indésirables peut varier, ce qui affecte les taux d’incidence déclarés.
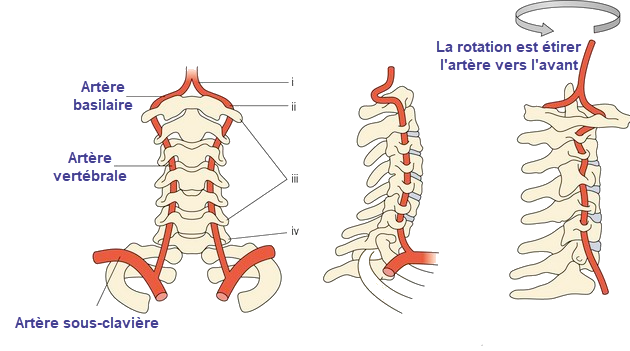
Sur la partie gauche de l’image, on observe la connexion entre l’artère sous-clavière (à partir de laquelle naît l’artère vertébrale) et l’artère basilaire. Cette configuration anatomique souligne la vulnérabilité de ces artères aux contraintes mécaniques.
La partie droite de l’image illustre l’effet des mouvements de rotation du cou sur l’artère vertébrale. Lorsque le cou est tourné, l’artère est étirée vers l’avant, ce qui peut augmenter le stress mécanique sur sa paroi. Ces contraintes peuvent parfois réduire le flux sanguin, en particulier chez des patients présentant des pathologies ou des malformations préexistantes.
Cette compréhension est cruciale pour les professionnels de santé, comme les ostéopathes, car elle souligne l’importance de l’évaluation minutieuse des mouvements cervicaux pour éviter des complications vasculaires. Elle rappelle aussi l’importance de prendre en compte la vascularisation dans les approches thérapeutiques.
Pathophysiologie de la Dissection de l’Artère Vertébrale
La dissection de l’artère vertébrale (DAV) est une cause fréquente d’accident vasculaire cérébral (AVC) chez les jeunes adultes. Elle résulte d’une lésion de la paroi artérielle, provoquant une séparation des couches de l’artère et la formation d’un hématome intramural. Cette pathologie complexe implique divers mécanismes physiopathologiques, incluant des facteurs mécaniques, structurels et hémodynamiques. Ce texte explore les principales étapes et mécanismes sous-jacents à la DAV.
Structure et Fonctions de l’Artère Vertébrale
L’artère vertébrale est une artère importante du système cérébrovasculaire. Elle naît de l’artère sous-clavière, traverse les foramens transverses des vertèbres cervicales, puis pénètre le crâne par le foramen magnum. Sa paroi est composée de trois couches : l’intima, la média et l’adventice.
- Intima : Couche interne, composée d’un endothélium reposant sur une lame basale.
- Média : Couche musculaire et élastique, responsable de la résistance mécanique et de la modulation du diamètre vasculaire.
- Adventice : Couche externe, riche en fibres de collagène et en vasa vasorum.
La dissection affecte généralement l’intima et/ou la média, entraînant une fragilisation locale et des complications secondaires.
Mécanismes de Déclenchement de la Dissection
- Traumatismes Mécaniques Les traumatismes, qu’ils soient majeurs (accidents de la route) ou mineurs (mouvements brusques du cou, manipulations vertébrales), sont des facteurs déclenchants fréquents. Ces forces peuvent provoquer une lésion initiale de l’intima, exposant la couche sous-jacente et favorisant l’entrée de sang dans la paroi artérielle.
- Facteurs Génétiques et Connectifs Certaines anomalies génétiques prédisposent à la DAV, notamment les troubles du tissu conjonctif tels que le syndrome d’Ehlers-Danlos ou le syndrome de Marfan. Ces maladies altèrent la structure du collagène et de l’élastine, affaiblissant la paroi artérielle et augmentant la susceptibilité à la dissection.
- Facteurs Hémodynamiques Les régions courbées de l’artère vertébrale, notamment dans les segments intraforaminal et intracrânien, sont exposées à des forces de cisaillement élevées. Ces contraintes mécaniques chroniques peuvent provoquer une micro-déchirure de l’intima.
- Inflammation et Altérations Vasculaires Des états inflammatoires, tels que l’artérite à cellules géantes ou les infections systémiques, peuvent fragiliser les vaisseaux. Les infections, en particulier, peuvent provoquer des micro-lésions endothéliales favorisant le développement d’une dissection.
Formation de l’Hématome Intramural
La rupture de l’intima permet au sang sous pression de pénétrer dans la média, créant un hématome intramural. Cet hématome peut s’étendre longitudinalement, augmentant le risque de complications. Les effets de cet hématome dépendent de son emplacement :
- Compression Luminale : L’hématome peut comprimer la lumière artérielle, entraînant une sténose ou une occlusion complète. Cette réduction du débit sanguin peut provoquer une ischémie cérébrale.
- Création d’un Faux Anévrisme : Si l’hématome se propage vers l’extérieur en rompant l’adventice, un faux anévrisme peut se former, augmentant le risque de rupture artérielle.
Ischémie et Embolisation
L’une des principales complications de la DAV est l’ischémie cérébrale, souvent due à une embolie artérielle. Deux mécanismes principaux sont impliqués :
- Thrombose Localisée La turbulence du flux sanguin au site de la dissection favorise l’agrégation plaquettaire et la formation de thrombus. Ces thrombus peuvent emboliser vers les branches distales, causant un infarctus cérébral.
- Réduction du Flux Sanguin Une sténose sévère ou une occlusion entraîne une diminution du débit sanguin vers les territoires dépendant de l’artère vertébrale, notamment le tronc cérébral, le cervelet et les lobes occipitaux.
Facteurs de Risque et Prédispositions
Plusieurs facteurs peuvent augmenter la probabilité d’une DAV :
- Tabagisme : Contribue à l’inflammation et à la dysfonction endothéliale.
- Hypertension : Augmente le stress mécanique sur les parois artérielles.
- Hypercholestérolémie : Favorise les plaques athéromateuses, prédisposant à des lésions mécaniques.
Réparation et Conséquences Long-Termes
Le processus de guérison de la DAV implique une reconstitution progressive des couches artérielles. Cependant, des complications peuvent persister :
- Resténose : Le remodelage de la paroi peut entraîner une fibrose et une réduction chronique du calibre artériel.
- Anévrismes Persistants : Certaines dissections ne se referment pas complètement, laissant des zones de dilatation résiduelle.
Dissection de l’artère vertébrale
L’artère vertébrale, un vaisseau sanguin essentiel qui alimente en sang les régions postérieures du cerveau, est particulièrement vulnérable aux blessures lors de certaines manipulations. Cette vulnérabilité est particulièrement importante lorsque l’artère passe du foramen transversal de la deuxième vertèbre cervicale (C2, également appelée axis) à celui de la première vertèbre cervicale (C1, l’atlas). L’artère vertébrale, lorsqu’elle sort du foramen transversal de C2, doit subir un changement brusque de direction pour entrer dans le foramen transversal de C1. Ce changement brusque de direction expose l’artère à un risque considérable, en particulier lors de manipulations cervicales.
La manipulation cervicale, qui implique souvent des mouvements de rotation de la tête et du cou, exerce une pression importante sur l’artère vertébrale, en particulier au niveau de C2. Au cours de ces interventions, l’artère vertébrale peut être étirée, comprimée ou tordue, ce qui peut potentiellement conduire à une dissection, une affection grave dans laquelle la paroi interne de l’artère se déchire. Lorsque l’artère vertébrale est déjà compromise ou insuffisante, sa vulnérabilité aux blessures augmente considérablement. Le risque d’une telle blessure peut être accru par les forces mécaniques appliquées lors de la manipulation cervicale.
La dissection de l’artère vertébrale est une préoccupation majeure dans le contexte de la manipulation cervicale. Des recherches ont démontré que la manipulation cervicale peut augmenter de manière indépendante le risque de dissection de l’artère vertébrale (DAV) et d’accident vasculaire cérébral ultérieur. Smith et al. ont suggéré que le risque de DAV avec accident vasculaire cérébral après une manipulation cervicale peut être multiplié par six environ. Ce risque accru souligne la nécessité d’une évaluation et d’une réflexion minutieuses avant de procéder à des procédures de manipulation sur des patients présentant une insuffisance vertébrobasilaire potentielle.
La présentation clinique de la dissection de l’artère vertébrale comprend souvent des symptômes tels que des étourdissements, des vertiges et d’autres signes de diminution du flux sanguin cérébral. Ces symptômes peuvent être pénibles et peuvent nécessiter une évaluation médicale urgente. Bien que la dissection de l’artère vertébrale puisse survenir chez des individus plus jeunes, elle est plus fréquemment observée chez les populations plus âgées, ce qui reflète un risque global plus élevé avec l’âge.
Les données statistiques sur l’incidence de la dysfonction ventriculaire après manipulation cervicale indiquent une fourchette de risque variable. Les rapports suggèrent que l’occurrence de la dysfonction ventriculaire après manipulation cervicale varie de 1 sur 10 000 à 1 sur 2 millions d’interventions (références 3-4). Malgré ces faibles taux d’incidence, la gravité potentielle de la dysfonction ventriculaire nécessite une approche prudente.
En tant que thérapeute ou prestataire de soins de santé, il est essentiel de reconnaître le risque de dissection de l’artère vertébrale. Même si la probabilité d’un tel événement indésirable est minime, il reste essentiel d’évaluer l’intégrité de l’artère vertébrale avant d’entreprendre toute manipulation cervicale. Cette évaluation pré-manipulatoire permet de garantir la sécurité du patient et d’atténuer le risque de complications potentiellement graves.
En résumé, le trajet anatomique de l’artère vertébrale et sa sensibilité aux contraintes mécaniques soulignent l’importance d’une prise en compte et d’une évaluation minutieuses lors de la manipulation cervicale. La compréhension des risques associés à la dissection de l’artère vertébrale et la mise en œuvre de mesures de sécurité appropriées peuvent réduire considérablement la probabilité d’effets indésirables et améliorer la sécurité des patients dans la pratique clinique.
Le traumatisme de l’artère vertébrale suite à une manipulation cervicale survient principalement dans sa composante atlanto-axiale, qui est étirée vers l’avant lors de la rotation.
La dissection de l’artère vertébrale (DAV) est une pathologie rare mais grave qui peut entraîner des complications neurologiques majeures, notamment un accident vasculaire cérébral (AVC). La DAV se produit lorsqu’une déchirure dans la paroi de l’artère vertébrale permet au sang de s’infiltrer entre les couches de la paroi artérielle, créant un hématome qui peut obstruer partiellement ou totalement le flux sanguin vers le cerveau. Reconnaître les symptômes de cette condition est essentiel pour permettre une intervention rapide et limiter les complications.
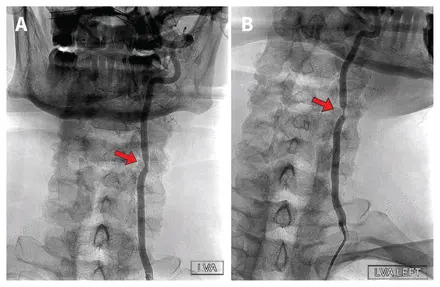
(A) Lorsque le patient est au repos, la tête placée en position neutre et regardant vers l’avant, on observe un léger rétrécissement de l’artère vertébrale gauche (AVG) en région cervicale moyenne, causé par une hypertrophie de l’articulation uncovertébrale entre la troisième et la quatrième vertèbre (flèche).
(B) Lorsque le patient tourne la tête vers la gauche, on note une importante compromission de la lumière de l’AVG, attribuable à une compression du vaisseau sanguin par la structure osseuse (flèche).
Remarque : LVG = AVG, LVG Left = AVG gauche..
« Examen angiographique cérébral dynamique d’un homme de 59 ans atteint d’insuffisance vertébrobasilaire » par Anna Luisa Kühn, tiré de CMAJ (vol. 195, no 14, E533), distribué sous licence CC BY-NC-ND 4.0 / aucune modification apportée.
Symptômes de l’insuffisance vertébrobasilaire
Les symptômes de l’insuffisance vertébrobasilaire (IVB) sont divers et peuvent avoir un impact significatif sur la qualité de vie d’une personne. Ils résultent de la réduction du flux sanguin vers les régions postérieures du cerveau, notamment le tronc cérébral, le cervelet et les lobes occipitaux. L’un des symptômes les plus courants associés à l’IVB est l’étourdissement, qui peut se manifester par une sensation d’étourdissement ou de tournis (vertige). Ces étourdissements peuvent être graves et invalidants, entraînant une perte d’équilibre et un risque accru de chute. Les patients peuvent également ressentir une sensation d’instabilité, ce qui peut interférer avec leur capacité à marcher ou à effectuer des activités quotidiennes.
Les troubles visuels sont un autre symptôme important de la VBI. Les personnes peuvent signaler une vision floue, une vision double (diplopie) ou une perte transitoire de la vision. Ces symptômes visuels surviennent parce que le tronc cérébral, qui est essentiel au traitement des informations visuelles, est affecté par la réduction de l’apport sanguin. De plus, les patients peuvent éprouver des difficultés de perception de la profondeur et de coordination, ce qui rend difficiles les tâches qui nécessitent des mouvements précis, comme écrire ou boutonner une chemise.
Des symptômes liés à l’audition peuvent également être présents dans le trouble visuel de l’audition. Les acouphènes, ou bourdonnements dans les oreilles, sont une plainte courante, et certaines personnes peuvent souffrir d’une perte auditive ou de changements dans la perception auditive. Cela peut être particulièrement pénible et peut aggraver les difficultés rencontrées dans la vie quotidienne.
Les symptômes neurologiques associés à la VBI comprennent des problèmes d’élocution et des fonctions cognitives. Les patients peuvent avoir des troubles de l’élocution, des difficultés à trouver les mots justes ou des problèmes de compréhension du langage parlé. Les troubles cognitifs peuvent inclure la confusion, des problèmes de mémoire ou des difficultés de concentration. Ces symptômes surviennent parce que le tronc cérébral, qui joue un rôle crucial dans bon nombre de ces fonctions, est compromis.
En plus de ces symptômes, les personnes atteintes de VBI peuvent ressentir une faiblesse ou un engourdissement soudains, affectant généralement un côté du corps. Cela peut être le signe d’un accident ischémique transitoire (AIT) ou d’un mini-AVC, qui sont liés à la réduction du flux sanguin dans le système vertébrobasilaire. Dans les cas graves, le VBI peut entraîner des accidents vasculaires cérébraux complets, caractérisés par une faiblesse plus profonde, une paralysie ou une perte de sensation d’un côté du corps, ainsi que des difficultés d’élocution ou de compréhension.
Les problèmes de coordination sont également fréquents, les patients ayant souvent des difficultés de motricité fine ou de maintien de l’équilibre. Cela peut se traduire par une démarche chancelante ou des difficultés à effectuer des tâches qui nécessitent une coordination œil-main. Le sentiment d’instabilité et le manque de contrôle sur ses mouvements peuvent affecter considérablement la capacité de la personne à effectuer des activités quotidiennes et à conserver son indépendance.
D’autres symptômes systémiques peuvent inclure des nausées, des vomissements et une sensation générale de malaise. Ces symptômes sont souvent associés aux étourdissements et aux vertiges qui se produisent dans l’IVB. Dans certains cas, les patients peuvent également ressentir une sensation de pression dans la tête ou un mal de tête, bien que ces symptômes soient moins spécifiques à l’IVB et puissent se superposer à d’autres affections.
Dans l’ensemble, les symptômes de l’insuffisance vertébrobasilaire sont multiples et peuvent varier en intensité. La combinaison de vertiges, de troubles visuels et auditifs, de déficits neurologiques et de problèmes de coordination peut affecter considérablement la capacité fonctionnelle et la qualité de vie d’un individu. La reconnaissance et la gestion précoces de ces symptômes sont essentielles pour prévenir la progression et réduire le risque de conséquences plus graves, comme l’accident vasculaire cérébral. Un diagnostic précis et des stratégies de traitement ciblées sont essentiels pour gérer efficacement l’insuffisance vertébrobasilaire et améliorer les résultats des patients.
Facteurs de risque de la dissection de l’artère vertébrale
La dissection de l’artère vertébrale (DAV) est une pathologie vasculaire rare mais grave, souvent sous-diagnostiquée, qui peut entraîner des complications neurologiques majeures comme l’accident vasculaire cérébral (AVC). Bien que son incidence soit relativement faible, elle touche fréquemment des adultes jeunes et en bonne santé. De nombreux facteurs de risque, qu’ils soient intrinsèques ou extrinsèques, contribuent à la survenue de cette condition, mettant en lumière une interaction complexe entre prédispositions génétiques, influences mécaniques, mode de vie, et conditions médicales.
Les facteurs génétiques jouent un rôle important dans la susceptibilité à la DAV. Certaines maladies héréditaires, notamment celles qui affectent le tissu conjonctif, augmentent le risque de déchirure artérielle. Le syndrome d’Ehlers-Danlos de type IV est un exemple bien connu de trouble génétique associé à une faiblesse des parois vasculaires. Cette condition rare provoque un défaut de collagène qui rend les artères plus fragiles et susceptibles de se déchirer sous l’effet de contraintes mécaniques normales. De même, le syndrome de Marfan, une autre maladie héréditaire touchant le tissu conjonctif, entraîne une diminution de l’élasticité vasculaire et peut prédisposer à des dissections. D’autres anomalies structurelles congénitales, comme l’hypoplasie d’une artère vertébrale, où l’artère est sous-développée, augmentent également le risque de lésions vasculaires.
Les facteurs mécaniques sont une autre catégorie majeure de risque, car les artères vertébrales sont exposées à des contraintes importantes en raison de leur localisation dans le cou. Les traumatismes directs, comme ceux survenant lors d’un accident de la route ou d’une chute, sont une cause fréquente de dissection. Cependant, des microtraumatismes répétés peuvent également jouer un rôle, notamment chez les athlètes pratiquant des sports de contact ou d’impact, comme le football ou les arts martiaux. Ces microtraumatismes accumulés peuvent fragiliser progressivement les parois artérielles, augmentant leur vulnérabilité. Par ailleurs, certains mouvements extrêmes du cou, tels qu’une hyperextension ou une rotation rapide, peuvent entraîner une tension excessive sur l’artère vertébrale, favorisant une déchirure. Les manipulations cervicales réalisées dans le cadre de pratiques thérapeutiques, comme l’ostéopathie ou la chiropractie, ont également été associées à des cas de dissection artérielle, bien que ce lien reste débattu dans la communauté médicale.
Le mode de vie contribue également à la survenue de la DAV, principalement à travers ses effets sur la santé vasculaire globale. Le tabagisme est un facteur de risque bien établi, car il favorise l’athérosclérose et endommage directement les parois vasculaires, les rendant plus fragiles et susceptibles de se déchirer. De même, l’hypertension artérielle constitue une contrainte constante sur les artères, augmentant leur vulnérabilité à une dissection. Une activité physique excessive ou mal encadrée peut également provoquer une augmentation soudaine de la pression artérielle, entraînant un stress sur les parois vasculaires et un risque accru de DAV. En revanche, une activité physique modérée et régulière est bénéfique pour la santé vasculaire et peut contribuer à réduire les risques.
Les infections et les inflammations sont une autre cause potentielle de fragilisation des artères vertébrales. Certaines infections des voies respiratoires supérieures, comme celles causées par des virus ou des bactéries, peuvent être associées à une dissection artérielle. Ces infections provoquent une inflammation vasculaire, augmentant la susceptibilité des parois artérielles aux lésions. Par ailleurs, des maladies inflammatoires chroniques comme le lupus érythémateux disséminé ou la polyarthrite rhumatoïde peuvent affaiblir les vaisseaux en raison de processus inflammatoires persistants. Ces inflammations endommagent les couches internes des artères, les rendant plus vulnérables aux forces mécaniques et au stress hémodynamique.
Les facteurs hormonaux et les conditions liées au sexe ont également une influence sur la DAV. Chez les femmes, la grossesse est un facteur de risque reconnu en raison des modifications hormonales et hémodynamiques qu’elle induit. Ces changements rendent les parois artérielles plus fragiles et susceptibles de se déchirer, en particulier au cours du troisième trimestre ou immédiatement après l’accouchement. Les fluctuations hormonales peuvent également influencer la santé vasculaire de manière générale, bien que leur rôle précis dans la dissection artérielle nécessite des recherches supplémentaires.
Les anomalies vasculaires locales augmentent également le risque de DAV. Une tortuosité excessive ou des malformations congénitales des artères vertébrales peuvent entraîner une contrainte accrue sur les parois artérielles lors des mouvements du cou. De même, des conditions comme l’athérosclérose, bien que plus fréquentes chez les personnes âgées, peuvent fragiliser les vaisseaux et rendre les jeunes adultes plus vulnérables à une dissection. Ces anomalies vasculaires augmentent également le risque de formation de caillots, ce qui peut aggraver les complications associées à une DAV.
Enfin, le stress psychologique joue un rôle indirect mais notable dans le développement de la DAV. Un stress intense peut provoquer une élévation de la tension artérielle, ce qui exerce une pression supplémentaire sur les parois artérielles. De plus, les comportements à risque souvent associés au stress, comme le tabagisme ou une activité physique intense non encadrée, peuvent également augmenter les risques de dissection. Le stress chronique peut également avoir des effets néfastes sur la santé vasculaire globale, exacerbant d’autres facteurs prédisposants.
Ainsi, la dissection de l’artère vertébrale résulte d’une combinaison complexe de prédispositions génétiques, de facteurs mécaniques et environnementaux, ainsi que de comportements liés au mode de vie. Une attention particulière doit être portée à ces éléments pour identifier les personnes à risque et prévenir les complications graves de cette pathologie.
Exemples de cas cliniques documentés : Complications liées aux manipulations cervicales
Les manipulations cervicales, bien qu’utiles dans de nombreux contextes thérapeutiques, ne sont pas sans risques. La littérature médicale rapporte des cas où des complications sont survenues, soulignant l’importance de la prudence dans leur application. Ces cas offrent des enseignements précieux pour les praticiens ostéopathes, les incitant à évaluer attentivement les patients et à suivre des protocoles de sécurité rigoureux. Voici une présentation de cas cliniques publiés qui illustrent les risques associés à ces pratiques.
Développement des sections : Études de cas sur les complications liées aux manipulations cervicales
Dissection de l’artère vertébrale après manipulation cervicale
Source : IMR Press
Un homme de 30 ans, en bonne santé générale et sans antécédents médicaux particuliers, consulte pour des douleurs cervicales modérées persistantes, aggravées par son travail de bureau. Il reçoit une manipulation cervicale avec une rotation forcée au niveau des vertèbres C1-C2. Peu de temps après la séance, il ressent une douleur intense à l’arrière du cou, suivie de vertiges, d’une vision trouble et d’une perte de coordination.
Leçon tirée : Ce cas souligne que même chez des jeunes adultes sans facteurs de risque apparent, les manipulations cervicales impliquant des rotations doivent être réalisées avec prudence. Une évaluation fonctionnelle préalable de l’intégrité des artères vertébrales aurait pu éviter cet événement.
Diagnostic : L’imagerie par IRM et angiographie révèle une dissection de l’artère vertébrale gauche, entraînant une ischémie dans le territoire cérébelleux, également connue sous le nom de syndrome de Wallenberg. Cette pathologie est caractérisée par une atteinte du tronc cérébral postérieur.
Évolution clinique : Le patient a été hospitalisé d’urgence et traité par anticoagulants pour prévenir d’autres complications. Après plusieurs mois de rééducation neurologique, il a récupéré partiellement, mais conserve des séquelles légères comme une instabilité à la marche.
Syndrome de Wallenberg post-manipulation cervicale
Une femme de 25 ans consulte pour des migraines chroniques associées à une rigidité cervicale, qu’elle attribue à des heures prolongées passées devant un ordinateur. Lors de la séance, une manipulation cervicale impliquant une extension et une rotation à haute vélocité est réalisée. Peu de temps après la manipulation, elle rapporte des vertiges, des nausées, et des troubles de l’élocution.
Leçon tirée : Ce cas met en évidence l’importance d’un dépistage rigoureux des facteurs de risque vasculaires, même chez des jeunes adultes. Toute migraine associée à une raideur cervicale devrait alerter sur un risque potentiel de pathologie vasculaire.
Diagnostic : L’examen neurologique révèle une ataxie (perte de coordination), et une IRM montre un infarctus localisé dans le territoire de l’artère vertébrale droite, confirmant un syndrome de Wallenberg. Ce syndrome résulte d’une occlusion artérielle affectant le tronc cérébral.
Évolution clinique : La patiente a été traitée par antiagrégants plaquettaires et rééducation neurologique. Malgré une récupération fonctionnelle après six mois, des troubles subtils de la coordination persistent.
Dissection de l’artère vertébrale chez une femme enceinte à terme après manipulation cervicale
Source : REVMED
Une femme enceinte de 39 ans, à 38 semaines de gestation, consulte pour une douleur cervicale associée à des tensions musculaires dues à la grossesse. Une manipulation cervicale douce est réalisée pour soulager la douleur, mais quelques heures après la séance, elle commence à ressentir des vertiges, des nausées et des vomissements sévères.
Leçon tirée : Ce cas met en lumière la vulnérabilité accrue des patientes enceintes à certaines complications. Les manipulations cervicales doivent être évitées chez les femmes enceintes, particulièrement en fin de grossesse, en raison des modifications hémodynamiques et hormonales.
Diagnostic : Une IRM et un angioscanner montrent une dissection de l’artère vertébrale gauche, probablement déclenchée par la manipulation cervicale. Ce type de complication est rare mais particulièrement préoccupant en fin de grossesse.
Évolution clinique : La patiente a été hospitalisée et traitée par des anticoagulants adaptés à son état. Son accouchement s’est déroulé sans complication, mais une surveillance étroite post-partum a été nécessaire pour éviter des récidives.
Alternatives aux manipulations cervicales dans les traitements ostéopathiques
Les manipulations cervicales, bien qu’efficaces dans de nombreux cas, comportent un risque potentiel, notamment chez les patients présentant des facteurs de vulnérabilité comme l’insuffisance vertébro-basilaire, une instabilité articulaire ou des antécédents vasculaires. Pour ces populations, il est essentiel de privilégier des techniques ostéopathiques moins invasives qui assurent une efficacité thérapeutique tout en minimisant les risques. Voici une exploration des approches alternatives, leurs avantages, et leurs indications cliniques.
1. Mobilisations douces des cervicales
Les mobilisations douces constituent une alternative sécuritaire et efficace aux manipulations. Ces techniques visent à restaurer la mobilité articulaire sans mouvements brusques ou rotations forcées. Elles se caractérisent par des amplitudes modérées et des vitesses contrôlées.
- Description de la technique :
- Les mobilisations impliquent des mouvements passifs des segments cervicaux effectués par le praticien.
- Ces mouvements incluent des inclinaisons latérales, des rotations légères et des flexions-extensions, adaptées à la capacité du patient.
- Avantages :
- Aucun stress excessif sur les structures vasculaires ou articulaires.
- Permet une relaxation musculaire et un relâchement articulaire progressif.
- Réduit la douleur sans provoquer d’inconfort ou de risque de complications.
- Indications :
- Patients âgés avec ostéoporose ou arthrose cervicale.
- Patients présentant des drapeaux rouges vasculaires ou neurologiques.
- Sujets anxieux ou appréhensifs envers les manipulations.
2. Techniques myofasciales
Les techniques myofasciales se concentrent sur les tissus mous entourant les muscles et les fascias. Ces structures jouent un rôle clé dans la dynamique cervicale et sont souvent impliquées dans les restrictions de mouvement ou la douleur.
- Description de la technique :
- Travail manuel doux sur les fascias et les muscles cervicaux pour relâcher les tensions.
- Combinaison de pressions légères et d’étirements progressifs pour favoriser un relâchement tissulaire.
- Avantages :
- Diminue les tensions musculaires qui limitent la mobilité cervicale.
- Améliore la vascularisation locale et réduit l’inflammation.
- S’adapte aux patients présentant des douleurs aiguës ou chroniques.
- Indications :
- Syndromes de tension cervicale associés à des postures prolongées (ex. : travail de bureau).
- Restrictions de mobilité cervicale d’origine musculaire ou fasciale.
- Patients avec une sensibilité accrue au toucher ou à la manipulation.
3. Techniques crâniennes
Les techniques crâniennes, couramment utilisées en ostéopathie, impliquent des manipulations très douces des os du crâne et de la région cervicale supérieure. Ces approches reposent sur l’idée d’un micro-mouvement physiologique entre les structures osseuses et les tissus mous.
- Description de la technique :
- Pressions extrêmement légères appliquées sur les régions crâniennes et cervicales hautes (C0-C1-C2).
- Objectif : améliorer la circulation des fluides et restaurer un équilibre mécanique global.
- Avantages :
- Non invasives et adaptées à tous les âges, y compris les nourrissons et les personnes âgées.
- Favorisent la relaxation et réduisent les douleurs chroniques sans risque de complications vasculaires.
- Indications :
- Céphalées de tension ou migraines.
- Dysfonctions articulaires au niveau de la jonction crânio-cervicale.
- Troubles fonctionnels associés au stress.
4. Techniques fonctionnelles
Les techniques fonctionnelles s’appuient sur le principe d’induction, en suivant les mouvements naturels et les préférences mécaniques du corps pour soulager les tensions et restaurer la mobilité.
- Description de la technique :
- Le praticien accompagne les micro-mouvements naturels des structures cervicales jusqu’à atteindre un relâchement.
- Les techniques sont réalisées en douceur, sans dépasser les limites de confort du patient.
- Avantages :
- Très sécuritaires, elles respectent les capacités physiologiques du patient.
- Efficaces pour les douleurs aiguës ou post-traumatiques.
- Réduction rapide de la douleur avec un minimum d’intervention.
- Indications :
- Patients présentant une mobilité réduite due à des traumatismes récents (ex. : coup du lapin).
- Conditions aiguës nécessitant une approche douce pour éviter une aggravation.
5. Techniques viscérales
Bien que la région cervicale soit principalement musculo-squelettique, les tensions viscérales peuvent contribuer à des dysfonctions cervicales, notamment via les fascias qui relient les structures internes.
- Description de la technique :
- Travail sur les fascias viscéraux (ex. : œsophage, thorax supérieur) pour libérer les tensions qui peuvent se répercuter sur la colonne cervicale.
- Avantages :
- Approche holistique qui considère les liens entre les organes internes et les douleurs cervicales.
- Réduit les tensions chroniques parfois résistantes aux approches purement structurelles.
- Indications :
- Patients présentant des douleurs cervicales associées à des troubles digestifs ou respiratoires.
- Restrictions cervicales chroniques d’origine posturale.
6. Exercices de réhabilitation active
Les exercices actifs, bien que réalisés par le patient, sont guidés et surveillés par l’ostéopathe pour restaurer la fonction cervicale de manière progressive.
- Description :
- Étirements doux, exercices d’amplitude articulaire et renforcement musculaire ciblé.
- Inclut des exercices proprioceptifs pour améliorer le contrôle moteur.
- Avantages :
- Empêche la dépendance aux soins passifs.
- Favorise l’autonomie du patient et prévient les récidives.
- Améliore la posture et la stabilité cervicale.
- Indications :
- Suivi de patients après une période aiguë ou post-traumatique.
- Patients avec des douleurs cervicales récurrentes dues à une faiblesse musculaire.
7. Importance d’une approche personnalisée
Il est crucial que l’ostéopathe évalue soigneusement chaque patient pour déterminer l’approche la plus adaptée à ses besoins. Les alternatives aux manipulations cervicales permettent non seulement de minimiser les risques, mais également d’offrir un traitement efficace et individualisé.
Ces techniques, combinées à une évaluation rigoureuse et à un suivi personnalisé, assurent une prise en charge globale qui respecte à la fois la sécurité et les attentes du patient
Tests d’insuffisance vertébrobasilaire
Les tests d’insuffisance vertébrobasilaire (VBI) sont utilisés à des fins de prévention avant de procéder à des manipulations ou mobilisations cervicales.
Ces tests sont de nature provocatrice et sont effectués pour tester l’apport sanguin collatéral et vertébrobasilaire au cerveau. Ils sont effectués pour tester l’apport sanguin collatéral et vertébrobasilaire au cerveau afin de détecter des signes et symptômes de pathologie des artères vertébrales, qui peuvent présenter un risque avant la manipulation.
1. Test passif de vérification de l’intégrité de l’artère vertébrale
- Placez le patient en décubitus dorsal et effectuez une extension passive et une flexion latérale de la tête et du cou.
- Faites pivoter passivement le cou du même côté et maintenez cette position pendant environ 30 secondes.
- Répétez le test avec un mouvement de la tête vers le côté opposé.
- Le test est considéré comme positif s’il y a une chute des bras, une perte d’équilibre ou une pronation des mains ; un résultat positif indique une diminution de l’apport sanguin au cerveau.
- Autres symptômes positifs :
- Vertiges
- Acouphènes
- Vertiges
- Nystagmus
- Paresthésie
- Dysarthrie
- Diplopie
- Dysphagie
2.Test actif de l’artère vertébrale(Dekleyn)

- Patient en décubitus dorsal, tête hors de la table.
- Demandez au patient de faire une hyperextension et de faire pivoter la tête.
- Maintenez cette position pendant 15 à 30 secondes.
- Répétez l’opération inverse.
Test positif : Vertiges, étourdissements, vision floue, nausées, évanouissements et nystagmus. –
Structures touchées : Sténose ou compression de l’artère vertébrale, basilaire ou carotide.
Si la présence d’un BVI est évidente chez un patient, le praticien doit immédiatement interrompre le test de provocation et ramener le cou du patient en position neutre (Rivett et al., 2005). Les procédures de manipulation doivent être interrompues et le patient doit être adressé à un spécialiste pour un examen médical plus approfondi.
Protocoles de sécurité pour les ostéopathes : Recommandations pratiques
Les manipulations cervicales, bien qu’efficaces dans de nombreux cas, nécessitent une approche prudente en raison des risques potentiels liés à la circulation vertébro-basilaire. Afin de garantir la sécurité des patients, les ostéopathes doivent respecter des protocoles rigoureux pour identifier les facteurs de risque, reconnaître les drapeaux rouges et agir en conséquence. Voici les recommandations pratiques à suivre.
1. Évaluation initiale approfondie
La première étape pour assurer la sécurité des manipulations cervicales est une évaluation clinique complète, comprenant :
- Anamnèse médicale détaillée :
- Identifier les antécédents de pathologies vasculaires, d’accidents vasculaires cérébraux (AVC), d’hypertension ou d’hypercholestérolémie.
- Vérifier la présence de facteurs de risque comme le tabagisme, l’âge avancé ou des antécédents familiaux de maladies cardiovasculaires.
- Explorer les symptômes suggérant une insuffisance vertébro-basilaire (IVB) : vertiges, troubles visuels, nausées, déséquilibres.
- Examen clinique minutieux :
- Effectuer des tests spécifiques pour évaluer l’intégrité vasculaire, comme le test de rotation cervicale (provoque-t-il des vertiges ou des troubles visuels ?).
- Palper la région cervicale pour repérer toute rigidité anormale ou douleur qui pourrait indiquer un problème structurel.
- Utilisation de questionnaires standardisés :
- Les questionnaires de dépistage, comme ceux utilisés pour les risques cardiovasculaires, peuvent aider à repérer les signaux d’alerte.
2. Identification des drapeaux rouges
Certains signes ou symptômes doivent alerter l’ostéopathe sur une potentielle contre-indication aux manipulations cervicales :
- Symptômes neurologiques :
- Perte de vision transitoire.
- Faiblesse musculaire ou engourdissement.
- Troubles de la coordination ou dysarthrie (difficulté à parler).
- Signes vasculaires :
- Étourdissements ou vertiges exacerbés par des mouvements spécifiques du cou.
- Douleurs cervicales sévères et inhabituelles.
- Antécédents de dissection artérielle ou suspicion de dissection.
- Autres drapeaux rouges :
- Migraine soudaine et intense.
- Antécédents de traumatisme cervical récent (ex. : coup du lapin).
- Présence de maladies inflammatoires ou infectieuses pouvant affecter les artères.
Face à ces drapeaux rouges, il est impératif de suspendre toute manipulation cervicale et d’orienter le patient vers un spécialiste pour des examens complémentaires (neurologue, angiologue).
3. Tests fonctionnels spécifiques
Avant de réaliser une manipulation cervicale, des tests fonctionnels permettent de vérifier la tolérance vasculaire :
- Test de rotation cervicale passive :
- Le praticien tourne doucement la tête du patient d’un côté, tout en observant l’apparition de symptômes comme des vertiges ou des nausées.
- Réaliser le test des deux côtés et comparer les réponses.
- Test de compression vertébrale (pratiqué avec prudence) :
- Permet d’évaluer la réactivité de l’artère vertébrale sous certaines contraintes.
En cas de doute ou de résultat positif à ces tests, il est préférable de ne pas procéder à une manipulation et de chercher une alternative thérapeutique.
4. Utilisation d’alternatives aux manipulations cervicales
Si des doutes subsistent concernant l’intégrité vasculaire du patient, l’ostéopathe peut privilégier des techniques moins invasives, telles que :
- Mobilisations douces :
- Techniques visant à restaurer la mobilité articulaire sans mouvements brusques ou rotations forcées.
- Techniques myofasciales :
- Travail sur les tensions musculaires et fasciales pour relâcher les structures cervicales sans stress sur les artères.
- Approches crâniennes ou indirectes :
- Techniques non invasives qui réduisent les contraintes mécaniques sur la région cervicale.
Ces approches garantissent une prise en charge sécuritaire tout en respectant les besoins thérapeutiques du patient.
5. Formation continue et pratique fondée sur les preuves
Les ostéopathes doivent maintenir leurs compétences à jour grâce à :
- Formations sur les pathologies vasculaires :
- Participer à des ateliers ou séminaires sur la prise en charge des patients à risque d’IVB.
- Suivre les avancées scientifiques concernant les manipulations cervicales et les risques vasculaires.
- Approche fondée sur les preuves :
- Adopter des techniques basées sur des données probantes, en s’appuyant sur des études récentes pour adapter les pratiques cliniques.
6. Protocole en cas de complications
Si une complication survient pendant ou après une manipulation cervicale, le praticien doit suivre un protocole clair :
Assurer un suivi régulier avec le patient pour évaluer l’évolution.
Reconnaître rapidement les signes d’urgence :
Symptômes de dissection artérielle : douleurs cervicales intenses, troubles visuels ou neurologiques soudains.
Symptômes d’AVC : paralysie soudaine, difficulté à parler, asymétrie faciale.
Intervenir immédiatement :
Arrêter le traitement et mettre le patient en position de repos.
Appeler les services d’urgence pour une prise en charge médicale immédiate.
Documentation et suivi :
Noter précisément les événements pour informer les équipes médicales.
Quizz
Quizz 1
Qu’est-ce que l’insuffisance vertébrobasilaire (IVB) ?
a) Une affection affectant les artères carotides
b) Une réduction du flux sanguin vers les régions antérieures du cerveau
c) Une réduction du flux sanguin vers les régions postérieures du cerveau
d) Une augmentation du flux sanguin vers la moelle épinière
e) Une affection liée à la circulation des membres supérieurs
2. Comment les artères vertébrales pénètrent-elles dans la colonne cervicale ?
a) Par le foramen magnum
b) Par le foramen transversal de chaque vertèbre cervicale à partir de C1
c) Par le foramen transversal de chaque vertèbre cervicale à partir de C6
d) Directement de l’artère sous-clavière au tronc cérébral
e) Par les foramens sacrés
3. Quelle est la contrainte mécanique importante exercée sur les artères vertébrales lors des mouvements cervicaux ?
a) Compression et étirement
b) Augmentation du flux sanguin
c) Réduction de la tension artérielle
d) Amélioration de l’élasticité des artères
e) Aucune des réponses ci-dessus
4. Qu’implique souvent la manipulation cervicale ?
a) Appliquer des forces spécifiques sur la colonne lombaire
b) Appliquer des forces spécifiques sur la colonne cervicale
c) Appliquer une pression générale sur toute la colonne vertébrale
d) Masser la région sacrée
e) Effectuer des mouvements passifs des jambes
5. Lequel des énoncés suivants n’est PAS un taux d’incidence rapporté d’accident vasculaire cérébral vertébrobasilaire (AVC) lié à une manipulation cervicale ?
a) 1 manipulation sur 10 millions
b) 1 manipulation sur 100 000
c) 1 manipulation sur 1 million
d) 1 manipulation sur 5 millions
e) 6 manipulations sur 100 000
6. Quel test consiste à placer le patient en décubitus dorsal et à effectuer une extension passive et une flexion latérale de la tête ?
a) Test de Dekleyn
b) Test de Schober
c) Test passif d’intégrité de l’artère vertébrale
d) Test actif d’intégrité de l’artère vertébrale
e) Signe de Tinel
7. Quels symptômes sont généralement associés à l’insuffisance vertébrobasilaire (IVB) ?
a) Picotements dans les orteils
b) Maux de tête, étourdissements et troubles visuels
c) Spasmes musculaires soudains dans le dos
d) Douleurs et raideurs dans le bas du dos
e) Extrémités froides et force de préhension réduite
8. Quelle est la préoccupation critique liée à la manipulation cervicale et à la dissection de l’artère vertébrale ?
a) Diminution du flux sanguin dans les artères carotides
b) Augmentation du risque de dissection de l’artère vertébrale
c) Amélioration de la circulation vers la moelle épinière
d) Amélioration de la flexibilité de la colonne lombaire
e) Aucune des réponses ci-dessus
9. Comment la contrainte mécanique appliquée lors de la rotation cervicale affecte-t-elle les artères vertébrales ?
a) Il améliore le flux sanguin dans les artères
b) Il provoque des réductions temporaires ou persistantes du flux sanguin
c) Il n’a pas d’impact significatif sur le flux sanguin
d) Il augmente l’élasticité artérielle
e) Il améliore la résistance des artères vertébrales
10. Que faut-il faire si une insuffisance vertébrobasilaire est évidente lors des tests ?
a) Continuer la manipulation cervicale
b) Appliquer plus de pression pendant le test
c) Arrêter la manipulation et orienter le patient vers un spécialiste
d) Effectuer une thérapie manuelle supplémentaire
e) Ignorer les symptômes car ils ne sont pas critiques
Réponses
c) Cesser la manipulation et orienter le patient vers un spécialiste
c) Une réduction du flux sanguin vers les régions postérieures du cerveau
c) À travers le foramen transversal de chaque vertèbre cervicale à partir de C6
a) Compression et étirement
b) Application de forces spécifiques à la colonne cervicale
b) 1 manipulation sur 100 000
c) Test passif d’intégrité de l’artère vertébrale
b) Maux de tête, étourdissements et troubles visuels
b) Risque accru de dissection de l’artère vertébrale
b) Elle provoque des réductions temporaires ou persistantes du flux sanguin
Quizz 2
Quelle caractéristique anatomique est particulièrement remarquable au sujet des artères vertébrales de la région cervicale ?
a) Ils pénètrent dans les vertèbres directement depuis le cœur
b) Ils montent par les foramens transversaux des vertèbres cervicales
c) Ils se trouvent uniquement dans la colonne lombaire
d) Ils passent par les foramens sacrés
e) Ils proviennent de l’artère carotide interne
2. Quel est le principal facteur de risque de dissection de l’artère vertébrale lors d’une manipulation cervicale ?
a) Élasticité réduite de l’artère vertébrale
b) Changement brusque de direction de l’artère
c) Augmentation du flux sanguin dans l’artère
d) Niveaux élevés de condition physique
e) Diminution du stress mécanique
3. Quels types de symptômes peuvent indiquer une dissection de l’artère vertébrale ?
a) Douleurs et raideurs du bas du dos
b) Douleurs cervicales unilatérales et maux de tête soudains
c) Douleurs dans les extrémités
d) Mains et pieds froids
e) Crampes abdominales
4. Quel est le but du test passif d’intégrité de l’artère vertébrale ?
a) Pour évaluer la flexibilité globale de la colonne vertébrale
b) Pour évaluer l’intégrité de l’artère vertébrale lors des mouvements passifs de la tête
c) Pour mesurer la force des jambes
d) Pour tester la fonction respiratoire
e) Pour déterminer la santé cardiovasculaire globale
5. Comment le risque d’accident vasculaire cérébral vertébrobasilaire (AVC) varie-t-il selon les études ?
a) Systématiquement élevé dans toutes les études
b) Varie d’extrêmement rare à relativement fréquent
c) Identique dans toutes les études
d) Signalé comme courant uniquement dans les études plus anciennes
e) Non signalé dans les études récentes
6. En quoi consiste le test de Dekleyn ?
a) Évaluer l’intégrité de la colonne lombaire
b) Hyperextension et rotation de la tête en décubitus dorsal
c) Appliquer une pression sur la colonne thoracique
d) Mesurer l’amplitude des mouvements de la colonne vertébrale
e) Effectuer des extensions passives des jambes
7. Lequel des éléments suivants n’est PAS un symptôme d’insuffisance vertébrobasilaire (IVB) ?
a) Acouphènes
b) Vision floue
c) Étourdissements
d) Douleurs thoraciques
e) Troubles de l’élocution
8. Selon le texte, laquelle des conditions suivantes constitue un facteur de risque de dissection de l’artère vertébrale ?
a) Infection récente des voies respiratoires supérieures
b) Exercice physique régulier
c) Hypotension artérielle
d) Alimentation équilibrée
e) Hydratation fréquente
9. Que faut-il faire si un résultat positif est obtenu au test d’insuffisance vertébrobasilaire ?
a) Poursuivre la manipulation cervicale prévue
b) Ajuster la technique de manipulation
c) Arrêter la manipulation et orienter le patient vers une évaluation plus approfondie
d) Effectuer des procédures de manipulation supplémentaires
e) Ignorer le résultat car il n’est pas significatif
10. Quel est le lien entre la manipulation cervicale et le risque de dissection de l’artère vertébrale ?
a) Il n’est pas lié au risque
b) Il diminue considérablement le risque
c) Il peut augmenter indépendamment le risque de dissection de l’artère vertébrale
d) Il n’a aucun impact sur la dissection de l’artère vertébrale
e) Il améliore l’intégrité artérielle
Réponses
c) Cela peut augmenter indépendamment le risque de dissection de l’artère vertébrale
b) Ils montent à travers les foramens transversaux des vertèbres cervicales
b) Changement brusque de direction de l’artère
b) Douleur cervicale unilatérale et mal de tête soudain
b) Évaluer l’intégrité de l’artère vertébrale lors des mouvements passifs de la tête
b) Cela va de très rare à relativement fréquent
b) Hyperextension et rotation de la tête en décubitus dorsal
d) Douleur thoracique
a) Infection récente des voies respiratoires supérieures
c) Arrêter la manipulation et orienter le patient vers une évaluation plus approfondie
Quizz 3
1. Quelle est la principale conséquence de l’insuffisance vertébrobasilaire (IVB) ?
a) Augmentation du flux sanguin vers le tronc cérébral
b) Altération du flux sanguin vers les régions postérieures du cerveau
c) Amélioration de la coordination et de l’équilibre
d) Diminution de la sensibilité à la douleur
e) Amélioration de la fonction cognitive
2. Dans quelle partie de la colonne cervicale l’artère vertébrale subit-elle un changement de direction significatif ?
a) C3-C4
b) C5-C6
c) C1-C2
d) C7-T1
e) C2-C3
3. Quel est le taux d’incidence des accidents vasculaires cérébraux vertébrobasilaires (AVC) liés à la manipulation cervicale ?
a) Une fréquence élevée de complications
b) Un risque constant dans différentes études
c) Un risque global faible avec une variabilité considérable
d) Aucun cas signalé dans les études récentes
e) Un risque qui augmente à chaque manipulation
4. Quels sont les symptômes courants de l’insuffisance vertébrobasilaire (IVB) qui affectent la perception visuelle ?
a) Vision double et vision floue
b) Surdité et acouphènes
c) Perte sensorielle dans les extrémités
d) Convulsions et tremblements
e) Toux chronique et maux de gorge
5. Lequel des symptômes suivants n’est PAS un symptôme courant de dissection de l’artère vertébrale ?
a) Maux de tête
b) Douleurs au cou
c) Troubles visuels
d) Difficulté à avaler
e) Douleurs articulaires au niveau des genoux
6. Quel est l’objectif principal de la réalisation de tests d’insuffisance vertébrobasilaire avant une manipulation cervicale ?
a) Déterminer la santé globale de la colonne vertébrale
b) Évaluer l’intégrité de l’apport sanguin vertébral et basilaire
c) Mesurer la tolérance à la douleur du patient
d) Évaluer la force musculaire du cou
e) Rechercher des signes d’infection
7. Comment la manipulation cervicale affecte-t-elle potentiellement les artères vertébrales ?
a) Il augmente le flux sanguin dans les artères
b) Il peut exercer une contrainte mécanique sur les artères
c) Il n’a aucun effet sur les artères
d) Il diminue le risque de dissection artérielle
e) Il améliore l’élasticité artérielle
8. Quelle étude a rapporté le taux d’incidence le plus élevé d’accident vasculaire cérébral vertébrobasilaire (AVC) lié à la manipulation cervicale ?
a) Maigne (1972)
b) Cyriax (1978)
c) Boyle et al.
(e) Hosek et coll. (1981)
e) Rivet et Milburn
9. Quel facteur de risque est associé à un risque accru de dissection de l’artère cervicale ?
a) Des antécédents familiaux de migraine
b) Des exercices aérobiques réguliers
c) Une hydratation adéquate
d) Un faible taux de cholestérol
e) Des habitudes alimentaires équilibrées
10. Lorsqu’un résultat positif est obtenu à un test d’insuffisance vertébrobasilaire, quelle est la conduite à tenir recommandée ?
a) Poursuivre la manipulation cervicale comme prévu
b) Répéter le test pour confirmer les résultats
c) Arrêter la manipulation et orienter le patient vers une évaluation médicale plus approfondie
d) Appliquer immédiatement une approche thérapeutique différente
e) Surveiller le patient sans autre action
Réponses
c) Arrêtez la manipulation et orientez le patient vers une évaluation médicale plus approfondie
b) Altération du flux sanguin vers les régions postérieures du cerveau
c) C1-C2
c) Un risque global faible avec une variabilité considérable
a) Vision double et vision floue
e) Douleurs articulaires aux genoux
b) Évaluer l’intégrité de l’apport sanguin vertébral et basilaire
b) Cela peut exercer une contrainte mécanique sur les artères
c) Boyle et al.
a) Des antécédents familiaux de migraine
Conclusion
L’insuffisance vertébro-basilaire (IVB) constitue un défi complexe dans le domaine des soins manuels, en particulier lorsqu’elle est liée à la manipulation cervicale. Bien que les manipulations cervicales puissent être bénéfiques pour traiter des douleurs et des troubles musculo-squelettiques, elles nécessitent une vigilance accrue pour éviter des complications graves, notamment chez les patients présentant des facteurs de risque d’IVB. Une évaluation clinique approfondie et une identification précoce des signes d’alerte, comme les céphalées atypiques, les vertiges ou les troubles visuels, sont essentielles pour minimiser les risques.
Les praticiens doivent s’appuyer sur des protocoles basés sur des données probantes pour garantir la sécurité de leurs interventions. Cela inclut l’adoption de techniques adaptées, une communication claire avec les patients sur les risques potentiels et, au besoin, une collaboration avec d’autres professionnels de la santé. En équilibrant les bénéfices des soins manuels avec les précautions nécessaires, il est possible de réduire considérablement les risques associés à la manipulation cervicale, tout en optimisant la prise en charge des patients souffrant de douleurs cervicales ou de troubles associés.
Références
- W-L Chen, C-H Chern, Y-L Wu et C-H Lee, Emerg Med J. 2006 janv. ; 23(1) Dissection de l’artère vertébrale et infarctus cérébelleux après manipulation chiropratique
- Assendelft WJJ, Bouter LM, Knipschild P G. Complications des manipulations vertébrales : une revue complète de la littérature. J Fam Pract 1996 42 475–480. [ PubMed ] [ Google Scholar ]
- Rothwell DM, Bondy SJ, Williams J I. Manipulation chiropratique et AVC. Étude cas-témoins basée sur la population. AVC 2001 32 1054–1060. [ PubMed ] [ Google Scholar ]
- Meeker WC, Haldeman S. Chiropratique : une profession à la croisée des chemins entre médecine conventionnelle et alternative. Ann Intern Med 2002 136 216–227. [ PubMed ] [ Google Scholar ]
- Rivett DA, Milburn PA. Une étude prospective sur la manipulation de la colonne cervicale. J Man Med 1996;4:166–70.
- Boyle E, Cote P, Grier AR, et al. Examen des accidents vasculaires cérébraux de l’artère vertébrobasilaire dans deux provinces canadiennes. Spine 2008;33(4S):S170–
- Patijn J. Complications en médecine manuelle : revue de la littérature. J Man Med 1991;6: 89–92.