Comprendre le Syndrome du Canal Tarsien Antérieur : Une Compression Nerveuse Méconnue
Le syndrome du canal tarsien antérieur, également connu sous le nom de syndrome tarsien antérieur, bien que rarement évoqué en pratique clinique courante, est une pathologie neurologique localisée affectant la face dorsale du pied. Il résulte d’une compression du nerf fibulaire profond (ou péronier profond) dans un espace anatomique étroit situé sous le rétinaculum des extenseurs, en avant de l’articulation de la cheville. Ce nerf, branche terminale du nerf sciatique, joue un rôle essentiel dans la sensibilité du premier espace interdigitopal (entre le premier et le deuxième orteil) et participe au contrôle moteur des muscles extenseurs des orteils.
Lorsque ce nerf est comprimé, les patients peuvent ressentir des symptômes sensoriels tels que des douleurs localisées, des picotements, des brûlures ou encore des engourdissements sur la partie supérieure du pied. Ces manifestations sont souvent accentuées lors de la marche, du port de chaussures serrées ou d’activités impliquant une flexion répétée du pied. Dans certains cas, la force musculaire peut être affectée, altérant la qualité du mouvement de l’extension des orteils ou de la cheville.
Les causes de ce syndrome sont multiples : elles vont des anomalies anatomiques locales (comme un épaississement du rétinaculum ou la présence d’un ganglion) à des facteurs mécaniques tels que le port prolongé de chaussures trop étroites, des traumatismes directs, ou encore une inflammation chronique des tissus mous environnants. Les sportifs, les danseurs et les travailleurs effectuant des gestes répétitifs sont particulièrement à risque.
Ce syndrome est parfois confondu avec d’autres pathologies comme la neuropathie de Morton ou des atteintes lombaires, d’où l’importance d’un diagnostic différentiel rigoureux. Un examen clinique attentif, associé à des tests neurologiques et parfois une échographie de haute résolution ou une IRM, permet de confirmer l’atteinte du nerf fibulaire profond.
Malgré sa rareté, le syndrome du canal tarsien antérieur mérite l’attention des professionnels de santé, car une compression non traitée peut évoluer vers une chronicité handicapante. Une prise en charge précoce, alliant repos, adaptation du chaussage, traitement anti-inflammatoire, thérapie manuelle ciblée et renforcement musculaire, permet souvent d’éviter la chirurgie.
⚠️ Avertissement
Les informations présentées dans cet article sont fournies à des fins éducatives uniquement et ne remplacent pas un avis médical professionnel. Ne tentez aucun geste, exercice ou traitement sans l’avis d’un professionnel de santé qualifié. En cas de douleur persistante, d’aggravation des symptômes ou de doute diagnostique, consultez rapidement un professionnel de santé.
Qui est concerné ? Profils à risque et populations vulnérables
Bien que le syndrome du canal tarsien antérieur soit une affection relativement rare, certaines catégories de population sont plus exposées en raison de leurs habitudes, de leur morphologie ou de leurs activités professionnelles ou sportives. Identifier ces groupes à risque permet non seulement un dépistage plus précoce, mais aussi une prévention ciblée et une meilleure prise en charge thérapeutique.
Parmi les populations les plus concernées figurent d’abord les sportifs, en particulier ceux qui sollicitent intensément la flexion dorsale et plantaire du pied. Les coureurs de fond, danseurs, footballeurs, grimpeurs ou encore pratiquants de sports de raquette sont exposés à des microtraumatismes répétés sur la zone antérieure de la cheville. Ces gestes peuvent entraîner des inflammations locales, une hypertrophie des tissus, voire des compressions mécaniques sur le nerf fibulaire profond, responsable des symptômes.
Les travailleurs en station debout prolongée, comme les serveurs, enseignants, professionnels de santé ou ouvriers de chantier, sont également à risque. Le port de chaussures rigides ou de sécurité, associé à une posture statique, peut majorer les contraintes mécaniques sur la face dorsale du pied. De même, les personnes effectuant de nombreux accroupissements ou des flexions répétées du pied, comme les carreleurs ou certains techniciens, sollicitent fortement cette région.
Le sexe féminin constitue un autre facteur prédisposant, en partie à cause du port fréquent de chaussures étroites, à talons ou à lacets serrés, qui compriment directement la zone du canal tarsien antérieur. Cette pression prolongée augmente le risque d’irritation du nerf, surtout si la chaussure est portée au quotidien, sans alternance avec des modèles plus souples.
Par ailleurs, certaines morphologies du pied (pied creux, instabilité du médio-pied, hallux valgus) peuvent déséquilibrer les appuis et concentrer les contraintes mécaniques sur la partie antérieure du pied. Enfin, les personnes âgées ou atteintes de polyneuropathies, de diabète, ou de troubles circulatoires, présentent une sensibilité nerveuse accrue, rendant la compression plus symptomatique.
Il est donc crucial pour les praticiens de rester attentifs aux profils cliniques à risque, et de questionner les habitudes de vie, de chaussage, d’activité physique et de posture. Une approche ostéopathique préventive, intégrée à une évaluation biomécanique globale, permet non seulement d’anticiper l’apparition du syndrome, mais aussi d’éviter sa chronicisation.
Pourquoi le Nerf Fibulaire Profond Se Retrouve Compressé
Le nerf fibulaire profond, également appelé nerf péronier profond, est une structure nerveuse délicate qui traverse la partie antérieure de la cheville, juste sous le rétinaculum des extenseurs. Ce point de passage étroit, situé entre les tendons des muscles extenseurs et les structures osseuses, constitue une zone de vulnérabilité anatomique. Toute modification de cet équilibre peut entraîner une compression du nerf, donnant lieu au syndrome du canal tarsien antérieur.
Parmi les causes les plus fréquentes, on retrouve d’abord les anomalies anatomiques : épaississements du rétinaculum, varices, kystes synoviaux ou excroissances osseuses (exostoses) peuvent réduire l’espace disponible pour le nerf. Ces facteurs peuvent être présents dès la naissance ou se développer au fil du temps, notamment après des microtraumatismes répétés.
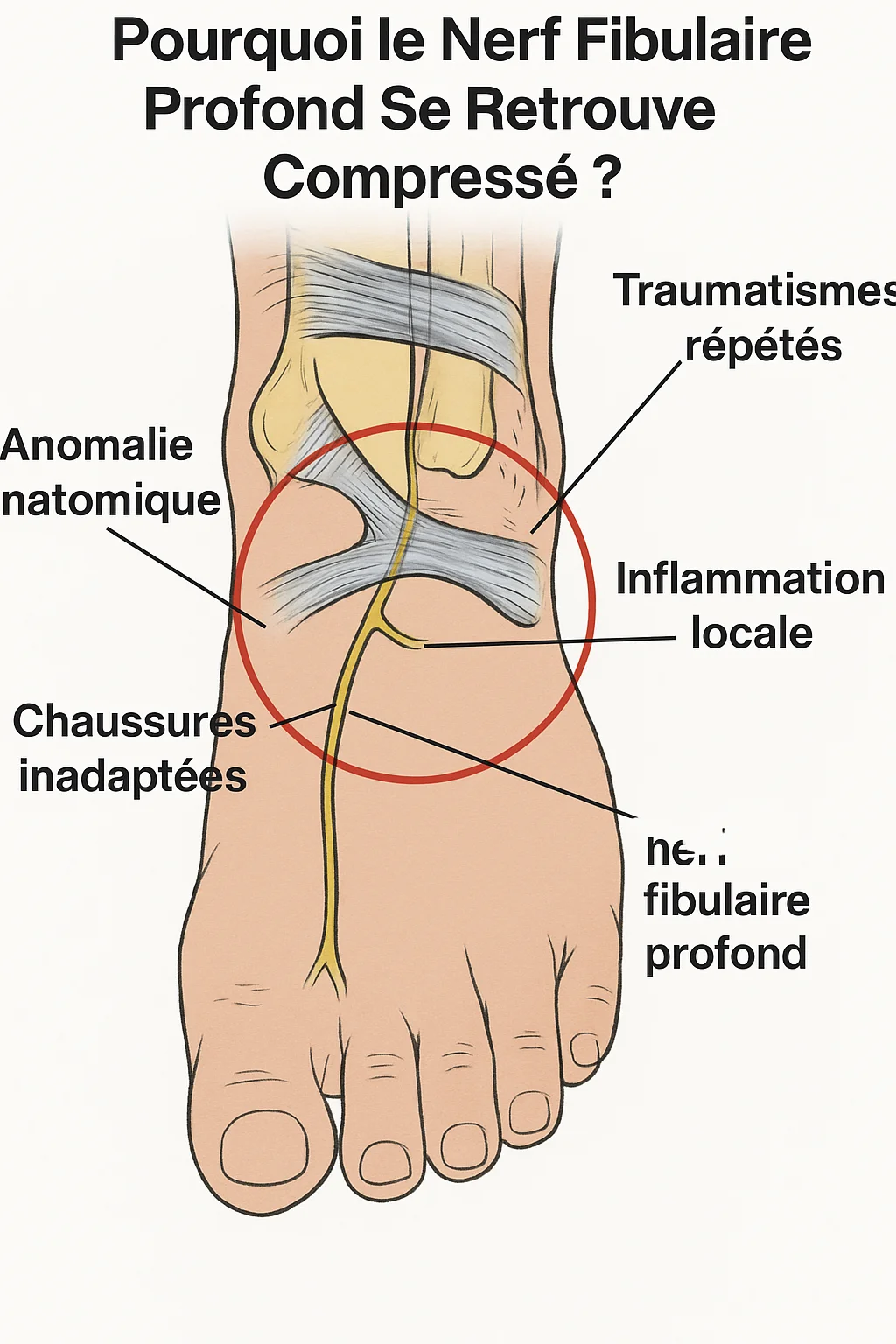
Ensuite, les traumatismes directs ou répétés jouent un rôle clé. Une entorse de cheville mal soignée, des microchocs répétés lors d’activités sportives comme la course à pied ou le football, ou encore le contact prolongé avec des équipements de protection (comme les protège-tibias) peuvent provoquer une inflammation locale et une fibrose progressive. Ces changements altèrent le glissement normal des structures tendineuses et exercent une pression constante sur le nerf.
Un autre facteur souvent négligé est le choix de chaussures inadaptées. Les chaussures trop serrées, à lacets très serrés ou à coque rigide au niveau du cou-de-pied, exercent une pression mécanique prolongée sur la zone de passage du nerf. Cela est particulièrement fréquent chez les patients pratiquant des activités sportives avec des chaussures de compétition rigides, ou chez les professionnels portant des bottes de sécurité.
De plus, des activités physiques intenses ou mal dosées peuvent provoquer une hypertrophie musculaire ou ligamentaire dans la région, réduisant l’espace anatomique du canal. Dans certains cas, une surcharge chronique des muscles extenseurs peut aggraver la tension sur le nerf.
Enfin, des conditions inflammatoires comme la ténosynovite ou la synovite articulaire peuvent générer un œdème local, augmentant la pression intra-canalaire et favorisant la compression nerveuse.
L’identification de la cause précise est essentielle pour orienter le traitement : un conflit mécanique aigu ne sera pas pris en charge de la même manière qu’une fibrose post-traumatique ou qu’une hypertrophie progressive. C’est pourquoi une évaluation fine des antécédents, des habitudes posturales et du chaussage fait partie intégrante de l’approche ostéopathique dans ce type de syndrome.
Physiopathologie
Anatomie du canal tarsien antérieur
Le canal tarsien antérieur est un espace anatomique situé sur la face dorsale du pied, en avant de l’articulation de la cheville. Ce couloir étroit est formé en superficie par le rétinaculum des extenseurs et en profondeur par les structures osseuses du cou-de-pied, notamment le col du talus ainsi que les os du médio-pied, dont le naviculaire et les cunéiformes. Les tendons des muscles extenseurs traversent également cette région, contribuant à la complexité anatomique de ce passage.
À l’intérieur de ce canal cheminent plusieurs structures importantes, dont le nerf fibulaire profond (anciennement appelé nerf péronier profond), accompagné de l’artère dorsale du pied. Ces structures passent sous le rétinaculum des extenseurs inférieur, dans un espace anatomique relativement restreint. À ce niveau, le nerf se divise en branches terminales, dont une branche sensitive destinée au premier espace interdigitopal situé entre le premier et le deuxième orteil, tandis que ses branches motrices participent à l’innervation des muscles extenseurs du pied.
En raison de l’étroitesse de ce canal et de la proximité immédiate des tendons, des ligaments et des structures osseuses, le nerf fibulaire profond est particulièrement vulnérable à la compression. Toute modification locale, comme un épaississement du rétinaculum des extenseurs, une inflammation des tissus environnants ou une hypertrophie des structures tendineuses, peut réduire l’espace disponible et entraîner une irritation du nerf.
Irritation, ischémie et réponses neurologiques
Lorsqu’une pression s’exerce sur le nerf fibulaire profond — que ce soit en raison d’une inflammation locale, d’une tension musculaire excessive, d’un kyste synovial ou d’un épaississement du rétinaculum — une irritation mécanique du nerf peut apparaître. Cette compression perturbe progressivement la conduction nerveuse et déclenche une réponse inflammatoire locale caractérisée par un œdème et la libération de médiateurs inflammatoires.
La situation peut être aggravée par une diminution de la vascularisation du nerf, phénomène appelé ischémie nerveuse. Lorsque l’apport sanguin devient insuffisant, le métabolisme des fibres nerveuses est altéré, ce qui peut affecter la gaine de myéline et perturber davantage la transmission des signaux nerveux.
Cette irritation chronique peut également limiter la mobilité normale du nerf dans son trajet. Comme tous les nerfs périphériques, le nerf fibulaire profond doit pouvoir glisser librement lors des mouvements du pied et de la cheville. Lorsqu’il est comprimé ou fixé dans un espace anatomique rigide, ce glissement devient restreint, ce qui accentue les symptômes lors des mouvements, notamment lors de la flexion dorsale du pied.
Conséquences sur la sensibilité et la douleur
La compression prolongée du nerf fibulaire profond affecte principalement la sensibilité cutanée dans la région dorsale du pied, en particulier dans l’espace situé entre le premier et le deuxième orteil. Les patients décrivent souvent des picotements, une sensation de brûlure, ou encore une diminution de la sensibilité dans cette zone.
Ces symptômes peuvent apparaître de façon intermittente ou devenir persistants, notamment lors de la marche prolongée, du port de chaussures serrées ou lors d’activités physiques sollicitant fortement le pied.
Dans certains cas, lorsque la compression se prolonge, le système nerveux peut devenir hypersensible. Le cerveau continue alors d’interpréter les signaux provenant de la zone comprimée comme douloureux, même en l’absence de stimulation importante. Ce phénomène correspond à ce que l’on appelle une douleur neuropathique, parfois associée à une hypersensibilité cutanée.
Ces mécanismes expliquent l’importance d’une prise en charge précoce. En rétablissant la mobilité des structures environnantes et en diminuant les tensions mécaniques dans la région du cou-de-pied, une approche thérapeutique adaptée — incluant notamment les techniques manuelles ostéopathiques — peut contribuer à réduire la pression exercée sur le nerf et à restaurer un équilibre neuro-mécanique plus favorable.
Zone de Compression la Plus Fréquente du Nerf Fibulaire Profond
Bien que le nerf fibulaire profond puisse être comprimé à différents niveaux de son trajet, la zone de compression la plus fréquente se situe sous le rétinaculum des extenseurs inférieur, au niveau du cou-de-pied, là où le nerf croise les tendons des muscles extenseurs.
Dans cette région anatomique, le nerf chemine dans un espace particulièrement restreint, accompagné de l’artère dorsale du pied et entouré par plusieurs structures susceptibles de créer un conflit mécanique. Les tendons de l’extensor hallucis longus et de l’extensor digitorum longus passent à proximité immédiate du nerf, tandis que le rétinaculum des extenseurs agit comme une bande fibreuse qui maintient ces tendons appliqués contre les os du tarse.
Lorsque cet espace devient plus étroit — par exemple à la suite d’un traumatisme, d’une inflammation, d’un épaississement du rétinaculum ou d’une hypertrophie des structures tendineuses — la pression exercée sur le nerf fibulaire profond peut augmenter progressivement. Cette compression est souvent exacerbée par certains mouvements, notamment la flexion dorsale répétée du pied ou la pression exercée par des chaussures serrées au niveau du cou-de-pied.
Chez les sportifs, notamment les coureurs, les danseurs ou les footballeurs, les microtraumatismes répétés peuvent également contribuer à l’apparition de cette compression. Les équipements sportifs, tels que les chaussures rigides ou les protège-tibias serrés, peuvent accentuer la pression sur cette région anatomique et favoriser l’irritation du nerf.
La reconnaissance de cette zone de conflit est importante sur le plan clinique, car elle guide l’examen physique et oriente la palpation. Une douleur reproduite par la pression exercée sur le cou-de-pied, juste sous le rétinaculum des extenseurs, associée à des paresthésies dans l’espace entre le premier et le deuxième orteil, constitue un indice évocateur d’une compression du nerf fibulaire profond.
La compréhension précise de ce site de compression permet également d’orienter les stratégies thérapeutiques. Les approches conservatrices visent notamment à réduire la pression exercée sur cette zone par l’adaptation du chaussage, la diminution des contraintes mécaniques et l’amélioration de la mobilité des tissus environnants.
Évaluer et Traiter le Syndrome : De l’Examen Clinique à la Libération Nerveuse
Bilan diagnostique : interrogatoire, examens et imagerie
L’évaluation clinique du syndrome du canal tarsien antérieur commence par un interrogatoire minutieux. Le praticien recherche la présence de douleurs dorsales du pied, de paresthésies entre le premier et le deuxième orteil, et identifie les facteurs aggravants (chaussures serrées, activité physique, position prolongée debout). L’anamnèse explore aussi les antécédents de traumatismes locaux ou de pathologies inflammatoires.
L’examen physique se concentre sur la palpation du rétinaculum des extenseurs et la reproduction des symptômes à la pression ou à la mise en tension du nerf. Le test de percussion localisé peut provoquer une sensation de choc électrique irradiant vers les orteils (signe de Tinel positif).
Lorsque le diagnostic reste incertain, on a recours à l’imagerie médicale. L’échographie musculosquelettique permet de visualiser un épaississement du rétinaculum, un kyste synovial, ou une inflammation locale. L’IRM peut être utile pour confirmer une compression nerveuse et exclure d’autres étiologies (tumeurs, anomalies osseuses). Une électromyographie (EMG) peut aussi évaluer la conduction nerveuse et la sévérité de l’atteinte.
Traitements conservateurs : repos, orthèses et médication
Dans les formes modérées, un traitement conservateur bien conduit suffit souvent à soulager les symptômes. Le repos est essentiel, accompagné d’un ajustement du chaussage : on privilégiera des chaussures larges, souples, sans pression sur le cou-de-pied.
Les orthèses plantaires peuvent corriger un trouble de la statique plantaire qui majore les contraintes mécaniques. Des coussinets de protection dorsale peuvent également répartir la pression au niveau du rétinaculum.
Sur le plan médicamenteux, les anti-inflammatoires non stéroïdiens (AINS) sont prescrits en phase aiguë. Des vitamines neurotropes (B1, B6, B12) peuvent aussi soutenir la régénération nerveuse.
Enfin, l’ostéopathie joue un rôle clé dans la régulation des tensions musculo-fasciales et dans la restauration du glissement neurodynamique du nerf fibulaire profond.
Solutions avancées : infiltrations et chirurgie
Si les traitements conservateurs échouent après plusieurs semaines, on envisage des infiltrations de corticostéroïdes. Elles permettent de réduire localement l’inflammation et de décomprimer le nerf.
En dernier recours, notamment si une anomalie anatomique majeure est présente, une intervention chirurgicale de libération du canal tarsien antérieur peut être proposée. Cette procédure consiste à sectionner le rétinaculum des extenseurs ou à retirer les structures compressives.
Une prise en charge pluridisciplinaire, associant podologue, médecin du sport, ostéopathe et chirurgien orthopédiste, offre les meilleures chances de récupération durable.
Conclusion
En conclusion, le syndrome du canal tarsien antérieur représente une pathologie spécifique du pied, définie par la compression du nerf fibulaire profond. Cette condition engendre une variété de symptômes affectant la partie supérieure du pied, tels que douleur, picotements, sensations de brûlure et engourdissements. La physiopathologie de cette affection implique une compression du nerf, souvent attribuable à des facteurs anatomiques, des traumatismes ou des inflammations locales.
Le diagnostic du syndrome du canal tarsien antérieur nécessite une évaluation approfondie comprenant des antécédents médicaux, un examen physique détaillé, et parfois des examens d’imagerie pour confirmer la compression nerveuse. En termes de traitement, des approches variées, allant de mesures conservatrices à des interventions plus invasives, sont disponibles selon la gravité des symptômes et la réponse du patient aux traitements.
La gestion réussie de cette pathologie repose sur une approche individualisée, prenant en compte la diversité des facteurs contributifs et des présentations cliniques. La collaboration étroite entre les professionnels de la santé et le patient est cruciale pour élaborer un plan de traitement optimal et améliorer la qualité de vie du patient affecté par le syndrome du canal tarsien antérieur.
En somme, la compréhension approfondie de la physiopathologie, le diagnostic précoce et la mise en œuvre de stratégies thérapeutiques adaptées sont essentiels pour une prise en charge efficace de cette condition spécifique du pied. La recherche continue dans le domaine médical contribue à élargir nos connaissances et à perfectionner les approches diagnostiques et thérapeutiques pour optimiser les résultats chez les patients atteints du syndrome du canal tarsien antérieur.
Références
- Dellon AL. Entrapment of the deep peroneal nerve on the dorsum of the foot. J Foot Surg. 1990;29(1):73-80.
- Styf J. Entrapment of the deep peroneal nerve. Diagnosis and treatment. J Bone Joint Surg Br. 1989;71(1):131-135.
- Baxter DE, Thigpen CM. Anterior tarsal tunnel syndrome resulting from athletic activity. Foot Ankle. 1984;5(2):76-80.
- Rask MR. Anterior tarsal tunnel syndrome: compression of the deep peroneal nerve beneath the inferior extensor retinaculum. Foot Ankle. 1981;1(4):214-218.
- Barrett SL, Day SV. Endoscopic decompression for anterior tarsal tunnel syndrome. J Am Podiatr Med Assoc. 2001;91(7):366-370.
- Durrant MN, Siegel KL. Peripheral nerve injuries of the foot and ankle. Clin Podiatr Med Surg. 2014;31(2):229-241.
- Kim DH, Murovic JA, Tiel RL, Kline DG. Management and outcomes of peroneal nerve lesions. Neurosurgery. 2004;54(6):1421-1429.
- Campbell WW. Evaluation and management of peripheral nerve injury. Clin Neurophysiol. 2008;119(9):1951-1965.
- Mansfield CJ, Briggs MS, Bleacher J. Differential examination, diagnosis and management of tingling in the toes. J Man Manip Ther. 2017;25(5):294-299.
- Stewart JD. Focal peripheral neuropathies. 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2010.
- Moore KL, Dalley AF, Agur AMR. Clinically Oriented Anatomy. 8th ed. Philadelphia: Wolters Kluwer; 2018.
- Standring S. Gray’s Anatomy: The Anatomical Basis of Clinical Practice. 42nd ed. London: Elsevier; 2020.
- Netter FH. Atlas of Human Anatomy. 7th ed. Philadelphia: Elsevier; 2019.
- Solomon LB, Warwick DJ, Nayagam S. Apley and Solomon’s Concise System of Orthopaedics and Trauma. 4th ed. Boca Raton: CRC Press; 2014.
- Mackinnon SE, Dellon AL. Surgery of the Peripheral Nerve. New York: Thieme Medical Publishers; 1988.