Introduction : Quand une douleur thoracique trompe son monde
Une douleur thoracique est souvent perçue comme un signal d’alarme majeur. Pour beaucoup de personnes, une pression dans la poitrine ou une douleur irradiant vers le bras gauche évoque immédiatement une crise cardiaque. Cette réaction est compréhensible, car certaines douleurs thoraciques peuvent effectivement être liées à une urgence cardiovasculaire. C’est pourquoi toute douleur nouvelle ou inhabituelle dans la poitrine doit toujours être évaluée par un professionnel de santé.
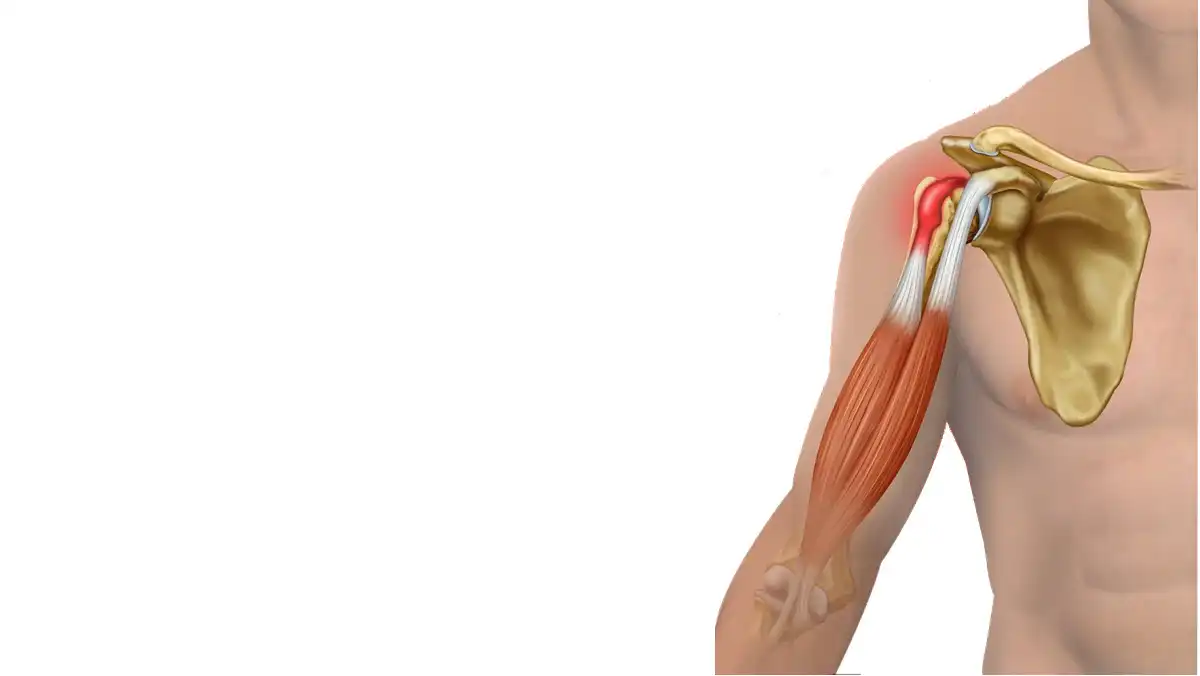
Cependant, toutes les douleurs thoraciques ne proviennent pas du cœur. Dans de nombreux cas, elles sont liées à des problèmes musculo-squelettiques de la paroi thoracique, notamment aux muscles, aux articulations costales ou aux nerfs intercostaux. Parmi ces causes, le syndrome myofascial du muscle grand pectoral peut provoquer une douleur surprenante, parfois très similaire à celle ressentie lors d’une angine de poitrine.
Dans ce syndrome, certaines fibres du muscle développent des points gâchettes (trigger points) — des zones de tension douloureuses capables de projeter une douleur vers la poitrine, l’épaule ou le bras. Cette douleur projetée peut créer une confusion clinique et inquiéter les patients, surtout lorsque les symptômes ressemblent à ceux d’une douleur cardiaque.
Comprendre cette possibilité permet d’éviter une errance diagnostique une fois les causes graves écartées. Une évaluation clinique attentive peut alors orienter vers une origine musculo-squelettique et permettre une prise en charge adaptée visant à soulager la douleur et à restaurer la mobilité de la cage thoracique.
Anatomie fonctionnelle du grand pectoral
Le muscle grand pectoral est un muscle large et puissant situé à l’avant de la poitrine. Il relie la cage thoracique à l’humérus et joue un rôle important dans les mouvements du bras, notamment l’adduction, la flexion et la rotation interne de l’épaule. Il participe également aux mouvements de poussée et contribue à la stabilisation de l’épaule.
Ce muscle est constitué de trois faisceaux principaux :
- une portion claviculaire (attachée à la clavicule),
- une portion sternale (attachée au sternum),
- une portion costale (attachée aux cartilages des côtes supérieures).
L’ensemble de ces fibres converge vers un tendon commun sur l’humérus. Cette organisation en éventail permet au muscle de générer une force importante, mais elle le rend aussi vulnérable aux surcharges mécaniques et aux tensions posturales, notamment lorsque les épaules restent longtemps projetées vers l’avant.
Le grand pectoral est innervé par les nerfs pectoraux médial et latéral issus du plexus brachial (C5–T1). Cette innervation partage certaines voies nerveuses avec les régions impliquées dans la perception de la douleur thoracique, ce qui peut expliquer pourquoi une douleur musculaire dans cette zone peut parfois être perçue comme une douleur plus profonde.
Lorsque le muscle est soumis à une surcharge, à des microtraumatismes ou à une posture prolongée en fermeture du thorax, des points gâchettes myofasciaux peuvent apparaître. Ces zones de tension peuvent provoquer une douleur locale ou une douleur projetée vers la poitrine, l’épaule ou le bras, ce qui peut parfois imiter une douleur cardiaque.
Comprendre le syndrome myofascial : déclencheurs, physiologie et douleurs référées
Le syndrome myofascial constitue l’un des troubles musculo-squelettiques les plus fréquents et pourtant les plus méconnus dans les diagnostics différentiels de douleurs chroniques. À l’origine de ce syndrome se trouvent les points gâchettes myofasciaux, ou trigger points, véritables nœuds de tension dans la structure musculaire. Dans une approche ostéopathique attentive, ils prennent toute leur importance, notamment lorsqu’ils sont responsables de douleurs projetées mimant des pathologies bien plus graves, comme les douleurs thoraciques pseudo-angineuses.
Qu’est-ce qu’un point gâchette ?
Un point gâchette est une zone hypersensible située dans une bande tendue d’un muscle squelettique. À la palpation, il est souvent perçu comme une petite bille ou cordelette. Lorsqu’il est activé, il peut produire :
- Une douleur locale spontanée ou provoquée,
- Une douleur référée à distance, caractéristique et reproductible,
- Une diminution de l’amplitude articulaire ou une faiblesse fonctionnelle du muscle concerné,
- Parfois des signes autonomiques locaux (rougeur, sudation, paresthésies).
Ces points peuvent être actifs (produisent une douleur spontanée) ou latents (asymptomatiques mais douloureux à la pression, pouvant s’activer sous stress ou surmenage).

Origine et mécanismes physiopathologiques
Le déclenchement d’un point gâchette repose sur plusieurs facteurs :
- Microtraumatismes répétés ou contractions prolongées,
- Postures maintenues dans la durée, sans relâchement musculaire,
- Chocs émotionnels ou stress chronique, qui induisent une hypertonie musculaire,
- Traumatismes directs, chirurgies, ou immobilisations prolongées.
Sur le plan physiologique, la théorie la plus largement acceptée est celle de la crise énergétique locale : un cercle vicieux d’ischémie, d’hypoxie et d’accumulation de déchets métaboliques entraîne une libération de substances algogènes (substance P, bradykinine, sérotonine) qui entretiennent la douleur. En parallèle, une boucle réflexe spinale s’installe, renforçant la contraction et la perception douloureuse.
Une douleur qui voyage : le phénomène de douleur référée
Le point gâchette est célèbre pour sa capacité à projeter une douleur à distance de sa localisation. Par exemple, un point dans le trapèze supérieur peut générer une douleur temporale. C’est cette spécificité qui rend le syndrome myofascial difficile à diagnostiquer et souvent confondu avec d’autres pathologies.
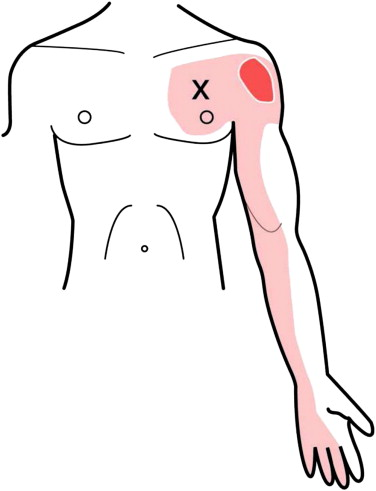
La douleur référée n’est ni aléatoire ni psychosomatique : elle suit des cartographies reproductibles décrites par des auteurs comme Travell & Simons. Pour chaque muscle, un ou plusieurs territoires de projection sont bien connus. Dans le cas du grand pectoral, la douleur peut se projeter dans la poitrine, l’épaule, le bras gauche, et même la région mammaire, créant une illusion clinique de pathologie cardiaque.
Ce phénomène est renforcé par la convergence neuronale au niveau de la moelle épinière : les afférences sensitives des muscles, de la peau et des viscères utilisent des voies similaires, ce qui peut perturber l’interprétation centrale du signal douloureux. Le cerveau, en l’absence d’un « GPS précis », peut alors attribuer une origine viscérale à une douleur d’origine myofasciale.
Conséquences cliniques du syndrome myofascial
Le patient présentant un syndrome myofascial n’a souvent aucune lésion visible à l’imagerie. Pourtant, il souffre d’une douleur constante, qui peut être invalidante. Cette douleur peut s’aggraver avec le stress, la fatigue ou certaines postures, et répondre peu aux traitements classiques (anti-inflammatoires, antalgiques, imagerie rassurante mais inefficace).
De plus, l’existence d’un point gâchette actif peut modifier les schémas moteurs, entraîner des compensations posturales, et alimenter des dysfonctions articulaires à distance. D’où l’importance d’une évaluation manuelle fine et d’une approche thérapeutique globale.
Le rôle de l’ostéopathie dans le traitement myofascial
L’ostéopathe, grâce à sa palpation ciblée, est en mesure d’identifier les points gâchettes, même lorsqu’ils sont latents ou dissimulés dans des schémas complexes. Une fois localisés, plusieurs approches sont possibles :
- Inhibition manuelle du point douloureux par compression prolongée,
- Étirements spécifiques ou post-isométriques,
- Techniques myofasciales pour libérer les tensions locales et globales,
- Rééquilibrage postural global pour éviter les récidives.
L’approche ostéopathique ne se limite pas au muscle : elle prend en compte les fascias, les chaînes musculaires, le système neurovégétatif, et le vécu émotionnel du patient, qui peut souvent être impliqué dans la chronicisation du syndrome.
Pseudo-angine du grand pectoral : quand un muscle imite le cœur
Une douleur thoracique oppressante, parfois irradiant vers l’épaule, le bras gauche ou même la mâchoire, fait immédiatement penser à une urgence cardiaque — et c’est normal. Mais chez certains patients, après un ECG rassurant et des tests normaux, la douleur persiste sans explication claire. Dans ce contexte, un syndrome myofascial du grand pectoral peut reproduire une douleur “type angine” de façon étonnamment convaincante.
Le mécanisme est simple : un point gâchette (trigger point) actif dans le grand pectoral crée une douleur locale et surtout une douleur projetée. Le cerveau interprète parfois ce signal de manière “viscérale”, car les voies nerveuses somatiques et viscérales se croisent au niveau spinal. Résultat : une douleur musculaire peut être ressentie comme une douleur interne, profonde, menaçante.
Certains indices orientent vers une origine myofasciale (sans jamais remplacer l’évaluation médicale) : la douleur est souvent reproductible à la palpation d’une zone précise du muscle, augmentée par certaines postures (épaules enroulées, bras en avant), ou par une contraction du pectoral (poussée, charge, mouvement de fermeture). Elle peut durer longtemps (heures) et fluctuer avec le stress, la fatigue ou la respiration haute. À l’inverse, une douleur cardiaque typique est rarement reproductible au doigt, et s’accompagne plus volontiers de signes généraux (malaise, sueurs, essoufflement inhabituel, nausées).
Point crucial : l’ostéopathie n’intervient qu’après exclusion d’une cause grave. Une fois le danger écarté, l’approche ostéopathique peut être très utile : repérer le point gâchette, reproduire la douleur de manière contrôlée (ce qui rassure), relâcher le tissu, puis corriger ce qui entretient la surcharge (posture fermée, hypertonie respiratoire, raideur thoracique, co-tension du petit pectoral, fixations T2–T6). Le bénéfice est double : soulager et surtout redonner du sens à une douleur qui faisait peur.
| Pseudo-angine (musculaire) | Angine de poitrine (cardiaque) |
|---|---|
| Douleur reproductible à la palpation | Douleur non influencée par la palpation |
| Déclenchée par certaines postures | Déclenchée par l’effort ou le stress |
| Peut durer plusieurs heures | Dure souvent quelques minutes |
| Non soulagée par la trinitrine | Soulagement typique par trinitrine |
| Imagerie et examens cardiaques normaux | Anomalies possibles à l’ECG ou à l’échographie |
| Irradiation irrégulière, non systématique | Irradiation classique (bras gauche, mâchoire) |
Prise en Charge Ostéopathique : Libérer, Rééquilibrer, Intégrer
Le traitement ostéopathique d’un syndrome myofascial du grand pectoral ne se limite pas à une libération locale. Il s’inscrit dans une approche globale qui combine précision palpatoire, libération des tensions associées, et réorganisation posturale. L’objectif est double : soulager la douleur et prévenir les récidives, en redonnant au corps sa capacité d’autorégulation.
Traitement local du point trigger : efficacité ciblée
Le point trigger du grand pectoral peut être traité par différentes approches manuelles, choisies en fonction de la sensibilité du patient, de la chronicité du tableau et des réactions tissulaires observées.
1. Inhibition par pression ischémique (trigger point release)
- Position : patient en décubitus dorsal, bras en légère abduction.
- Le praticien applique une pression soutenue et progressive sur le point douloureux jusqu’à ressentir un déclenchement de la douleur projetée.
- La pression est maintenue jusqu’à diminution de l’intensité douloureuse et relâchement local (en général 30 à 90 secondes).
- Une respiration lente et guidée peut être associée.
2. Techniques myotensives (MET)
- Contraction douce du muscle contre résistance manuelle, suivie d’un étirement passif.
- Permet une réduction du tonus musculaire post-isométrique tout en respectant la douleur.
3. Libération myofasciale en profondeur
- Travail plus global sur la chaîne antérieure du thorax, suivant la continuité du fascia depuis la clavicule jusqu’à la ligne blanche.
- Les tensions fasciales résiduelles sont souvent liées à des postures prolongées ou à une respiration restreinte.
4. Libération positionnelle (technique de Jones)
- Repositionnement passif du bras dans une position qui supprime totalement la douleur pendant 90 secondes.
- Très utile chez les patients hypersensibles ou anxieux.
Rééquilibrage des chaînes associées
Une fois la douleur apaisée, l’ostéopathe explore les déséquilibres en amont et en aval de la lésion principale. Le grand pectoral est souvent hypertonique en réponse à une posture en flexion thoracique prolongée, une respiration haute ou une tension chronique du diaphragme.
Les zones à traiter peuvent inclure :
- Le petit pectoral, en lien avec les nerfs du plexus brachial.
- Le diaphragme, pour favoriser une respiration basse et détendue.
- Les dorsales supérieures (T2–T6), souvent en fixation dans les douleurs pseudo-angineuses.
- La loge axillaire, en cas de tension du fascia brachial.
Le traitement de ces zones permet une réorganisation des tensions et un soulagement durable.
Intégration globale : posture, émotion, respiration
L’ostéopathie, dans sa philosophie, vise à restaurer l’harmonie dans les axes de mobilité du corps. Le travail sur le grand pectoral s’inscrit alors dans une dynamique plus vaste.
Posture
- Observer la position naturelle du patient en station debout.
- Conseiller des exercices simples d’ouverture thoracique : étirement en coin de mur, mobilisation scapulaire douce, prise de conscience de la verticalité.
Respiration
- Restaurer la mobilité du gril costal et du diaphragme.
- Encourager une respiration abdominale lente, surtout chez les patients stressés ou en apnée posturale.
Émotions
- Le thorax antérieur est une zone de protection émotionnelle.
- Des tensions chroniques peuvent résulter d’événements vécus comme oppressants ou douloureux.
- Une approche douce et respectueuse peut favoriser un lâcher-prise tissulaire et émotionnel.
Conseils au patient : autonomie et prévention
Après la séance, il est essentiel d’impliquer le patient dans son processus de rééquilibration. Voici quelques recommandations utiles :
- Éviter la surcharge musculaire unilatérale (sacs, mouvements répétitifs).
- Éviter les postures prolongées en flexion thoracique (travail assis en fermeture).
- Pratiquer chaque jour un auto-étirement du grand pectoral en appui sur un encadrement de porte.
- Intégrer des respirations lentes et conscientes, en position allongée ou assise.
Comprendre les Causes : Ce qui Entraîne un Syndrome Myofascial du Grand Pectoral
Le syndrome myofascial du grand pectoral apparaît généralement lorsqu’un ensemble de contraintes mécaniques, posturales et fonctionnelles entraîne une surcharge prolongée du muscle et favorise l’apparition de points gâchettes myofasciaux. Le grand pectoral est un muscle puissant impliqué dans de nombreux mouvements du membre supérieur, notamment l’adduction, la rotation médiale et la flexion de l’épaule. Il est donc sollicité dans plusieurs activités quotidiennes et sportives. Une utilisation excessive ou répétée, comme lors d’exercices de musculation (développé couché, pompes), de sports impliquant des mouvements de poussée ou de lancer, ou encore dans certaines professions manuelles, peut provoquer de microtraumatismes dans les fibres musculaires. Ces microtraumatismes entraînent une contraction persistante de certaines fibres et la formation de points gâchettes douloureux. Les postures prolongées en fermeture du thorax constituent également un facteur fréquent. Le travail prolongé devant un ordinateur, la conduite de longue durée ou l’utilisation répétée d’appareils mobiles favorisent une position avec les épaules enroulées vers l’avant et le thorax affaissé, ce qui raccourcit progressivement le muscle grand pectoral et augmente la tension dans ses fibres. Avec le temps, cette hypertonicité chronique peut perturber la circulation locale, favoriser l’accumulation de métabolites et maintenir l’activation des points douloureux.
Les traumatismes directs du thorax ou de l’épaule peuvent aussi jouer un rôle. Une chute, un choc, une fracture de la clavicule ou même certaines interventions chirurgicales thoraciques peuvent modifier la mécanique locale et entraîner des compensations musculaires dans le grand pectoral. La respiration peut également influencer l’apparition de ce syndrome. Chez certaines personnes, notamment en situation de stress ou d’anxiété, la respiration devient plus haute et thoracique, sollicitant davantage les muscles respiratoires accessoires, dont le grand pectoral. Cette utilisation excessive dans la respiration d’appoint peut maintenir le muscle dans un état de contraction prolongée. Enfin, des facteurs globaux comme un déséquilibre musculaire entre la chaîne antérieure et postérieure du tronc, une mobilité réduite du rachis thoracique ou des restrictions au niveau des côtes et du sternum peuvent augmenter les contraintes mécaniques sur la région pectorale. Dans la plupart des cas, le syndrome myofascial du grand pectoral résulte donc d’une combinaison de surcharge mécanique, de mauvaises habitudes posturales et de contraintes fonctionnelles répétées plutôt que d’une cause unique clairement identifiable.
Symptômes : Quand le Grand Pectoral Crie Silencieusement
Le syndrome myofascial du muscle grand pectoral peut provoquer une variété de symptômes qui ressemblent parfois à d’autres problèmes thoraciques, notamment des douleurs cardiaques. Le symptôme le plus fréquent est une douleur localisée à l’avant de la poitrine, souvent près du sternum ou sous la clavicule. Cette douleur peut être décrite comme une pression, une brûlure ou une sensation de serrement dans la poitrine. Chez certaines personnes, elle peut apparaître progressivement après un effort, une activité physique intense ou une posture prolongée avec les épaules vers l’avant. Une caractéristique importante de cette douleur est qu’elle peut être reproduite ou aggravée lorsque l’on appuie sur certaines zones du muscle grand pectoral. La palpation du muscle peut déclencher une sensibilité marquée ou reproduire la douleur ressentie par le patient. Dans certains cas, la douleur peut également irradier vers d’autres régions du haut du corps. Les zones les plus fréquemment touchées incluent l’épaule antérieure, la face interne du bras, la région axillaire ou parfois la partie supérieure du thorax.
Cette irradiation peut créer une sensation de douleur diffuse ou de tension dans la poitrine, ce qui peut inquiéter les patients. Certains individus décrivent également une sensation de raideur ou de tension dans la poitrine, surtout lors de mouvements impliquant le bras ou l’épaule, comme lever le bras, pousser un objet ou effectuer certains exercices. La respiration profonde peut parfois augmenter l’inconfort, en particulier si le muscle est déjà irrité ou contracté. D’autres symptômes peuvent inclure une diminution de la mobilité de l’épaule, une fatigue musculaire dans la région pectorale ou une sensation de tiraillement dans la poitrine lors de certains mouvements. Chez certaines personnes, ces douleurs peuvent être intermittentes et varier en intensité selon les activités, le niveau de stress ou la posture adoptée au cours de la journée. Bien que ces symptômes soient généralement liés à un problème musculo-squelettique, toute douleur thoracique nouvelle, intense ou inhabituelle doit toujours être évaluée par un professionnel de santé afin d’exclure une cause cardiaque ou pulmonaire plus grave.
Diagnostic Différentiel : Distinguer pour Mieux Soigner
Lorsqu’un patient présente une douleur thoracique antérieure, il est essentiel d’en identifier l’origine avec précision. Même si le syndrome myofascial du grand pectoral peut expliquer certaines douleurs thoraciques, le diagnostic repose toujours sur l’exclusion préalable de conditions médicales plus graves. Plusieurs pathologies peuvent produire des symptômes similaires et doivent être envisagées lors de l’évaluation clinique. Les causes cardiaques représentent la première priorité. L’angine de poitrine ou le syndrome coronarien aigu peuvent provoquer une douleur thoracique constrictive, souvent associée à une irradiation vers le bras gauche, la mâchoire ou le dos. Contrairement à la douleur myofasciale, la douleur cardiaque n’est généralement pas reproduite par la palpation du muscle et peut s’accompagner de symptômes tels que des sueurs, des nausées ou un essoufflement. Les affections de la paroi thoracique constituent une autre catégorie importante.
La costochondrite et le syndrome de Tietze provoquent une douleur localisée au niveau des articulations costo-sternales et peuvent être sensibles à la palpation, mais la douleur est centrée sur l’articulation plutôt que sur le corps musculaire du grand pectoral. Certaines pathologies pulmonaires doivent également être envisagées, notamment la pleurésie, l’embolie pulmonaire ou certaines infections respiratoires. Ces conditions sont souvent associées à des symptômes généraux tels que fièvre, toux, essoufflement ou douleur accentuée à la respiration. Les atteintes neurologiques représentent un autre diagnostic différentiel possible. Une radiculopathie cervicale ou une névralgie intercostale (voir article) peut produire une douleur thoracique irradiant vers le bras ou suivant le trajet d’une côte. Dans ces cas, la douleur suit souvent un territoire nerveux précis et peut être associée à des paresthésies ou à une faiblesse musculaire. Enfin, certaines compressions neurovasculaires, comme le syndrome du petit pectoral ou certaines formes de syndrome du défilé thoracique, peuvent provoquer des douleurs dans la région pectorale accompagnées de sensations d’engourdissement ou de lourdeur dans le bras. La distinction entre ces différentes conditions repose sur une anamnèse détaillée, un examen clinique rigoureux et, si nécessaire, des examens complémentaires. Une fois les causes graves exclues, l’identification d’une douleur reproductible à la palpation du muscle et compatible avec un schéma de douleur référée du grand pectoral peut orienter vers un diagnostic de syndrome myofascial.
Prise en Charge Ostéopathique du Syndrome Myofascial du Grand Pectoral
Une fois le diagnostic différentiel posé et la nature myofasciale de la douleur confirmée, l’ostéopathe peut engager une prise en charge ciblée, respectueuse de la physiologie du muscle et de l’état émotionnel du patient. L’objectif est triple :
- Désactiver le point trigger,
- Restaurer la mobilité tissulaire,
- Réintégrer la fonction dans la globalité posturale et respiratoire.
Libération myofasciale directe du grand pectoral
L’approche la plus immédiate consiste à appliquer une pression ischémique lente et progressive sur le point trigger identifié. Cela permet :
- de désensibiliser les terminaisons nerveuses locales,
- de restaurer une perfusion normale au sein de la fibre musculaire contracturée,
- de rééduquer la proprioception douloureuse.
Exécution :
- Le patient est en décubitus dorsal, bras relâché.
- Le thérapeute effectue une prise en pince profonde entre sternum et humérus.
- Une pression maintenue 30 à 60 secondes entraîne souvent une réduction notable de la douleur référée.
Une variante peut inclure une libération myofasciale en étirement progressif, en combinant traction du bras et respiration profonde.
Techniques de libération indirecte
En complément ou en cas de forte sensibilité, des techniques plus douces peuvent être privilégiées :
- Libération positionnelle : position antalgique maintenue jusqu’à détente réflexe.
- Technique d’énergie musculaire : contraction douce suivie d’un relâchement en allongement.
- Mise en tension fasciale globale de la chaîne antérieure.
Ces approches respectent la tolérance tissulaire du patient et s’intègrent parfaitement dans une séance de relâchement neuro-myofascial plus large.
Intégration posturale et respiratoire
Le grand pectoral étant fortement lié à la posture de fermeture, il est essentiel de :
- travailler l’ouverture du thorax (mobilisation costale, sternale),
- libérer les chaînes myofasciales antérieures (diaphragme, transverse),
- fluidifier la respiration haute et basse, souvent perturbée par la douleur.
Une attention particulière est portée à :
- la coordination scapulo-thoracique (pour éviter les récidives),
- la libération du petit pectoral, souvent co-contracté,
- la réintégration de l’axe crânio-sacré, si nécessaire.
Soutien neurovégétatif et émotionnel
Chez certains patients, la douleur pseudo-angineuse est source d’anxiété ou d’hypervigilance corporelle. L’ostéopathe peut favoriser un retour à la sécurité somatique par :
- des techniques crâniennes de régulation parasympathique,
- un travail du nerf vague via la base du crâne et le thorax supérieur,
- un accompagnement verbal rassurant, ancré dans la pédagogie somatique.
Prévention des Récidives et Conseils Pratiques
Une fois la douleur atténuée et la fonction musculaire restaurée, l’étape de prévention des récidives devient cruciale. Le syndrome myofascial du grand pectoral a une forte tendance à réapparaître, surtout si les habitudes posturales, respiratoires ou émotionnelles à l’origine du trouble ne sont pas corrigées. L’ostéopathe joue alors un rôle d’éducateur somatique, aidant le patient à devenir acteur de sa santé.
Hygiène posturale au quotidien
Posture de fermeture, bras en avant, stress chronique : tous ces facteurs favorisent la réactivation du point trigger. Il est essentiel d’éduquer le patient à :
- ouvrir régulièrement la cage thoracique (ex. : étirements en ouverture sur un coussin ou au mur),
- ajuster son poste de travail (clavier et écran à bonne hauteur, accoudoirs soutenants),
- éviter les mouvements répétitifs en rotation interne ou en adduction prolongée (porter un sac lourd en bandoulière, dormir sur le côté bras croisé).
Une séance d’analyse ergonomique et des photos posturales peuvent être très parlantes pour le patient.
Auto-libération du muscle grand pectoral
Pour maintenir l’élasticité du tissu musculaire, des techniques simples peuvent être enseignées :
- Auto-étirement du grand pectoral : debout dans l’encoignure d’une porte, bras à 90°, rotation du tronc opposé.
- Utilisation d’une balle (type balle de tennis ou balle myofasciale) contre un mur pour masser la zone douloureuse.
- Respiration thoracique consciente en étirement, pour intégrer détente et proprioception.
La fréquence et la douceur sont les clés : mieux vaut 3 minutes deux fois par jour que 30 minutes intenses une fois par semaine.
Exercices fonctionnels d’ouverture et de stabilité
Pour éviter les compensations futures, un petit programme d’entretien peut être proposé :
- Renforcement des muscles posturaux : rhomboïdes, trapèzes moyens et inférieurs.
- Mobilité scapulo-humérale : mouvements fluides en cercle ou en 8, bras tendus.
- Intégration respiration-posture : exercices de cohérence cardiaque, synchronisation souffle/mouvement.
Ces exercices renforcent l’intégration corporelle globale, évitent les récidives locales, et restaurent la liberté de mouvement dans la confiance.
État émotionnel et somatisation
Le thorax antérieur, et particulièrement la région du grand pectoral, est souvent impliqué dans des tensions de protection :
- vécu d’oppression, stress relationnel,
- difficulté à « ouvrir le cœur », à s’exposer.
Il est judicieux d’aborder en douceur ces dimensions, en tenant compte du rythme du patient, sans forcer la verbalisation. Proposer un espace d’écoute corporelle, en lien avec le ressenti émotionnel, peut favoriser une prise de conscience somato-émotionnelle.
Conclusion : Écouter la Douleur du Thorax, au-delà du Cœur
Quand une douleur thoracique évoque une crise cardiaque sans en être une, quand un muscle tendu raconte une histoire de posture fermée, de souffle bloqué ou de cœur contracté, l’ostéopathe se tient à un carrefour. Celui de la structure, de la fonction, mais aussi de l’émotion.
Le syndrome myofascial du grand pectoral nous rappelle que le corps est un interprète subtil, capable d’exprimer une souffrance par un détour musculaire, une tension tissulaire, une douleur référée aussi réelle qu’inquiétante. Dans cette complexité, l’ostéopathie trouve toute sa place : non pas pour nier l’organe ou l’urgence, mais pour éclairer ce que la médecine d’urgence exclut une fois le danger écarté.
Ce muscle puissant, souvent oublié, nous enseigne que le thorax est un lieu de passage entre le dedans et le dehors, entre ce qui nous touche et ce que nous gardons. Libérer le grand pectoral, c’est parfois redonner du mouvement à plus que le bras : c’est rouvrir une respiration, une attitude, une présence à soi.
Le travail de l’ostéopathe, ici, n’est pas seulement technique. Il devient relation, écoute, accompagnement vers une réintégration fonctionnelle et symbolique. Et si cette douleur pseudo-angineuse, en apparence si inquiétante, était en réalité une invitation à réhabiter son thorax, à se réapproprier son espace, à desserrer les étaux invisibles qui nous referment ?
À chacun sa lecture. À nous, thérapeutes, de rester à l’écoute de ce que les tissus n’osent parfois dire que sous la main.
Références
- Simons, D.G., Travell, J.G., & Simons, L.S.
Myofascial Pain and Dysfunction: The Trigger Point Manual. Volume 1: Upper Half of Body. Lippincott Williams & Wilkins, 1999.
➤ Ouvrage de référence sur les points trigger, incluant une cartographie précise du grand pectoral et des douleurs pseudo-angineuses. - Chaitow, L., & DeLany, J.W.
Clinical Application of Neuromuscular Techniques: Volume 1, The Upper Body. Churchill Livingstone, 2008.
➤ Détail des techniques myofasciales et des principes de traitement manuel en douceur. - Gerlach, T., & Geraets, J.J.
The pectoralis major muscle as a source of referred cardiac pain: clinical observation and anatomical explanation. Journal of Bodywork and Movement Therapies, 2006.
➤ Analyse des confusions diagnostiques entre douleurs musculaires et douleurs cardiaques. - Gehlsen, G.M., et al.
Osteopathic Manipulative Treatment for Myofascial Pain Syndromes: A Review. Journal of the American Osteopathic Association, 2014.
➤ Revue des approches ostéopathiques pour les syndromes myofasciaux. - Shah, J.P., Thaker, N., Heimur, J., et al.
Myofascial Trigger Points Then and Now: A Historical and Scientific Perspective. PM&R, 2015.
➤ Contexte scientifique actualisé sur la physiologie des points trigger. - Bricot, B.
La Posturologie. Éditions Frison-Roche, 1996.
➤ Mise en relation des déséquilibres posturaux avec les chaînes musculaires antérieures, incluant le rôle du grand pectoral. - Sutherland, W.G.
The Cranial Bowl. Sutherland Cranial Teaching Foundation.
➤ Pour l’intégration de la dimension neurovégétative et crânienne dans l’approche ostéopathique. - Upledger, J.E., & Vredevoogd, J.D.
Craniosacral Therapy. Eastland Press, 1983.
➤ Perspective sur la respiration, le stress somatique et les techniques douces d’intégration. - Barral, J.-P., & Mercier, P.
Manipulation of the Thorax. Eastland Press, 2005.
➤ Mobilisation thoracique et relation fascia-organe dans les douleurs de la paroi antérieure.