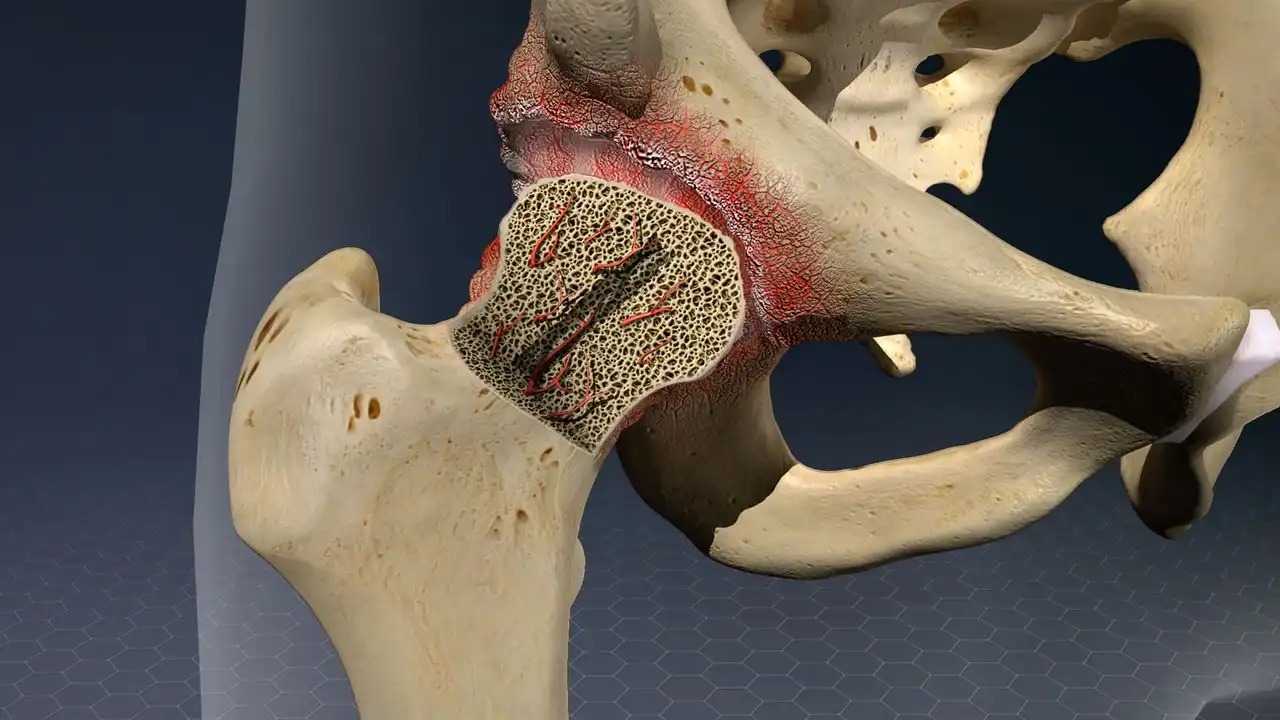
La maladie de Legg-Perthes-Calvé résulte d’une interruption de l’apport sanguin à la tête du fémur, entraînant la mort des cellules osseuses. Cela peut conduire à la destruction du cartilage de la tête fémorale et à une arthrite grave. Une hanche, parfois les deux, peut être touchée, soulignant l’importance d’un traitement précoce pour éviter des complications sévères.
Synonyme: Ostéonécrose de la hanche, Ostéochondrite déformante juvénile, Coxa plana, nécrose avasculaire de la tête fémorale (NATF), Nécrose aseptique, Nécrose ischémique.
Définir la maladie de Legg-Perthes-Calvé
La maladie de Legg-Perthes-Calvé est une condition orthopédique pédiatrique qui affecte la hanche, engendrant des perturbations significatives dans la vie des enfants. Cette condition se manifeste par une altération de la circulation sanguine vers la tête du fémur, l’os de la cuisse, entraînant une nécrose avasculaire de la tête fémorale.
La maladie de Legg-Perthes-Calvé peut toucher une ou les deux hanches, et les symptômes caractéristiques comprennent une boiterie, une raideur de la hanche, et éventuellement une douleur, ce qui peut considérablement affecter la mobilité et le bien-être de l’enfant.
Le traitement de la maladie de Legg-Perthes-Calvé vise principalement à restaurer la vascularisation de la tête fémorale et à maintenir une articulation de la hanche fonctionnelle. Les approches thérapeutiques varient en fonction de la sévérité de la maladie et peuvent inclure des méthodes conservatrices telles que le repos, l’utilisation d’appareils orthopédiques, l’ostéopathie, et dans certains cas, des interventions chirurgicales.
Les mesures conservatrices impliquent souvent une période de repos et de limitation des activités physiques pour permettre à l’articulation de se rétablir. L’utilisation d’appareils orthopédiques, tels que des attelles ou des béquilles, peut être recommandée pour soulager la pression sur la hanche et faciliter le processus de guérison. L’ostéopathie peut également être intégrée pour améliorer la mobilité et la flexibilité de la hanche.
Dans les cas plus graves ou lorsque les approches conservatrices ne sont pas suffisantes, des interventions chirurgicales peuvent être envisagées. Ces procédures visent à restaurer la forme et la fonction de la tête fémorale, parfois en recourant à des techniques de repositionnement ou de fixation.
Il est essentiel de souligner que la maladie de Legg-Perthes-Calvé peut avoir un impact significatif sur la croissance de la tête fémorale, et une gestion précoce est cruciale pour minimiser les complications à long terme. Un suivi médical régulier est nécessaire pour évaluer la progression de la maladie et ajuster le plan de traitement en conséquence.
En conclusion, la maladie de Legg-Perthes-Calvé représente un défi orthopédique délicat chez les enfants, nécessitant une approche multidisciplinaire pour assurer un rétablissement optimal. L’identification précoce, le suivi médical attentif, et la mise en œuvre de méthodes de traitement appropriées sont essentiels pour atténuer les effets à long terme de cette condition sur la santé et le bien-être des enfants concernés.
Incidence
L’incidence de la maladie de Legg-Perthes-Calvé varie, mais elle est généralement observée chez les enfants, le plus souvent entre 4 et 8 ans. Bien que moins fréquente, la maladie peut également survenir plus tôt. Les garçons sont plus souvent touchés que les filles. L’identification précoce et la prise en charge appropriée sont essentielles pour minimiser les complications à long terme et favoriser un rétablissement optimal.
Histoire de la découverte de la maladie de Legg-Perthes-Calvé
La maladie de Legg-Perthes-Calvé a été décrite indépendamment en 1910 par trois médecins éminents : Arthur Thornton Legg, Jacques Calvé et Georg Clemens Perthes. Chacun de ces pionniers médicaux a apporté une contribution significative à la compréhension de cette affection orthopédique pédiatrique.
Arthur Thornton Legg (1874–1939), un chirurgien britannique, fut le premier à documenter cette maladie, observant ses caractéristiques distinctives et ses effets sur la hanche chez les enfants. Sa contribution à la description clinique de la maladie a jeté les bases pour la reconnaissance ultérieure de cette affection.
Jacques Calvé (1875–1954), un chirurgien orthopédique français, a également joué un rôle crucial dans l’identification et la caractérisation de la maladie de Legg-Perthes-Calvé. Ses observations cliniques ont permis de consolider les connaissances existantes et de détailler les symptômes, contribuant ainsi à une meilleure compréhension de cette maladie complexe.
Georg Clemens Perthes (1869–1927), un chirurgien orthopédique allemand, a également apporté une contribution significative à la compréhension de la maladie qui porte son nom. Son travail a jeté les bases pour la compréhension des mécanismes sous-jacents, en particulier en mettant l’accent sur la perturbation de la circulation sanguine vers la tête du fémur.
Ces trois médecins ont travaillé de manière indépendante, mais leurs découvertes et leurs descriptions ont convergé pour établir la maladie de Legg-Perthes-Calvé comme une entité médicale distincte. Leurs travaux ont été cruciaux pour sensibiliser la communauté médicale à cette affection, permettant ainsi des diagnostics plus précoces et des avancées dans les approches thérapeutiques.
Aujourd’hui, la maladie de Legg-Perthes-Calvé continue d’être étudiée et traitée grâce aux bases posées par Legg, Calvé et Perthes. Leur dévouement à la recherche médicale a ouvert la voie à des avancées dans la compréhension et la prise en charge de cette maladie, améliorant ainsi la qualité de vie des enfants touchés.

Démographie
Stade de la maladie de Legg-Perthes-Calvé
Stade 1
Principalement, une douleur à la hanche. Les radiographies peuvent montrer le début de la nécrose.
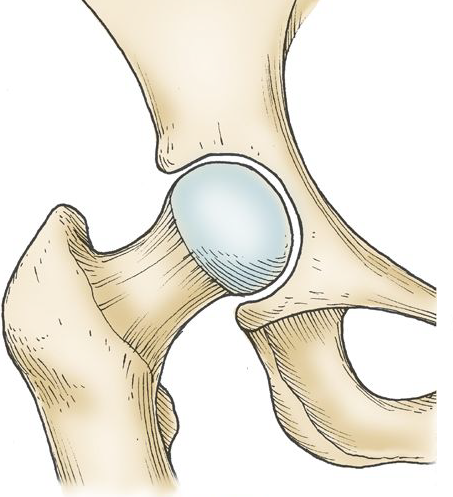
Stade 2
La mort osseuse est visible à la radiographie, mais la tête fémorale est intacte.
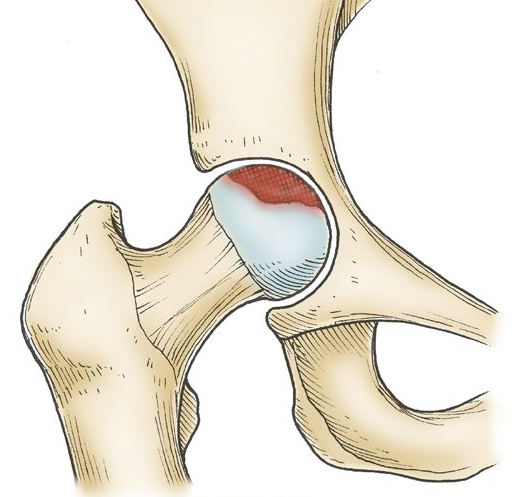
Stade 3
La mort osseuse est visible à la radiographie, ainsi que des signes d’endommagement du cartilage et d’arthrose.
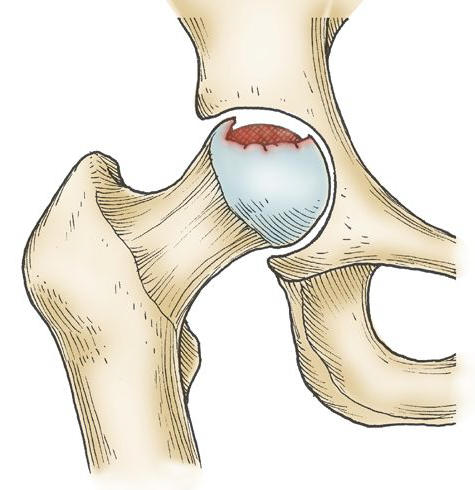
Stade 4
La tête fémorale est effondrée et présente une arthrose grave.
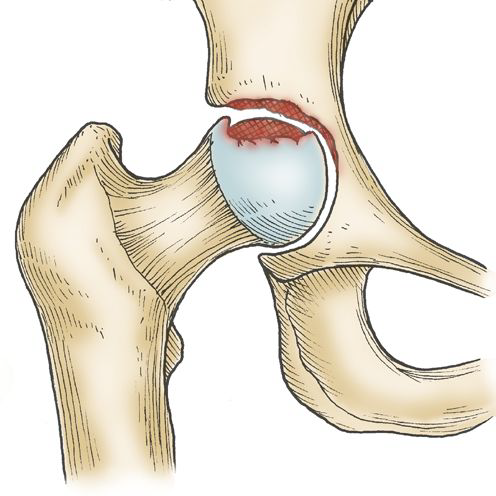
Classification de Waldenström
Initilial
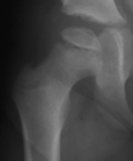
Épiphyse sclérosée avec élargissement de l’articulation
(les radiographies peuvent ne pas montrer les changements avant 4-6 mois). Suite à l’interruption du flux artériel au niveau de l’épiphyse fémorale supérieur, l’os épiphysaire se nécrose. Au fil du temps, suite à des forces de cisaillement, une fracture sous-chondrale survient, ce qui est souvent le premier signe.
Fragmentation
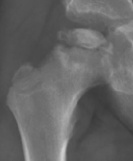
Due à la résorption osseuse et à l’effondrement.
Reconstruction
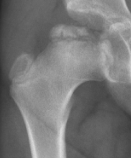
L’os nécrotique est résorbé et remplacé progressivement
par du nouvel os (peut durer jusqu’à 18 mois).
Guérison
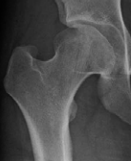
Remodelage continu jusqu’à la maturité. L’épiphyse est à nouveau complètement vascularisée, mais peut présenter des déformations importantes. Le reste de la croissance va permettre à la tête fémorale de se remodeler. A la maturité osseuse, plus aucun remodelage n’est possible.
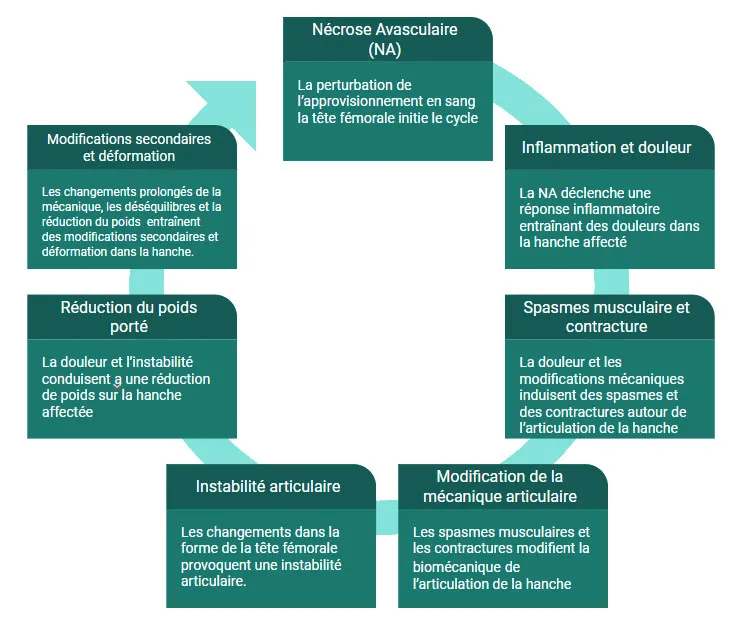
Un Voyage à Travers les Étapes de la Maladie de Legg-Perthes-Calvé
La Maladie de Legg-Perthes-Calvé (LCPD) est une condition orthopédique pédiatrique complexe qui affecte la hanche, provoquant des perturbations significatives dans la vie des enfants. Cette maladie débute par un processus dévastateur connu sous le nom de Nécrose Avasculaire (NA), où l’approvisionnement en sang vers la tête fémorale est perturbé, entraînant une nécrose avasculaire de cette région essentielle.
La première étape de ce voyage complexe est la Nécrose Avasculaire. C’est ici que la circulation sanguine vers la tête fémorale est altérée, amorçant un enchaînement d’événements qui caractérisent la progression de la LCPD. La détérioration de la tête fémorale déclenche une réponse inflammatoire, marquant le début de l’Inflammation et de la Douleur. Ces deux éléments deviennent le motif distinctif de la symphonie de la maladie.
À mesure que la maladie progresse, les Spasmes Musculaires et les Contractures entrent en scène. Les muscles réagissent aux douleurs persistantes et aux ajustements mécaniques en se contractant involontairement, contribuant à la complexité du tableau clinique. Ces spasmes modifient la Mécanique Articulaire, altérant la biomécanique de l’articulation de la hanche et laissant des empreintes durables.
L’Instabilité Articulaire devient inévitable à mesure que la forme et la structure de la tête fémorale subissent des changements. L’articulation, autrefois stable, devient vulnérable à l’instabilité, marquant un tournant dans le parcours de la maladie. Cette instabilité conduit à une Réduction du Poids Porté sur la hanche affectée, une tentative du corps de soulager la pression normale exercée sur l’articulation douloureuse.
Enfin, la dernière étape de ce voyage est caractérisée par les Modifications Secondaires et Déformations. Les ajustements prolongés de la mécanique articulaire, les déséquilibres musculaires résultant des spasmes, et la réduction du poids porté entraînent des transformations durables dans l’articulation de la hanche, laissant des séquelles visibles.
Cette séquence forme un cycle continu, chaque étape étant intrinsèquement liée à la précédente, créant ainsi une dynamique autoperpétuante. Rompre ce cycle complexe nécessite des interventions thérapeutiques ciblées, une gestion minutieuse de la douleur, et une compréhension approfondie des particularités de chaque cas individuel. Bien que le nombre d’étapes puisse varier d’un cas à l’autre, chaque enfant traversant ce voyage complexe de la LCPD le fait avec des nuances propres à son évolution. C’est un parcours où chaque étape compte, où chaque intervention thérapeutique peut faire une différence, offrant ainsi une lueur d’espoir dans la gestion et la compréhension de cette maladie délicate.
Facteurs de risque de la maladie de Legg-Perthes-Calvé (MLPC)
Les facteurs de risque de la maladie de Legg-Perthes-Calvé (MLPC) sont divers et jouent un rôle crucial dans la compréhension de cette affection orthopédique pédiatrique. Bien que la cause exacte de la MLPC ne soit pas entièrement élucidée, plusieurs éléments ont été identifiés comme des contributeurs potentiels à son développement.
L’âge est l’un des principaux facteurs de risque, la MLPC affectant principalement les enfants de 2 à 12 ans, avec un pic d’incidence autour de 6 à 7 ans. Les garçons sont également plus susceptibles d’être touchés que les filles, avec un ratio d’incidence d’environ 4:1. Cette prévalence plus élevée chez les garçons reste une caractéristique notable de la maladie.
Des antécédents familiaux de MLPC constituent un autre facteur de risque significatif. Les enfants ayant des membres de la famille ayant connu la maladie présentent un risque accru de développer la MLPC eux-mêmes. Cela suggère une composante génétique potentielle dans la prédisposition à cette affection.
Des facteurs liés à la vascularisation jouent également un rôle. Les enfants ayant des problèmes vasculaires, tels que des troubles de la coagulation sanguine ou des problèmes circulatoires, peuvent être plus prédisposés à la MLPC. De plus, des facteurs environnementaux, tels que le tabagisme passif, ont été étudiés pour leur association avec un risque accru de MLPC.
Les activités physiques intenses, en particulier celles qui impliquent des impacts répétitifs sur la hanche, peuvent également être des facteurs déclenchants. Les enfants participant à des sports ou à des activités physiques à fort impact peuvent présenter un risque accru, bien que la relation exacte entre l’activité physique et la MLPC nécessite une étude approfondie.
L’identification précoce de ces facteurs de risque est cruciale pour la gestion proactive de la MLPC. Les médecins peuvent évaluer les antécédents familiaux, surveiller les signes précoces chez les enfants à risque et recommander des ajustements dans le mode de vie ou les activités physiques pour réduire le risque potentiel.
Liste des facteurs de risque
- Âge : La MLCP est plus fréquente chez les enfants âgés de 4 à 8 ans, bien que la maladie puisse survenir à tout âge.
- Genre : Les garçons sont plus souvent touchés que les filles.
- Hérédité : Il existe une composante génétique dans la prédisposition à la MLCP. Les enfants ayant des antécédents familiaux de la maladie peuvent présenter un risque accru.
- Facteurs génétiques : Certains gènes semblent être associés à un risque accru de MLCP, mais la génétique exacte de la maladie n’est pas encore entièrement comprise.
- Facteurs de croissance : Des problèmes liés à la croissance et au développement, tels que le retard de croissance ou des troubles endocriniens, peuvent être associés à un risque accru de MLCP.
- Tabagisme passif : L’exposition à la fumée de tabac, en particulier pendant la grossesse, peut être un facteur de risque.
- Autres conditions médicales : Des conditions médicales sous-jacentes, telles que des troubles de la coagulation sanguine ou des maladies rhumatismales, peuvent augmenter le risque de MLCP.
- Traumatisme : Des blessures à la hanche ou au fémur peuvent augmenter le risque de développer la maladie, bien que la plupart des cas ne soient pas liés à un traumatisme identifiable.
Causes et facteurs de risque associés à la maladie de Legg-Perthes-Calvé.
La maladie de Legg-Perthes-Calvé est une affection qui résulte de la nécrose avasculaire (privation de sang) de la tête fémorale, la partie supérieure de l’os de la cuisse. Les causes exactes de cette maladie ne sont pas toujours claires, mais on pense qu’elle peut être influencée par plusieurs facteurs, notamment :
- Facteurs génétiques : Il existe des preuves suggérant une prédisposition génétique à la maladie de Legg-Perthes-Calvé. Certains enfants ont une susceptibilité génétique accrue, et il peut y avoir des antécédents familiaux de la maladie.
- Problèmes vasculaires : La maladie est caractérisée par une nécrose avasculaire de la tête fémorale, ce qui signifie que la circulation sanguine vers cette région est compromise. Des problèmes vasculaires, tels que des anomalies dans l’irrigation sanguine de la hanche, peuvent contribuer au développement de la maladie.
- Facteurs environnementaux : Certains facteurs environnementaux peuvent jouer un rôle, bien que cela ne soit pas toujours clair. Des traumatismes, des infections ou d’autres influences environnementales peuvent potentiellement contribuer à la maladie chez certains enfants.
- Âge : La maladie de Legg-Perthes-Calvé survient généralement chez les enfants âgés de 4 à 10 ans, période pendant laquelle la croissance osseuse est rapide. Cependant, elle peut également se produire chez des enfants plus jeunes ou plus âgés.
- Genre : La maladie est plus fréquente chez les garçons que chez les filles.
- Facteurs raciaux : Certaines études ont montré que la maladie de Legg-Perthes-Calvé peut être plus fréquente chez les enfants de race blanche par rapport à d’autres groupes ethniques.
Symptômes et signes précurseurs chez les enfants
Les symptômes et signes précurseurs jouent un rôle essentiel dans l’identification précoce de la maladie de Legg-Perthes-Calvé (MLPC) chez les enfants. Bien que cette affection orthopédique pédiatrique puisse débuter de manière insidieuse, certains indicateurs précoces peuvent alerter les parents et les professionnels de la santé sur la nécessité d’une évaluation approfondie.
L’un des premiers signes précurseurs courants est la boiterie, souvent observée lorsque l’enfant marche. La boiterie peut résulter de la douleur associée à la MLPC, incitant l’enfant à modifier sa démarche pour soulager l’inconfort au niveau de la hanche. Cette boiterie peut être initialement légère et intermittente, devenant plus prononcée à mesure que la maladie progresse.
La douleur à la hanche est un symptôme majeur de la MLPC. Les enfants peuvent se plaindre de douleurs dans la région de la hanche, de l’aine ou du genou, et cette douleur peut être exacerbée par l’activité physique. Certains enfants peuvent également présenter une raideur articulaire, limitant leur capacité à effectuer des mouvements normaux de la hanche.
Un autre signe à surveiller est la diminution de la mobilité de la hanche. Les enfants atteints de MLPC peuvent présenter une réduction de la gamme de mouvement de la hanche, ce qui peut être observé lors de la flexion ou de l’extension de la jambe. Cette limitation de la mobilité peut contribuer à la boiterie et aux difficultés dans les activités quotidiennes.
Dans certains cas, des signes radiologiques précoces peuvent être détectés par des examens d’imagerie tels que la radiographie. Ces signes peuvent inclure des changements dans la forme de la tête fémorale, reflétant la nécrose avasculaire en cours. Cependant, les symptômes cliniques et la confirmation par des examens d’imagerie sont souvent nécessaires pour établir un diagnostic définitif.
- Douleur à la hanche ou à la cuisse : Les enfants peuvent ressentir une douleur à la hanche ou à la cuisse, généralement du côté affecté. La douleur peut être légère au début et s’aggraver avec le temps.
- Boiterie : Les enfants peuvent développer une boiterie due à la douleur et à la raideur articulaire. La boiterie peut être plus évidente après une période d’inactivité, telle que se lever le matin ou après une sieste.
- Réduction de la mobilité : Il peut y avoir une diminution de la gamme de mouvement de la hanche. Les enfants peuvent avoir du mal à effectuer des mouvements normaux tels que la flexion, l’extension et la rotation de la hanche.
- Atrophie musculaire : Au fil du temps, une atrophie musculaire peut se développer dans la région de la hanche, en raison de la limitation de l’activité physique causée par la douleur.
- Raideur articulaire : La hanche peut devenir raide, et l’enfant peut avoir du mal à effectuer certains mouvements sans ressentir de la douleur.
- Sensibilité à la palpation : La zone autour de la hanche peut être sensible au toucher, et la palpation peut déclencher de la douleur.
Physiopathologie de la maladie de Legg-Perthes-Calvé (MLPC)
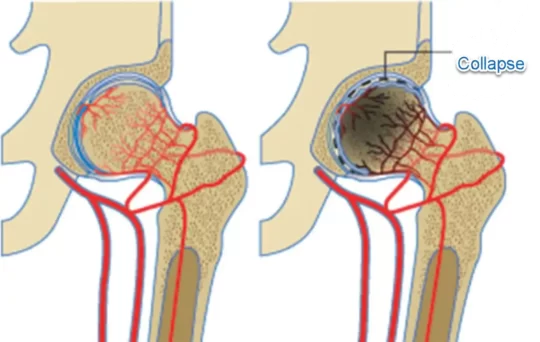
La physiopathologie de la maladie de Legg-Perthes-Calvé (MLPC) implique une perturbation complexe du processus de vascularisation de la tête fémorale chez les enfants en croissance. Cette affection orthopédique pédiatrique débute généralement par une altération de la circulation sanguine vers la tête du fémur, l’os de la cuisse. Ce défaut vasculaire compromet l’apport sanguin essentiel nécessaire pour nourrir les cellules osseuses, conduisant ainsi à une nécrose avasculaire progressive de la tête fémorale.
Le processus pathologique commence souvent de manière insidieuse, avec une diminution progressive de la vascularisation de la tête fémorale. L’absence de suffisamment de nutriments et d’oxygène déclenche une cascade de réponses cellulaires, entraînant la mort progressive des cellules osseuses. La nécrose avasculaire résultante conduit à des changements structurels significatifs au niveau de la tête du fémur, altérant sa forme et sa fonction normales.
Au fur et à mesure que la maladie progresse, des réactions inflammatoires locales peuvent se manifester, aggravant davantage les dommages tissulaires. L’inflammation peut contribuer à la douleur, au gonflement et à la réduction de la mobilité articulaire observés chez les enfants atteints de MLPC. Les conséquences de la nécrose avasculaire et des changements inflammatoires peuvent entraîner une déformation de la tête fémorale, affectant ainsi la stabilité de la hanche et entraînant une boiterie caractéristique.
- Ischémie et Nécrose : La MLCP commence généralement par une diminution de l’apport sanguin à la tête du fémur, entraînant une ischémie (manque d’approvisionnement en sang) dans cette région. La diminution du flux sanguin peut conduire à une nécrose avasculaire, où le tissu osseux meurt progressivement en raison du manque d’oxygène et de nutriments.
- Réparation et Remodelage : En réponse à la nécrose, le corps tente de réparer le tissu osseux endommagé. Cela peut entraîner une formation de nouveau tissu osseux et un remodelage de la tête du fémur. Cependant, ce processus de réparation peut ne pas se dérouler de manière uniforme, conduisant à des déformations de la tête fémorale.
- Inflammation et Douleur : La nécrose et le processus de réparation peuvent provoquer une réaction inflammatoire dans la région touchée. L’inflammation contribue à la douleur et à d’autres symptômes associés à la MLCP.
- Altérations de la Croissance : La MLCP survient fréquemment chez les enfants en croissance, et la maladie peut affecter la croissance normale du fémur. Les altérations de la croissance peuvent entraîner des déformations permanentes de la tête fémorale et de l’articulation de la hanche.
Diagnostic précoce : pourquoi est-ce crucial dans cette maladie ?
Le diagnostic précoce de la maladie de Legg-Perthes-Calvé est crucial en raison de plusieurs facteurs qui peuvent influencer le traitement et les résultats à long terme. Voici quelques raisons pour lesquelles le diagnostic précoce est important dans cette maladie :
- Intervention précoce pour prévenir la déformation permanente : La maladie de Legg-Perthes-Calvé peut entraîner des déformations permanentes de la tête fémorale et de l’articulation de la hanche. Une intervention précoce, généralement par des moyens conservateurs ou chirurgicaux, peut aider à minimiser ces déformations et à préserver la fonction articulaire normale.
- Promotion de la croissance normale : La maladie de Legg-Perthes-Calvé survient généralement chez les enfants en pleine croissance. Un diagnostic précoce permet aux médecins de mettre en œuvre des stratégies de traitement qui visent à soutenir la croissance normale de la tête fémorale et à minimiser les perturbations dans le développement osseux.
- Réduction du risque de complications : Un traitement précoce peut contribuer à réduire le risque de complications associées à la maladie, telles que l’arthrite précoce. En intervenant rapidement, on peut minimiser les effets délétères à long terme sur l’articulation de la hanche.
- Amélioration de la qualité de vie : En identifiant la maladie de Legg-Perthes-Calvé tôt et en mettant en place un plan de traitement approprié, on peut améliorer la qualité de vie de l’enfant. Cela inclut la gestion de la douleur, la préservation de la mobilité et la réduction des impacts psychosociaux liés à la maladie.
- Possibilité de traitements moins invasifs : Dans certains cas, un diagnostic précoce peut permettre d’opter pour des traitements moins invasifs et plus conservateurs, ce qui peut être bénéfique, en particulier chez les jeunes enfants en pleine croissance.
Diagnostics différentiel
- Arthrite juvénile idiopathique (AJI) : L’AJI est une inflammation chronique des articulations qui peut également affecter les enfants. Elle peut présenter des symptômes similaires, tels que la douleur et la raideur articulaires.
- Infection articulaire : Une infection de l’articulation, telle qu’une ostéomyélite ou une arthrite septique, peut provoquer des symptômes similaires à ceux de la MLCP.
- Troubles de la coagulation sanguine : Certains troubles de la coagulation peuvent entraîner des problèmes de vascularisation, conduisant à une nécrose avasculaire. Ces troubles doivent être envisagés dans le diagnostic différentiel.
- Tumeurs osseuses : Bien que rares chez les enfants, certaines tumeurs osseuses peuvent affecter la tête du fémur et provoquer des symptômes similaires à ceux de la MLCP.
- Dysplasie de la hanche : Les anomalies du développement de la hanche, telles que la dysplasie de la hanche, peuvent présenter des symptômes similaires et nécessitent une évaluation différentielle.
Options de traitement pour la maladie de Legg-Perthes-Calvé
Le traitement de la maladie de Legg-Perthes-Calvé dépend de plusieurs facteurs, notamment le stade de la maladie, l’âge de l’enfant et la gravité des symptômes. Les options de traitement peuvent être divisées en approches conservatrices et chirurgicales. Il est important de noter que le traitement doit être personnalisé en fonction des caractéristiques spécifiques de chaque cas. Voici un aperçu des options de traitement :
Approches conservatrices
- Repos et restriction d’activité : En particulier pendant les premiers stades de la maladie, il peut être recommandé de limiter les activités physiques et de permettre à la hanche de se reposer pour réduire la pression sur la tête fémorale.
- Ostéopathie : Des exercices d’ostéopathie peuvent être prescrits pour améliorer la mobilité de la hanche, renforcer les muscles environnants et favoriser une posture adéquate.
- Orthèses : L’utilisation d’orthèses, telles que des attelles ou des plâtres, peut être recommandée pour stabiliser la hanche et réduire la charge sur la tête fémorale.
- Médicaments anti-inflammatoires : Des médicaments anti-inflammatoires non stéroïdiens (AINS) peuvent être prescrits pour réduire la douleur et l’inflammation.
Approches chirurgicales
- Ostéotomie : Cette intervention chirurgicale vise à remodeler l’os afin de restaurer la forme normale de la tête fémorale. Différents types d’ostéotomies peuvent être envisagés en fonction des caractéristiques spécifiques de la maladie.
- Épiphysiolyse : Il s’agit d’une intervention chirurgicale visant à décompresser la tête fémorale et à améliorer la vascularisation en retirant une partie de l’os.
- Résection ou débridement : Dans certains cas, une intervention chirurgicale peut être nécessaire pour retirer les fragments osseux déformés ou nécrosés.
- Arthroplastie de la hanche : Dans les cas graves et chez les adultes, une arthroplastie de la hanche (remplacement de la hanche) peut être envisagée.
Questions fréquemment posées sur la maladie de Legg-Perthes-Calvé
- Qu’est-ce que la maladie de Legg-Perthes-Calvé ?
- La maladie de Legg-Perthes-Calvé est une affection qui implique la nécrose avasculaire de la tête fémorale, généralement chez les enfants.
- Quels sont les symptômes de la maladie de Legg-Perthes-Calvé chez les enfants ?
- Les symptômes incluent la douleur à la hanche, la boiterie, la réduction de la mobilité et, parfois, la sensibilité à la palpation.
- Quels sont les facteurs de risque de la maladie de Legg-Perthes-Calvé ?
- Les facteurs de risque incluent des prédispositions génétiques, des problèmes vasculaires, des facteurs environnementaux, un jeune âge, le genre masculin et une origine ethnique particulière.
- Pourquoi le diagnostic précoce est-il important dans la maladie de Legg-Perthes-Calvé ?
- Le diagnostic précoce permet d’initier un traitement adapté dès les premiers stades de la maladie, ce qui peut aider à prévenir les complications et à minimiser les séquelles à long terme.
- Quels sont les signes radiographiques de la maladie de Legg-Perthes-Calvé ?
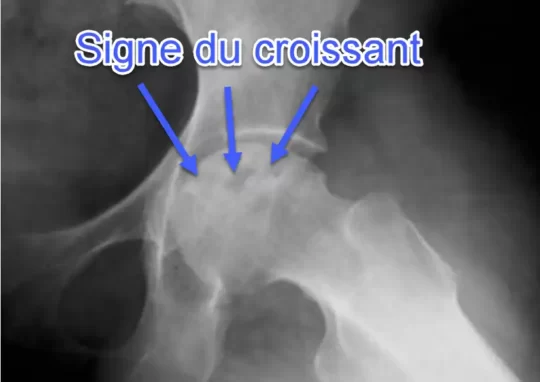
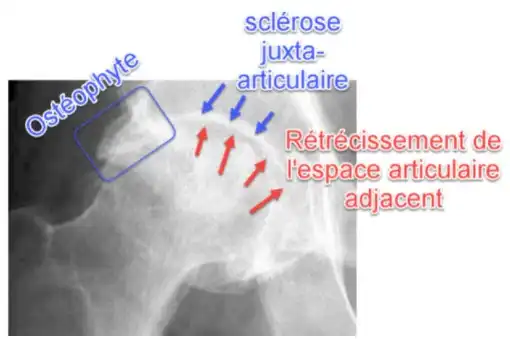
- Les signes radiographiques comprennent la nécrose avasculaire, la fragmentation osseuse, la réduction de l’espace articulaire, la formation de cal osseux, les déformations articulaires, le signe du croissant et les ostéophytes.
- Quelles sont les options de traitement pour la maladie de Legg-Perthes-Calvé ?
- Les options incluent le repos, la physiothérapie, les orthèses, les médicaments anti-inflammatoires, l’ostéotomie, l’épiphysiolyse, la résection, le débridement et parfois l’arthroplastie de la hanche.
- À quel professionnel de la santé devrais-je consulter si je soupçonne que mon enfant a la maladie de Legg-Perthes-Calvé ?
- Consultez un pédiatre, qui peut orienter vers un orthopédiste pédiatrique pour des évaluations et des recommandations spécialisées.
- Comment se déroule le suivi de la maladie et le traitement au fil du temps ?
- Le suivi inclut des radiographies régulières pour évaluer la progression de la maladie. Le traitement peut être ajusté en fonction de l’évolution de la condition de l’enfant.
- Quels sont les résultats attendus avec le traitement de la maladie de Legg-Perthes-Calvé ?
- Les résultats varient, mais un diagnostic précoce et un traitement approprié peuvent aider à minimiser les séquelles, à préserver la fonction articulaire et à améliorer la qualité de vie.
- La maladie de Legg-Perthes-Calvé peut-elle affecter les adultes ?
- Bien que la maladie soit plus fréquente chez les enfants, elle peut parfois affecter les adultes. Le traitement peut différer selon l’âge et la gravité de la maladie.
Signes radiographiques
Les signes radiographiques de la maladie de Legg-Perthes-Calvé sont généralement observés à l’aide d’examens d’imagerie médicale, tels que les radiographies. Ces signes peuvent évoluer au fil du temps à mesure que la maladie progresse. Voici quelques-uns des signes radiographiques caractéristiques de la maladie de Legg-Perthes-Calvé :
- Nécrose avasculaire : Diminution de la densité osseuse de la tête fémorale due à la nécrose avasculaire.
- Fragmentation osseuse : Présence de fragments osseux détachés de la tête fémorale.
- Réduction de l’espace articulaire : Diminution de l’espace entre la tête fémorale et l’acétabulum.
- Formation de cal osseux : Développement d’un cal osseux en réponse à la nécrose et à la fragmentation osseuse.
- Déformations articulaires : Changements dans la forme de la tête fémorale et de l’acétabulum.
- Signe du croissant : Condensation osseuse en forme de croissant située dans la région supérieure et antérieure de la tête fémorale, observée dans les stades avancés de la maladie.
- Ostéophyte : Formation d’excroissances osseuses supplémentaires, souvent observées dans les zones affectées par la maladie de Legg-Perthes-Calvé.
Conclusion
En conclusion, la maladie de Legg-Perthes-Calvé représente une condition orthopédique pédiatrique complexe qui a été identifiée et décrite pour la première fois au début du XXe siècle par les médecins Arthur Thornton Legg, Jacques Calvé et Georg Clemens Perthes. Leur dévouement à la recherche médicale a jeté les bases de la compréhension de cette affection, permettant des diagnostics plus précoces et des avancées significatives dans les approches thérapeutiques.
Cette maladie, caractérisée par une perturbation de la circulation sanguine vers la tête du fémur, peut entraîner une nécrose avasculaire, affectant ainsi la croissance et le développement de l’os de la cuisse. Elle se manifeste le plus souvent chez les enfants entre 4 et 8 ans, avec une prédominance chez les garçons.
Le traitement de la maladie de Legg-Perthes-Calvé vise à restaurer la vascularisation de la tête fémorale et à maintenir une articulation de la hanche fonctionnelle. Les approches thérapeutiques comprennent le repos, l’utilisation d’appareils orthopédiques, l’ostéopathie, et dans certains cas, des interventions chirurgicales.
L’histoire de la découverte de cette maladie témoigne de l’importance de la collaboration médicale internationale dans la compréhension des affections pédiatriques. Grâce aux contributions de Legg, Calvé et Perthes, la maladie de Legg-Perthes-Calvé est aujourd’hui mieux comprise, ce qui facilite un diagnostic précoce et une prise en charge adaptée.
Bien que la maladie puisse présenter des défis importants, notamment des impacts sur la croissance de la tête fémorale et des complications à long terme, une gestion précoce et appropriée peut minimiser ces effets et favoriser un rétablissement optimal. La recherche continue dans le domaine de l’orthopédie pédiatrique vise à améliorer davantage les options de traitement et à optimiser la qualité de vie des enfants affectés par la maladie de Legg-Perthes-Calvé.
Questionnaire 1
- Qui a décrit pour la première fois la maladie de Legg-Perthes-Calvé?
a. Arthur Thornton Legg
b. Jacques Calvé
c. Georg Clemens Perthes
d. Toutes les réponses précédentes - Quelle est la caractéristique principale de la maladie de Legg-Perthes-Calvé?
a. Nécrose avasculaire de la tête fémorale
b. Arthrite précoce
c. Fragmentation osseuse
d. Réduction de l’espace articulaire - À quel âge la maladie de Legg-Perthes-Calvé se manifeste-t-elle généralement chez les enfants?
a. 1-3 ans
b. 4-8 ans
c. 9-12 ans
d. 13-16 ans - Quel est l’objectif principal du traitement de la maladie de Legg-Perthes-Calvé?
a. Soulager la douleur
b. Restaurer la vascularisation de la tête fémorale
c. Minimiser la boiterie
d. Toutes les réponses précédentes - Quels sont les stades de la maladie de Legg-Perthes-Calvé?
a. Stade initial, fragmentation, reconstruction, guérison
b. Stade 1, stade 2, stade 3, stade 4
c. Initilial, fragmentation, reconstruction, guérison
d. Douleur, raideur, inflammation, déformation - Quel est le rôle de l’ostéopathie dans le traitement de la maladie?
a. Renforcer les muscles
b. Améliorer la mobilité
c. Faciliter le processus de guérison
d. Toutes les réponses précédentes - Quel est le signe radiographique caractéristique observé dans les stades avancés de la maladie de Legg-Perthes-Calvé?
a. Nécrose avasculaire
b. Fragmentation osseuse
c. Signe du croissant
d. Réduction de l’espace articulaire - Quels sont les facteurs de risque de la maladie de Legg-Perthes-Calvé?
a. Âge
b. Genre
c. Hérédité
d. Toutes les réponses précédentes - Pourquoi le diagnostic précoce est-il crucial dans la maladie de Legg-Perthes-Calvé?
a. Pour éviter la déformation permanente
b. Pour promouvoir une croissance normale
c. Pour réduire le risque de complications
d. Toutes les réponses précédentes - Quelle est la principale conséquence de la maladie de Legg-Perthes-Calvé sur la tête fémorale?
a. Ostéophytes
b. Nécrose avasculaire
c. Fragmentation osseuse
d. Réduction de l’espace articulaire
Voici les réponses possibles pour chaque question :
- Qui a décrit pour la première fois la maladie de Legg-Perthes-Calvé? Réponse : d. Toutes les réponses précédentes (Arthur Thornton Legg, Jacques Calvé, Georg Clemens Perthes)
- Quelle est la caractéristique principale de la maladie de Legg-Perthes-Calvé? Réponse : a. Nécrose avasculaire de la tête fémorale
- À quel âge la maladie de Legg-Perthes-Calvé se manifeste-t-elle généralement chez les enfants? Réponse : c. 9-12 ans
- Quel est l’objectif principal du traitement de la maladie de Legg-Perthes-Calvé? Réponse : d. Toutes les réponses précédentes (Soulager la douleur, restaurer la vascularisation, minimiser la boiterie)
- Quels sont les stades de la maladie de Legg-Perthes-Calvé? Réponse : c. Initial, fragmentation, reconstruction, guérison
- Quel est le rôle de l’ostéopathie dans le traitement de la maladie? Réponse : d. Toutes les réponses précédentes (Renforcer les muscles, améliorer la mobilité, faciliter le processus de guérison)
- Quel est le signe radiographique caractéristique observé dans les stades avancés de la maladie de Legg-Perthes-Calvé? Réponse : c. Signe du croissant
- Quels sont les facteurs de risque de la maladie de Legg-Perthes-Calvé? Réponse : d. Toutes les réponses précédentes (Âge, genre, hérédité)
- Pourquoi le diagnostic précoce est-il crucial dans la maladie de Legg-Perthes-Calvé? Réponse : d. Toutes les réponses précédentes (Éviter la déformation permanente, promouvoir une croissance normale, réduire le risque de complications)
- Quelle est la principale conséquence de la maladie de Legg-Perthes-Calvé sur la tête fémorale? Réponse : b. Nécrose avasculaire
Questionnaire 2
- Quelle est la synonyme de la maladie de Legg-Perthes-Calvé?
- A) Ostéochondrite déformante juvénile
- B) Coxa plana
- C) Nécrose avasculaire de la tête fémorale (NATF)
- D) Nécrose ischémique
- E) Toutes les réponses ci-dessus
- Qui a contribué à la découverte de la maladie de Legg-Perthes-Calvé en 1910?
- A) Arthur Thornton Legg
- B) Jacques Calvé
- C) Georg Clemens Perthes
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- À quel stade de la maladie de Legg-Perthes-Calvé la tête fémorale est effondrée avec une arthrose grave?
- A) Stade 1
- B) Stade 2
- C) Stade 3
- D) Stade 4
- E) Stade Guérison
- Quels sont les facteurs de risque de la maladie de Legg-Perthes-Calvé?
- A) Âge
- B) Genre
- C) Hérédité
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- Quel est le traitement recommandé pour la maladie de Legg-Perthes-Calvé pendant les premiers stades?
- A) Repos et restriction d’activité
- B) Ostéopathie
- C) Orthèses
- D) Médicaments anti-inflammatoires
- E) Toutes les réponses ci-dessus
- Quelle intervention chirurgicale vise à remodeler l’os pour restaurer la forme normale de la tête fémorale?
- A) Épiphysiolyse
- B) Résection
- C) Arthroplastie de la hanche
- D) Ostéotomie
- E) Toutes les réponses ci-dessus
- Pourquoi le diagnostic précoce de la maladie de Legg-Perthes-Calvé est-il crucial?
- A) Pour prévenir la déformation permanente
- B) Pour soutenir la croissance normale
- C) Pour réduire le risque de complications
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- Quel signe radiographique est observé dans les stades avancés de la maladie, sous forme de condensation osseuse en croissant?
- A) Nécrose avasculaire
- B) Fragmentation osseuse
- C) Signe du croissant
- D) Ostéophyte
- E) Formation de cal osseux
- Quels symptômes sont caractéristiques de la maladie de Legg-Perthes-Calvé chez les enfants?
- A) Douleur à la hanche
- B) Boiterie
- C) Réduction de la mobilité
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- Quel professionnel de la santé devrait être consulté en cas de suspicion de la maladie de Legg-Perthes-Calvé?
- A) Généraliste
- B) Cardiologue
- C) Pédiatre
- D) Dermatologue
- E) Aucune des réponses ci-dessus
- Quelle est la principale caractéristique du Stade 1 de la maladie de Legg-Perthes-Calvé?
- A) Mort osseuse visible à la radiographie
- B) Douleur à la hanche
- C) Fragmentation osseuse
- D) Réduction de l’espace articulaire
- E) Épiphyse sclérosée avec élargissement de l’articulation
- Quels sont les facteurs environnementaux qui peuvent influencer la maladie de Legg-Perthes-Calvé?
- A) Traumatisme
- B) Infections articulaires
- C) Tabagisme passif
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- Quand la maladie de Legg-Perthes-Calvé a-t-elle été décrite pour la première fois?
- A) 1901
- B) 1910
- C) 1925
- D) 1935
- E) 1940
- Quelle est la période de croissance principale chez les enfants où la maladie de Legg-Perthes-Calvé est plus fréquente?
- A) 0-2 ans
- B) 3-5 ans
- C) 6-8 ans
- D) 9-11 ans
- E) 12-14 ans
- Quels sont les signes radiographiques de la maladie de Legg-Perthes-Calvé?
- A) Nécrose avasculaire
- B) Fragmentation osseuse
- C) Réduction de l’espace articulaire
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- Quel est le principal objectif du traitement de la maladie de Legg-Perthes-Calvé?
- A) Restaurer la vascularisation de la tête fémorale
- B) Éviter la boiterie
- C) Prévenir les infections articulaires
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- Quel stade de la maladie est caractérisé par la mort osseuse visible à la radiographie et des signes d’arthrose?
- A) Stade 1
- B) Stade 2
- C) Stade 3
- D) Stade 4
- E) Stade Reconstruction
- Quel mécanisme déclenche la maladie de Legg-Perthes-Calvé?
- A) Processus inflammatoire
- B) Défaut vasculaire
- C) Surutilisation de la hanche
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- Quelle est la principale différence entre la maladie de Legg-Perthes-Calvé et la maladie de Freiberg?
- A) Articulation touchée
- B) Âge de début
- C) Sexe prédominant
- D) Toutes les réponses ci-dessus
- E) Aucune des réponses ci-dessus
- Quelle est la prévalence approximative de la maladie de Legg-Perthes-Calvé dans la population pédiatrique?
- A) 1 sur 1000
- B) 1 sur 500
- C) 1 sur 250
- D) 1 sur 100
- E) 1 sur 50
Réponses
- E) Toutes les réponses ci-dessus
- D) Toutes les réponses ci-dessus
- D) Stade 4
- D) Toutes les réponses ci-dessus
- A) Repos et restriction d’activité
- D) Ostéotomie
- D) Toutes les réponses ci-dessus
- C) Signe du croissant
- D) Toutes les réponses ci-dessus
- C) Pédiatre
- B) Douleur à la hanche
- D) Toutes les réponses ci-dessus
- B) 1910
- C) 6-8 ans
- D) Toutes les réponses ci-dessus
- A) Restaurer la vascularisation de la tête fémorale
- D) Stade 4
- B) Défaut vasculaire
- D) Toutes les réponses ci-dessus
- B) 1 sur 500
Questionnaire 3
- La maladie de Legg-Perthes-Calvé est caractérisée par une interruption de l’apport sanguin à la tête du fémur.
- Les symptômes de la maladie de Legg-Perthes-Calvé peuvent inclure une boiterie, une raideur de la hanche et éventuellement une douleur.
- La maladie de Legg-Perthes-Calvé touche principalement les adultes.
- Le traitement de la maladie vise à restaurer la vascularisation de la tête fémorale et à maintenir une articulation fonctionnelle.
- Les facteurs de risque de la maladie de Legg-Perthes-Calvé incluent l’âge, le genre, des facteurs génétiques, des problèmes vasculaires, le tabagisme passif, et des traumatismes.
- La classification de Waldenström comprend les stades initial, fragmentation, reconstruction, et guérison.
- Les interventions chirurgicales pour la maladie de Legg-Perthes-Calvé peuvent inclure l’ostéotomie, l’épiphysiolyse, la résection, et l’arthroplastie de la hanche.
- Les signes radiographiques de la maladie de Legg-Perthes-Calvé peuvent inclure la nécrose avasculaire, la fragmentation osseuse, et la formation de cal osseux.
- La maladie de Legg-Perthes-Calvé a été décrite indépendamment en 1910 par Arthur Thornton Legg, Jacques Calvé et Georg Clemens Perthes.
- Le diagnostic précoce de la maladie de Legg-Perthes-Calvé est important pour prévenir les déformations permanentes de la tête fémorale.
- Les approches conservatrices du traitement peuvent inclure le repos, l’utilisation d’appareils orthopédiques, et l’ostéopathie.
- La maladie de Legg-Perthes-Calvé peut toucher une ou les deux hanches.
- La maladie de Legg-Perthes-Calvé peut également être appelée Ostéochondrite déformante juvénile.
- La maladie de Legg-Perthes-Calvé survient généralement chez les adultes de plus de 60 ans.
- Les enfants atteints de la maladie de Legg-Perthes-Calvé peuvent ressentir une douleur à la hanche ou à la cuisse, et parfois une sensibilité à la palpation.
- La maladie de Legg-Perthes-Calvé peut être plus fréquente chez les enfants de race blanche par rapport à d’autres groupes ethniques.
- Le traitement de la maladie de Legg-Perthes-Calvé peut inclure des médicaments anti-inflammatoires pour réduire la douleur et l’inflammation.
- L’ostéonécrose résulte de la perte de l’approvisionnement en sang de l’os.
- Les médecins Legg, Calvé et Perthes ont contribué de manière indépendante à la description et à la compréhension de la maladie de Legg-Perthes-Calvé.
- Les interventions chirurgicales peuvent être nécessaires dans les cas graves de la maladie de Legg-Perthes-Calvé, notamment l’ostéotomie et l’arthroplastie de la hanche.
Réponses :
- Vrai
- Vrai
- Faux
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
- Faux
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
- Vrai
Références
- Petek D, Hannouche D, Suva D. Osteonecrosis of the femoral head: pathophysiology and current concepts of treatment. EFORT Open Rev. 2019 Mar;4(3):85-97. [PMC free article] [PubMed]
- Gold M, Munjal A, Varacallo M. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Jul 31, 2021. Anatomy, Bony Pelvis and Lower Limb, Hip Joint. [PubMed]
- Itokazu M, Takahashi K, Matsunaga T, Hayakawa D, Emura S, Isono H, Shoumura S. A study of the arterial supply of the human acetabulum using a corrosion casting method. Clin Anat. 1997;10(2):77-81. [PubMed]
- Narayanan A, Khanchandani P, Borkar RM, Ambati CR, Roy A, Han X, Bhoskar RN, Ragampeta S, Gannon F, Mysorekar V, Karanam B, V SM, Sivaramakrishnan V. Avascular Necrosis of Femoral Head: A Metabolomic, Biophysical, Biochemical, Electron Microscopic and Histopathological Characterization. Sci Rep. 2017 Sep 06;7(1):10721. [PMC free article] [PubMed]
- Baig SA, Baig MN. Osteonecrosis of the Femoral Head: Etiology, Investigations, and Management. Cureus. 2018 Aug 21;10(8):e3171. [PMC free article] [PubMed]
- Xie XH, Wang XL, Yang HL, Zhao DW, Qin L. Steroid-associated osteonecrosis: Epidemiology, pathophysiology, animal model, prevention, and potential treatments (an overview). J Orthop Translat. 2015 Apr;3(2):58-70. [PMC free article] [PubMed]
- Jaffré C, Rochefort GY. Alcohol-induced osteonecrosis–dose and duration effects. Int J Exp Pathol. 2012 Feb;93(1):78-9; author reply 79. [PMC free article] [PubMed]
- Adesina O, Brunson A, Keegan THM, Wun T. Osteonecrosis of the femoral head in sickle cell disease: prevalence, comorbidities, and surgical outcomes in California. Blood Adv. 2017 Jul 11;1(16):1287-1295. [PMC free article] [PubMed]
- Mok MY, Farewell VT, Isenberg DA. Risk factors for avascular necrosis of bone in patients with systemic lupus erythematosus: is there a role for antiphospholipid antibodies? Ann Rheum Dis. 2000 Jun;59(6):462-7. [PMC free article] [PubMed]
- Mills S, Burroughs KE. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Jul 13, 2021. Legg Calve Perthes Disease. [PubMed]
- Rampal V, Clément JL, Solla F. Legg-Calvé-Perthes disease: classifications and prognostic factors. Clin Cases Miner Bone Metab. 2017 Jan-Apr;14(1):74-82. [PMC free article] [PubMed]
- Tripathy SK, Goyal T, Sen RK. Management of femoral head osteonecrosis: Current concepts. Indian J Orthop. 2015 Jan-Feb;49(1):28-45. [PMC free article] [PubMed]
- Moya-Angeler J, Gianakos AL, Villa JC, Ni A, Lane JM. Current concepts on osteonecrosis of the femoral head. World J Orthop. 2015 Sep 18;6(8):590-601. [PMC free article] [PubMed]
- Hofmann S, Kramer J, Plenk H. [Osteonecrosis of the hip in adults]. Orthopade. 2005 Feb;34(2):171-83; quiz 184. [PubMed]
- Ikeuchi K, Hasegawa Y, Seki T, Takegami Y, Amano T, Ishiguro N. Epidemiology of nontraumatic osteonecrosis of the femoral head in Japan. Mod Rheumatol. 2015 Mar;25(2):278-81. [PubMed]
- Vardhan H, Tripathy SK, Sen RK, Aggarwal S, Goyal T. Epidemiological Profile of Femoral Head Osteonecrosis in the North Indian Population. Indian J Orthop. 2018 Mar-Apr;52(2):140-146. [PMC free article] [PubMed]
- Arbab D, König DP. Atraumatic Femoral Head Necrosis in Adults. Dtsch Arztebl Int. 2016 Jan 22;113(3):31-8. [PMC free article] [PubMed]
- Karim R, Goel KD. Avascular necrosis of the hip in a 41-year-old male: a case study. J Can Chiropr Assoc. 2004 Jun;48(2):137-41. [PMC free article] [PubMed]
- Mangla A, Ehsan M, Agarwal N, Maruvada S. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): May 14, 2022. Sickle Cell Anemia. [PubMed]
- Zabinski SJ, Sculco TP, Dicarlo EF, Rivelis M. Osteonecrosis in the rheumatoid femoral head. J Rheumatol. 1998 Sep;25(9):1674-80. [PubMed]
- Mukisi-Mukaza M, Gomez-Brouchet A, Donkerwolcke M, Hinsenkamp M, Burny F. Histopathology of aseptic necrosis of the femoral head in sickle cell disease. Int Orthop. 2011 Aug;35(8):1145-50. [PMC free article] [PubMed]
- Zlotorowicz M, Czubak J, Kozinski P, Boguslawska-Walecka R. Imaging the vascularisation of the femoral head by CT angiography. J Bone Joint Surg Br. 2012 Sep;94(9):1176-9. [PubMed]
- Hsu H, Nallamothu SV. StatPearls [Internet]. StatPearls Publishing; Treasure Island (FL): Apr 30, 2022. Hip Osteonecrosis. [PubMed]