- La bursite trochantérienne est une cause fréquente de douleur sur le côté externe de la hanche.
- La douleur apparaît souvent à la marche, dans les escaliers, en se levant d’une chaise ou en dormant sur le côté atteint.
- Aujourd’hui, plusieurs cas sont regroupés sous le terme plus large de syndrome douloureux du grand trochanter.
- La douleur peut provenir de la bourse séreuse, mais aussi des tendons fessiers voisins, notamment du moyen fessier.
- Les causes fréquentes incluent surcharge mécanique, augmentation trop rapide des activités, faiblesse musculaire et déséquilibres posturaux.
- Le diagnostic repose surtout sur l’examen clinique, la palpation, l’analyse de la marche et certains tests fonctionnels comme Trendelenburg.
- L’imagerie (échographie, IRM, radiographie) peut être utile si la douleur persiste ou si le tableau est atypique.
- Le traitement conservateur combine souvent repos relatif, adaptation des activités, exercices progressifs et renforcement des muscles fessiers.
- L’ostéopathie peut aider à améliorer la mobilité, réduire les tensions et corriger les compensations biomécaniques.
- Une prise en charge précoce permet souvent de réduire la douleur, prévenir les récidives et retrouver une hanche fonctionnelle.
Introduction
La bursite trochantérienne est une cause fréquente de douleur sur le côté de la hanche. Marcher, monter les escaliers ou dormir sur le côté peut devenir difficile. Heureusement, plusieurs solutions existent : exercices ciblés, repos adapté, ostéopathie et correction des facteurs mécaniques.

Qu’est-ce que la bursite trochantérienne ?
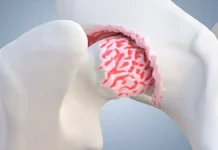
La bursite trochantérienne est une affection douloureuse située sur le côté externe de la hanche. Elle correspond à l’irritation ou à l’inflammation d’une bourse séreuse, petit coussin rempli de liquide dont le rôle est de réduire les frottements entre les tendons, les muscles et l’os au niveau du grand trochanter du fémur.
Lorsque cette zone devient sensible, chaque mouvement répétitif — marcher, monter les escaliers, courir, se lever d’une chaise ou dormir sur le côté — peut devenir inconfortable. La douleur est souvent localisée sur la partie latérale de la hanche, mais elle peut aussi descendre vers la cuisse ou remonter vers la fesse.
Aujourd’hui, plusieurs cas autrefois appelés “bursite trochantérienne” sont regroupés sous le terme plus large de syndrome douloureux du grand trochanter, car la douleur peut aussi provenir des tendons fessiers voisins, notamment du moyen fessier.
Symptômes fréquents de la bursite trochantérienne
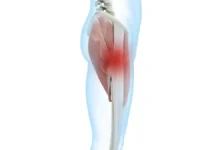
Le symptôme le plus caractéristique de la bursite trochantérienne est une douleur localisée sur le côté externe de la hanche, au niveau du grand trochanter. Cette douleur peut apparaître progressivement, sans blessure précise, ou débuter après un effort inhabituel, une chute ou une augmentation des activités physiques. Au départ, elle est parfois légère et intermittente, mais sans prise en charge adaptée, elle peut devenir plus fréquente et limiter plusieurs gestes du quotidien. Beaucoup de personnes décrivent une sensation de gêne profonde, sensible au toucher, parfois accompagnée de brûlure ou d’élancement dans la région latérale de la hanche.
Un signe très courant est la douleur lors de la marche. Marcher sur de longues distances, accélérer le pas ou marcher sur un terrain en pente peut irriter davantage la zone. Certaines personnes remarquent aussi une douleur en montant ou en descendant les escaliers, car ces mouvements demandent un effort plus important aux muscles stabilisateurs de la hanche. Se lever d’une chaise basse, sortir d’une voiture ou rester debout longtemps peut également devenir inconfortable. Plus la condition progresse, plus les activités simples deviennent exigeantes.
La douleur nocturne est particulièrement fréquente. Dormir sur le côté atteint devient souvent difficile, car la pression directe sur la bourse irrite les tissus sensibles. Même dormir sur l’autre côté peut parfois être douloureux si la jambe atteinte tire sur la région de la hanche. Plusieurs patients rapportent des réveils nocturnes, une difficulté à trouver une position confortable ou un sommeil moins réparateur. Lorsque le repos est perturbé, la récupération générale peut aussi être affectée.
Un autre symptôme classique est la sensibilité à la palpation. Lorsque l’on appuie sur le côté de la hanche, la douleur est souvent facilement reproduite. Cette sensibilité peut être très localisée ou s’étendre légèrement autour de la zone. Chez certaines personnes, porter des vêtements serrés, une ceinture épaisse ou recevoir une pression prolongée sur la hanche peut devenir désagréable.
La douleur peut aussi irradier vers la cuisse externe ou la fesse, ce qui crée parfois de la confusion avec d’autres problèmes comme une sciatique, une douleur lombaire référée ou une tendinopathie fessière. Généralement, la douleur descend sur la face latérale de la cuisse sans aller sous le genou, mais chaque personne peut ressentir les symptômes différemment. Il ne s’agit pas toujours d’une douleur “vive” : certaines personnes parlent plutôt d’une lourdeur, d’une tension ou d’une fatigue locale persistante.
Une raideur de hanche peut accompagner la douleur, surtout après une période d’inactivité. Après être resté assis longtemps, après un trajet en voiture ou au réveil, les premiers pas peuvent être plus sensibles. Cette raideur est souvent liée à une protection musculaire autour de la zone irritée. Le corps tente inconsciemment de limiter les mouvements douloureux, ce qui peut réduire la fluidité de la marche.
Dans certains cas, on observe une faiblesse fonctionnelle. La personne a l’impression que la hanche soutient moins bien le poids du corps, particulièrement en appui sur une seule jambe. Monter sur une marche, rester debout sur un pied ou marcher longtemps devient plus exigeant. Ce phénomène est fréquent lorsque les muscles fessiers sont irrités ou moins efficaces.
Enfin, les symptômes évoluent souvent par poussées. Certains jours sont relativement confortables, puis la douleur revient après une surcharge, un effort inhabituel ou une mauvaise nuit. Reconnaître ce caractère fluctuant est important : il indique souvent que la hanche réagit à la charge globale plutôt qu’à un dommage permanent. Une évaluation adéquate permet de distinguer la bursite trochantérienne des autres causes possibles de douleur de hanche et d’orienter le traitement de façon précise.
Causes de la bursite trochantérienne
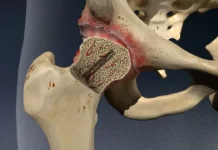
La bursite trochantérienne n’apparaît généralement pas à cause d’un seul facteur, mais plutôt à la suite d’une combinaison de contraintes mécaniques, de surcharge tissulaire et de capacités d’adaptation dépassées au niveau de la hanche. La bourse séreuse située près du grand trochanter agit comme un coussin protecteur entre l’os et les structures voisines, notamment les tendons des muscles fessiers et la bandelette ilio-tibiale. Lorsque les frottements deviennent trop fréquents ou que les pressions locales augmentent de façon répétée, cette bourse peut s’irriter et devenir douloureuse. L’une des causes les plus fréquentes est la surutilisation. Une augmentation trop rapide de la marche, de la course, des montées d’escaliers, de la randonnée ou d’un nouveau programme d’exercice peut créer un stress excessif sur les tissus latéraux de la hanche. Ce phénomène est courant chez les personnes qui reprennent l’activité physique après une période d’arrêt ou qui modifient brusquement leur volume d’entraînement. Les mouvements répétitifs jouent aussi un rôle important : monter et descendre fréquemment des marches, courir sur terrain incliné, travailler longtemps debout ou effectuer des transferts répétés peuvent entretenir l’irritation.
Une autre grande catégorie de causes concerne les déséquilibres musculaires. Lorsque les muscles stabilisateurs de la hanche, comme le moyen fessier ou le petit fessier, sont faibles ou mal coordonnés, la mécanique du bassin change. La hanche devient alors moins stable à l’appui unipodal, ce qui augmente les tensions sur les tendons et la bourse. À l’inverse, une raideur excessive de certains groupes musculaires, comme les fléchisseurs de hanche, les adducteurs ou la bandelette ilio-tibiale, peut modifier les lignes de traction et accroître la compression sur la région trochantérienne. La posture et les habitudes quotidiennes peuvent également contribuer au problème. Croiser toujours les jambes assis, se tenir avec le poids constamment sur une seule jambe, dormir sur le côté douloureux ou rester longtemps dans des positions asymétriques peut maintenir une surcharge locale. Chez certaines personnes, la douleur s’installe progressivement sans événement déclencheur évident, simplement à force de microcontraintes répétées au fil des mois. Les traumatismes directs représentent une autre cause classique. Une chute sur le côté de la hanche, un choc contre une surface dure ou un impact sportif peuvent enflammer la bourse de manière plus soudaine. Même lorsque la douleur initiale semblait légère, une irritation persistante peut s’installer secondairement si la zone reste sensible et continue d’être sollicitée.
Les facteurs anatomiques peuvent aussi favoriser cette condition. Une différence de longueur des membres inférieurs, un genu valgum, certaines variations de forme du bassin, un contrôle moteur altéré ou une biomécanique de marche inefficace peuvent modifier la distribution des charges sur la hanche. Cela ne signifie pas qu’une structure anatomique “cause” automatiquement la bursite, mais plutôt qu’elle peut augmenter la vulnérabilité du système lorsqu’elle s’ajoute à d’autres facteurs. L’âge joue parfois un rôle, car les tissus tendineux et les capacités de récupération changent avec le temps. Chez les adultes d’âge moyen et plus, la douleur trochantérienne est fréquente, surtout lorsqu’elle est associée à une tendinopathie des muscles fessiers. Certaines conditions médicales peuvent également participer au tableau clinique, comme l’arthrose de hanche, les douleurs lombaires référées, les maladies inflammatoires ou les troubles métaboliques influençant la qualité des tissus. Enfin, il est essentiel de comprendre que la bursite trochantérienne n’est pas seulement un problème local de “petite poche enflammée”. C’est souvent le signal qu’un ensemble de facteurs — charge, mouvement, force, récupération, posture et habitudes de vie — n’est plus bien toléré par la hanche. Identifier ces éléments permet de traiter la cause réelle et non seulement la douleur.
Diagnostic de la bursite trochantérienne
Le diagnostic de la bursite trochantérienne repose avant tout sur une évaluation clinique rigoureuse, car aucune douleur latérale de hanche ne devrait être attribuée automatiquement à une bursite sans examen approprié. Aujourd’hui, plusieurs cas autrefois nommés “bursite trochantérienne” correspondent en réalité à un ensemble plus large appelé syndrome douloureux du grand trochanter, qui peut inclure une irritation de la bourse, une tendinopathie des muscles fessiers, une surcharge mécanique locale ou parfois plusieurs éléments en même temps. L’objectif du diagnostic est donc d’identifier la structure impliquée, les facteurs aggravants et les causes associées.
La première étape est l’anamnèse, c’est-à-dire l’histoire complète des symptômes. Le professionnel cherche à comprendre où se situe la douleur, depuis quand elle est présente, comment elle a commencé et ce qui l’aggrave ou la soulage. Une douleur sur le côté externe de la hanche, augmentée par la marche prolongée, les escaliers, l’appui sur le côté ou la position couchée, oriente fortement vers la région trochantérienne. On explore aussi les habitudes de vie, le niveau d’activité physique, les sports pratiqués, les changements récents d’entraînement, les antécédents de chute, les douleurs lombaires ou les maladies inflammatoires.
Vient ensuite l’examen physique. L’un des signes les plus fréquents est la douleur provoquée à la palpation du grand trochanter. Le praticien peut également observer la posture, la démarche et la façon dont le bassin se stabilise pendant l’appui sur une jambe. Une faiblesse des muscles abducteurs de hanche, en particulier du moyen fessier, est fréquente. Des tests fonctionnels comme le test de Trendelenburg, la mise en charge unipodale, la montée de marche ou certains mouvements résistés peuvent reproduire les symptômes et aider à orienter le diagnostic.
L’évaluation doit aussi vérifier la mobilité de la hanche et des régions voisines. Une raideur articulaire, une limitation de rotation, une douleur provoquée par certains mouvements ou une compensation lombaire peuvent modifier la mécanique de la hanche et entretenir le problème. Le bassin, la colonne lombaire, le genou et le pied méritent souvent d’être examinés, car la douleur de hanche s’inscrit parfois dans une chaîne fonctionnelle plus large.
Les examens d’imagerie ne sont pas toujours nécessaires d’emblée, mais ils peuvent être utiles si la douleur persiste, si le tableau clinique est atypique ou si l’on souhaite exclure d’autres pathologies. L’échographie peut montrer une inflammation de la bourse ou des anomalies tendineuses. L’IRM est particulièrement utile pour visualiser les tendons fessiers, l’œdème local, certaines lésions musculaires ou d’autres causes profondes de douleur. Les radiographies servent surtout à rechercher de l’arthrose, des calcifications, une fracture ou une autre atteinte osseuse.
Enfin, un bon diagnostic ne se limite pas à poser un nom. Il cherche aussi à comprendre pourquoi la zone est devenue douloureuse : surcharge récente, faiblesse musculaire, mauvaise tolérance à la charge, habitudes posturales, déficit de récupération ou facteurs biomécaniques. Cette compréhension permet d’orienter un traitement plus durable, basé non seulement sur le soulagement de la douleur, mais aussi sur la correction des causes sous-jacentes.
Test de Trendelenburg
Le test de Trendelenburg est un examen clinique fréquemment utilisé pour évaluer la stabilité du bassin et la force des muscles abducteurs de la hanche, en particulier le moyen fessier. Il peut être pertinent dans les cas de bursite trochantérienne ou de syndrome douloureux du grand trochanter, car ces structures sont souvent liées à un déficit de contrôle latéral de la hanche.
Comment se réalise le test ?
- Position de départ
Le patient se tient debout, pieds nus ou chaussures retirées, face à l’examinateur. - Mise en appui sur une jambe
Le patient soulève une jambe du sol en pliant légèrement le genou, tout en restant stable sur l’autre jambe. - Observation du bassin
Le praticien observe la position du bassin pendant l’appui unipodal.
Résultat normal
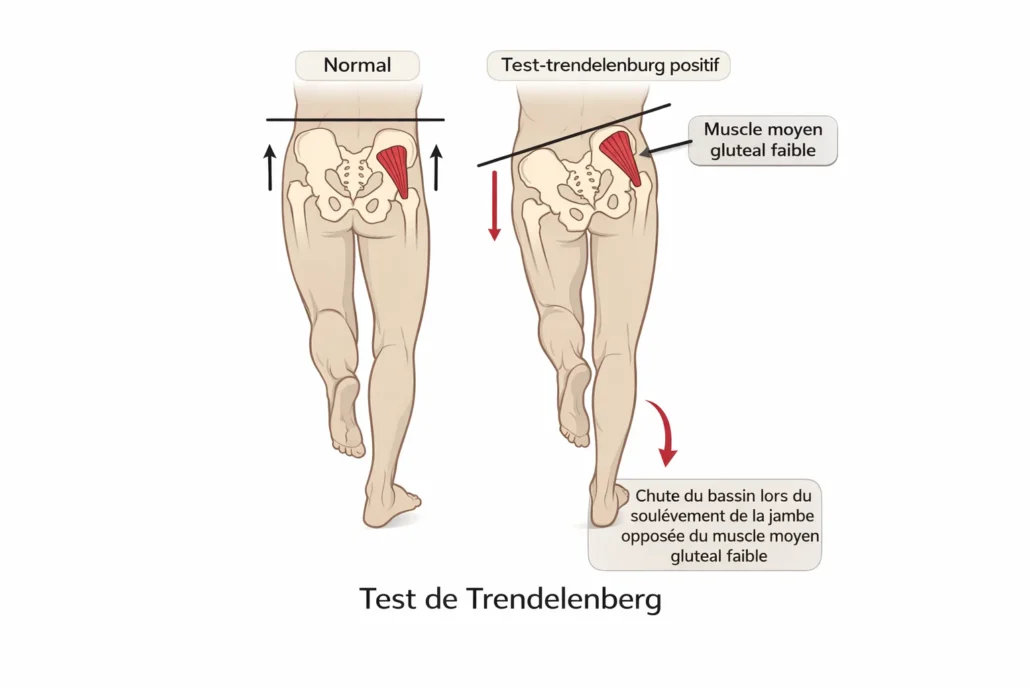
| Situation | Observation du bassin | Interprétation clinique | Structure souvent impliquée |
|---|---|---|---|
| Test normal | Le bassin reste horizontal ou légèrement relevé du côté de la jambe levée | Bonne stabilité pelvienne et contrôle de l’appui unipodal | Moyen fessier fonctionnel |
| Trendelenburg positif | Le bassin s’abaisse du côté de la jambe levée | Déficit de stabilisation latérale de la hanche | Faiblesse du moyen fessier du côté en appui |
| Douleur sans chute marquée | Bassin relativement stable mais douleur reproduite | Irritation locale malgré compensation suffisante | Tendons fessiers / région trochantérienne |
| Compensation du tronc | Inclinaison du tronc vers la jambe d’appui | Stratégie pour réduire la demande musculaire | Abducteurs fatigués ou douloureux |
| Fatigue à répétition | Instabilité augmentant après plusieurs essais | Endurance insuffisante des stabilisateurs | Moyen fessier / contrôle neuromusculaire |
Limites du test
Le test de Trendelenburg ne confirme pas à lui seul une bursite trochantérienne. Il doit être interprété avec l’histoire clinique, la palpation, l’analyse du mouvement et, si nécessaire, l’imagerie médicale.
Diagnostic différentiel de la bursite trochantérienne
La douleur sur le côté externe de la hanche n’est pas toujours causée par une bursite trochantérienne. Plusieurs conditions peuvent produire des symptômes semblables. Le diagnostic différentiel est donc essentiel afin d’éviter un traitement mal ciblé et d’orienter correctement la prise en charge.

1. Tendinopathie du moyen fessier ou du petit fessier
C’est l’une des causes les plus fréquentes de douleur latérale de hanche. Aujourd’hui, plusieurs cas anciennement appelés bursite sont en réalité liés aux tendons fessiers. La douleur augmente souvent à la marche, en montée d’escaliers ou en appui sur une jambe.
2. Arthrose de la hanche
L’arthrose provoque généralement une douleur plus profonde, souvent dans l’aine, avec raideur matinale et limitation progressive de la mobilité. Elle peut toutefois irradier vers le côté de la hanche.
3. Syndrome du piriforme
Cette condition peut donner une douleur fessière irradiant vers la hanche ou la jambe, parfois accompagnée de sensations nerveuses. La douleur est souvent plus postérieure que dans la bursite.
4. Pathologie lombaire référée
Une irritation lombaire, une facette articulaire sensible, une hernie discale ou une radiculopathie peuvent projeter une douleur vers la hanche latérale. L’examen du rachis lombaire est donc important.
5. Syndrome de la bandelette ilio-tibiale
La tension de la bandelette ilio-tibiale peut irriter la région latérale de hanche ou du genou, surtout chez les coureurs et les marcheurs.
6. Fracture de stress ou fracture osseuse
Chez les sportifs ou les personnes ostéoporotiques, une fracture de stress du col fémoral ou du bassin peut parfois imiter une douleur trochantérienne. La douleur est souvent plus intense à la mise en charge.
7. Inflammation ou infection
Rare, mais importante à exclure si présence de rougeur, chaleur importante, fièvre ou douleur sévère constante.
8. Douleur myofasciale
Des points gâchettes dans les muscles fessiers, tenseur du fascia lata ou quadratus lumborum peuvent référer une douleur vers la hanche.
Traitement ostéopathique de la bursite trochantérienne
Le traitement ostéopathique de la bursite trochantérienne vise d’abord à réduire les contraintes mécaniques qui entretiennent la douleur sur le côté de la hanche. L’objectif n’est pas simplement de “traiter une bourse enflammée”, mais de comprendre pourquoi cette région est surchargée et pourquoi les tissus ne récupèrent plus correctement. Chez plusieurs personnes, la douleur trochantérienne est liée à une combinaison de tensions musculaires, de perte de mobilité, de compensation posturale, de faiblesse des stabilisateurs de hanche et d’une mauvaise répartition des charges pendant la marche ou les activités quotidiennes. L’approche ostéopathique cherche donc à restaurer un fonctionnement plus harmonieux de l’ensemble du bassin et des chaînes corporelles associées.
La première étape consiste en une évaluation globale. L’ostéopathe observe la posture, la démarche, la mobilité du bassin, de la hanche, de la colonne lombaire et parfois même du genou ou du pied. Une restriction de mobilité dans une zone voisine peut obliger la hanche à compenser davantage. Par exemple, une raideur lombaire, un bassin peu mobile ou un appui asymétrique au sol peut augmenter les tensions sur les tendons fessiers et la région trochantérienne. Cette vision d’ensemble permet de cibler non seulement la zone douloureuse, mais aussi les causes mécaniques qui la surchargent.
Le travail manuel peut inclure des techniques de relâchement myofascial autour des muscles fessiers, du tenseur du fascia lata, de la bandelette ilio-tibiale, des rotateurs externes et des muscles lombaires. Lorsque ces tissus deviennent trop tendus ou peu adaptables, ils modifient la traction exercée sur la hanche. En diminuant les tensions excessives et en améliorant la qualité des tissus, on peut réduire la compression locale et améliorer le confort au mouvement.
Des mobilisations articulaires douces de la hanche, du sacrum, du bassin et de la colonne lombaire sont souvent utiles. Une articulation qui bouge moins bien oblige parfois d’autres structures à travailler davantage. Restaurer une meilleure mobilité globale peut aider la hanche à mieux absorber les charges quotidiennes. Les techniques sont généralement adaptées à la tolérance de la personne, particulièrement si la douleur est vive ou présente depuis longtemps.
L’ostéopathe peut aussi utiliser des approches de normalisation neuromusculaire. Cela signifie aider certains muscles à mieux se recruter et d’autres à moins se surprotéger. Chez plusieurs patients, les muscles abducteurs de hanche comme le moyen fessier sont insuffisamment efficaces, tandis que d’autres groupes musculaires compensent de façon excessive. Le traitement manuel, combiné à des exercices ciblés, vise alors à restaurer un meilleur équilibre fonctionnel.
Une partie essentielle du traitement est l’éducation du patient. Dormir toujours sur le côté douloureux, croiser les jambes fréquemment, augmenter trop vite l’activité physique ou ignorer les signes de surcharge peut ralentir la guérison. L’ostéopathe peut recommander des ajustements simples : modifier certaines positions, espacer les activités irritantes, utiliser un coussin entre les genoux au sommeil, varier les appuis ou reprendre l’exercice de manière progressive.
Le traitement ostéopathique inclut souvent des exercices personnalisés. Ceux-ci peuvent viser le renforcement du moyen fessier, la stabilité pelvienne, le contrôle du bassin à la marche, la mobilité de hanche ou la gestion graduelle de la charge. Sans ce volet actif, le soulagement manuel seul risque d’être temporaire. Le corps doit redevenir capable de tolérer les contraintes de la vie quotidienne.
Il est important de préciser que l’ostéopathie ne remplace pas une évaluation médicale lorsque des signes inhabituels sont présents : douleur intense nocturne inexpliquée, fièvre, perte de poids, incapacité marquée à marcher ou suspicion de fracture. En revanche, dans les cas mécaniques courants, elle peut constituer une approche complémentaire pertinente pour diminuer la douleur, améliorer la mobilité et prévenir les récidives. Le meilleur résultat survient souvent lorsque le traitement manuel, l’exercice, l’éducation et la progression des charges sont combinés intelligemment.
Exercices recommandés pour la bursite trochantérienne
Les exercices occupent une place centrale dans la récupération de la bursite trochantérienne. Dans de nombreux cas, la douleur latérale de hanche n’est pas seulement liée à une inflammation locale, mais aussi à une mauvaise tolérance à la charge, à une faiblesse des muscles stabilisateurs du bassin et à des mouvements répétitifs mal absorbés par les tissus. L’objectif n’est donc pas de forcer la hanche, mais de lui redonner progressivement sa capacité de supporter les activités quotidiennes sans irritation excessive. Les exercices doivent rester modérés : une légère gêne est parfois acceptable, mais une augmentation nette de la douleur pendant ou après la séance indique qu’il faut ajuster l’intensité.
Un excellent point de départ est le renforcement du moyen fessier, muscle essentiel à la stabilité du bassin. L’exercice du clam shell est souvent recommandé. Allongez-vous sur le côté non douloureux, genoux pliés, pieds ensemble. Gardez le bassin stable et ouvrez doucement le genou du dessus sans rouler vers l’arrière. Revenez lentement. Commencez par 2 séries de 10 répétitions. Cet exercice aide à améliorer le contrôle latéral de la hanche.
Les ponts fessiers sont également utiles. Allongé sur le dos, genoux pliés et pieds au sol, contractez les fessiers puis soulevez le bassin jusqu’à former une ligne épaules-hanches-genoux. Maintenez quelques secondes, puis redescendez lentement. Répétez 10 à 12 fois. Cet exercice renforce la chaîne postérieure et améliore la participation des muscles fessiers dans les mouvements quotidiens.
L’abduction de hanche en décubitus latéral peut être introduite progressivement. Allongez-vous sur le côté non douloureux, jambe du dessus tendue. Soulevez-la de quelques centimètres sans tourner le pied vers le plafond. Redescendez lentement. Le mouvement doit être contrôlé et sans compensation du tronc. Cet exercice cible directement les abducteurs.
Les exercices de stabilité en appui unipodal sont très intéressants lorsque la douleur diminue. Debout près d’un support, tenez-vous sur une jambe pendant 20 à 30 secondes en gardant le bassin stable. Si cela devient facile, ajoutez de petits mouvements des bras ou fermez légèrement les yeux. Cette progression améliore la coordination entre hanche, bassin et tronc.
Les étirements doux peuvent compléter le programme, surtout en présence de raideur. L’étirement des fléchisseurs de hanche se réalise en position fente, un genou au sol, bassin légèrement avancé sans cambrer le dos. Maintenez 20 à 30 secondes. L’étirement du piriforme ou de la région fessière peut aussi être utile : allongé sur le dos, croisez une cheville sur le genou opposé puis rapprochez doucement la jambe vers vous.
Chez certaines personnes, la reprise graduelle de la marche fait partie du traitement. Mieux vaut marcher un peu plus souvent et moins longtemps que faire une seule longue marche douloureuse. La charge totale hebdomadaire peut ensuite augmenter progressivement selon la tolérance.
Quelques principes sont essentiels : éviter les exercices explosifs en phase douloureuse, ne pas multiplier les répétitions au détriment de la qualité, respecter les jours de récupération et progresser lentement. Si un exercice déclenche une douleur persistante pendant plusieurs heures ou aggrave la nuit suivante, il doit être modifié.
Enfin, le meilleur programme reste celui qui est individualisé. Certaines personnes auront surtout besoin de force, d’autres de contrôle moteur, de mobilité ou d’une meilleure gestion de charge. Bien choisis et progressifs, les exercices permettent souvent une amélioration
durable et réduisent le risque de récidive.

Quand consulter un ostéopathe pour une bursite trochantérienne ?
Dans plusieurs cas, une douleur sur le côté de la hanche peut s’améliorer avec du repos relatif, quelques ajustements d’activités et des exercices progressifs. Cependant, lorsque l’inconfort persiste ou revient régulièrement, une consultation en ostéopathie peut être pertinente afin d’évaluer les facteurs mécaniques qui entretiennent la surcharge de la région trochantérienne.
Il est conseillé de consulter un ostéopathe lorsque la douleur dure depuis plusieurs semaines ou réapparaît dès la reprise de la marche, des escaliers ou du sport. Ce type de situation suggère souvent que la hanche compense encore certains déséquilibres : mobilité réduite, faiblesse musculaire, tensions myofasciales ou mauvaise répartition des charges.
Une consultation peut aussi être utile si la douleur perturbe le sommeil, notamment lorsqu’il devient difficile de dormir sur le côté atteint. L’ostéopathe peut alors analyser les contraintes posturales, la mobilité du bassin et les habitudes qui entretiennent l’irritation.
Si la gêne commence à limiter les activités quotidiennes — marcher longtemps, se lever d’une chaise, monter les escaliers, rester debout ou pratiquer une activité physique — une prise en charge précoce peut aider à retrouver une meilleure fonction avant que les compensations ne s’installent davantage.
L’ostéopathie est également intéressante lorsque les épisodes deviennent récurrents. Une douleur qui revient régulièrement indique souvent que la cause profonde n’a pas été entièrement corrigée. Le travail ne vise alors pas seulement à calmer les symptômes, mais à comprendre pourquoi la hanche reste vulnérable.
Durant la consultation, l’ostéopathe peut évaluer la mobilité de la hanche, du bassin, de la colonne lombaire, ainsi que le rôle du genou, du pied et de la posture globale. Le traitement peut inclure des techniques manuelles adaptées, des conseils ergonomiques, des exercices ciblés et une stratégie progressive de retour aux activités.
Il reste toutefois important de consulter un médecin si la douleur est très intense, survient après un traumatisme important, s’accompagne de fièvre, d’un gonflement marqué, d’une incapacité à prendre appui sur la jambe ou d’une aggravation rapide. Ces signes nécessitent une évaluation médicale.
Prévention de la bursite trochantérienne
La prévention de la bursite trochantérienne repose surtout sur une meilleure gestion des contraintes imposées à la hanche. Dans la majorité des cas, cette douleur ne survient pas par hasard : elle apparaît lorsque les tissus latéraux de la hanche reçoivent plus de charge qu’ils ne peuvent en tolérer pendant un certain temps. Prévenir signifie donc améliorer la capacité de la hanche à absorber les efforts tout en réduisant les facteurs irritants du quotidien.
L’un des principes les plus importants est la progression graduelle des activités physiques. Une augmentation trop rapide de la marche, de la course, des escaliers, de la randonnée ou de l’entraînement musculaire peut surcharger les tendons fessiers et la région trochantérienne. Il est préférable d’augmenter durée, fréquence ou intensité de manière progressive, en laissant au corps le temps de s’adapter.
Le renforcement musculaire ciblé joue un rôle majeur. Des muscles fessiers efficaces, particulièrement le moyen fessier, aident à stabiliser le bassin lors de la marche et diminuent les contraintes excessives sur le côté de la hanche. Intégrer régulièrement des exercices de stabilité, de contrôle moteur et de force peut réduire le risque de récidive.
La variété des mouvements est également bénéfique. Rester longtemps debout sur une seule jambe, croiser fréquemment les jambes en position assise ou répéter les mêmes gestes sans pause peut créer une surcharge locale. Alterner les positions, changer d’appui et faire des pauses régulières limite l’accumulation des contraintes.
Le choix des chaussures et la qualité de la mécanique globale comptent aussi. Des chaussures usées, instables ou mal adaptées peuvent influencer la façon dont les forces remontent vers la hanche. Chez certaines personnes, travailler la mobilité du pied, du genou ou du bassin améliore la répartition des charges.
Le sommeil mérite aussi de l’attention. Dormir toujours sur le côté douloureux ou sans soutien entre les genoux peut augmenter la compression latérale de hanche. Un coussin entre les jambes peut parfois réduire la tension sur la région.
Il est également utile de respecter les signaux du corps. Une gêne légère après un effort n’est pas toujours inquiétante, mais une douleur qui augmente de semaine en semaine, persiste la nuit ou modifie la marche mérite d’être ajustée rapidement. Intervenir tôt évite souvent qu’un simple surmenage devienne un problème chronique.
Enfin, une évaluation ostéopathique préventive peut être pertinente chez les personnes sujettes aux récidives. Identifier les restrictions de mobilité, les déséquilibres de charge ou les stratégies compensatoires permet parfois de corriger le terrain avant que la douleur ne réapparaisse.
Conclusion
La bursite trochantérienne est une cause fréquente de douleur sur le côté de la hanche, mais elle ne se résume pas à une simple inflammation locale. Elle reflète souvent un déséquilibre plus large entre contraintes mécaniques, capacité d’adaptation des tissus, force musculaire et habitudes de mouvement. C’est pourquoi un traitement durable ne cherche pas seulement à calmer la douleur, mais aussi à corriger ce qui surcharge la région trochantérienne au quotidien.
La bonne nouvelle est que la majorité des personnes s’améliorent avec une approche conservatrice bien menée : adaptation des activités, exercices progressifs, amélioration de la mobilité, renforcement ciblé et accompagnement thérapeutique lorsque nécessaire. Plus la prise en charge est précoce, plus il est possible d’éviter la chronicisation et la compensation vers d’autres régions comme le bas du dos, le genou ou l’autre hanche.
Chaque hanche raconte une histoire différente. Chez certains, le problème vient surtout d’une surcharge sportive. Chez d’autres, d’une faiblesse du moyen fessier, d’une posture prolongée, d’un changement de marche ou d’une récupération insuffisante. Comprendre cette histoire permet d’aller au-delà du symptôme et de construire une solution adaptée à la personne.
Retrouver une hanche confortable demande parfois du temps, mais la progression est souvent possible par étapes. Réduire la douleur, mieux bouger, reprendre confiance dans l’appui et retrouver ses activités sont des objectifs réalistes lorsque le traitement est cohérent et progressif. La hanche n’a pas seulement besoin de repos : elle a besoin d’un environnement favorable pour redevenir forte, mobile et tolérante à la charge.
Références
- Mellor R, Bennell K, Grimaldi A, Nicolson P, Kasza J, Hodges P, et al. Education plus exercise versus corticosteroid injection use versus a wait and see approach on global outcome and pain from gluteal tendinopathy: randomised clinical trial. BMJ. 2018;361:k1662.
- Reid D. The management of greater trochanteric pain syndrome: a systematic literature review. J Orthop. 2016;13(1):15-28.
- Speers CJB, Bhogal GS. Greater trochanteric pain syndrome: a review of diagnosis and management in general practice. Br J Gen Pract. 2017;67(663):479-480.
- Pianka MA, Serino J, Wyles CC, Shultz BN, Trousdale RT, Sierra RJ. Greater trochanteric pain syndrome: evaluation and management of a wide spectrum of pathology. J Am Acad Orthop Surg. 2021;29(17):e840-e853.
- Grimaldi A, Fearon A. Gluteal tendinopathy: integrating pathomechanics and clinical features in its management. J Orthop Sports Phys Ther. 2015;45(11):910-922.
- Segal NA, Felson DT, Torner JC, Zhu Y, Curtis JR, Niu J, et al. Greater trochanteric pain syndrome: epidemiology and associated factors. Arch Phys Med Rehabil. 2007;88(8):988-992.
- Fearon AM, Cook JL, Scarvell JM, Neeman T, Cormick W, Smith PN. Greater trochanteric pain syndrome negatively affects work, physical activity and quality of life: a case control study. J Arthroplasty. 2014;29(2):383-386.
- Bird PA, Oakley SP, Shnier R, Kirkham BW. Prospective evaluation of magnetic resonance imaging and physical examination findings in patients with greater trochanteric pain syndrome. Arthritis Rheum. 2001;44(9):2138-2145.
- Clifford C, Challoumas D, Paul L, Syme G, Millar NL. Isometric versus isotonic exercise for greater trochanteric pain syndrome: a randomised pilot study. BMJ Open Sport Exerc Med. 2019;5:e000558.
- Disantis AE, Stout C, McDonough C, Bridges C, Malloy P. Classification based treatment of greater trochanteric pain syndrome with integration of the movement system. Int J Sports Phys Ther. 2022;17(1):148-162.