Introduction – Quand quelques centimètres racontent une fracture
Elle pensait simplement avoir « mal au dos ».
Une femme de 67 ans, active, autonome, sans traumatisme majeur.
Un matin, en se penchant légèrement pour attacher ses chaussures, une douleur aiguë traverse son dos comme un éclair. Rien de spectaculaire. Pas de chute. Pas d’accident.
Mais quelque chose a changé.
Au fil des mois précédents, elle avait remarqué que ses pantalons semblaient un peu trop longs. Son entourage lui disait qu’elle se tenait plus voûtée. Trois centimètres de moins en deux ans. Elle mettait cela sur le compte de l’âge.
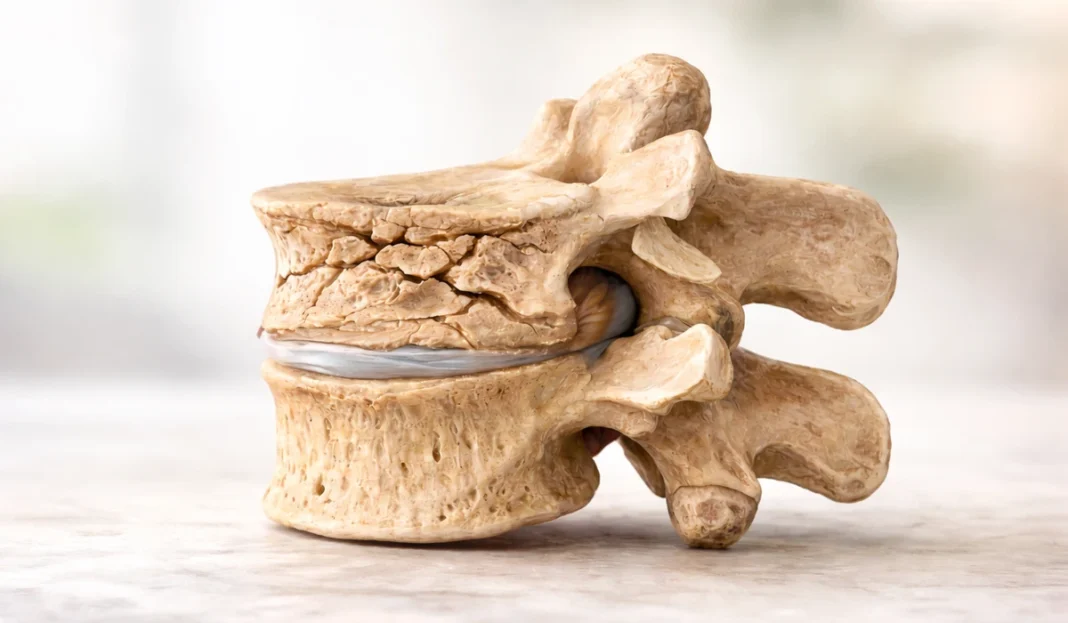
Pourtant, derrière cette perte silencieuse de taille se cachait une réalité plus profonde : un tassement vertébral.
Le tassement vertébral ne survient pas toujours dans le fracas d’un traumatisme violent. Il peut apparaître dans la banalité d’un geste quotidien — tousser, se tourner, soulever un sac d’épicerie. Lorsque la structure osseuse s’est fragilisée, notamment sous l’effet de l’ostéoporose, la vertèbre peut s’affaisser sous une contrainte pourtant ordinaire.
Et ce n’est pas seulement une fracture.
C’est une modification de l’architecture vivante de la colonne.
Un changement dans la répartition des charges.
Une altération des courbures.
Un nouvel équilibre que le corps doit absorber.
Comprendre le tassement vertébral, c’est comprendre comment une structure peut céder sous la pression — et comment l’ensemble du corps doit ensuite s’adapter à cette nouvelle réalité biomécanique.
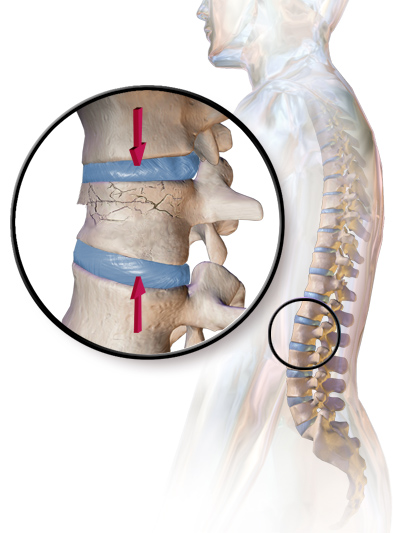
Quand la charnière D12–L1 cède : comprendre le point de bascule biomécanique
Dans le cas de cette patiente, l’imagerie révéla un tassement au niveau de D12 — la dernière vertèbre thoracique, juste au-dessus de L1.
Ce n’est pas un hasard.
La jonction D12–L1 constitue une zone de transition majeure dans la colonne vertébrale.
Au-dessus : le segment thoracique, relativement rigide, stabilisé par la cage thoracique.
En dessous : le segment lombaire, plus mobile, conçu pour absorber et redistribuer les charges.
Cette charnière dorso-lombaire est un point de bascule mécanique.
Chaque mouvement de flexion, chaque charge axiale, chaque variation de pression abdominale converge vers cette zone. Elle agit comme une interface entre deux logiques biomécaniques :
- la stabilité thoracique
- la mobilité lombaire
Lorsque la densité osseuse diminue, la contrainte compressive ne se répartit plus harmonieusement dans le réseau trabéculaire du corps vertébral. Le plateau supérieur de D12 devient alors vulnérable à l’effondrement sous charge axiale.
Mais le tassement ne modifie pas seulement la hauteur de la vertèbre.
Il transforme la géométrie globale :
- augmentation locale de la cyphose
- déplacement antérieur du centre de gravité
- augmentation du bras de levier en flexion
- surcharge compensatoire sur L1 et les segments sous-jacents
Le corps entre alors dans un nouveau schéma adaptatif.
Les muscles paravertébraux se contractent pour stabiliser.
Le diaphragme modifie sa dynamique.
Les pressions thoraco-abdominales se redistribuent différemment.
La chaîne postérieure s’hyper-sollicite.
Ce qui n’était au départ qu’un affaissement millimétrique devient un événement biomécanique global.
À la charnière D12–L1, une fracture ne reste jamais isolée.
Elle redéfinit l’équilibre entier du tronc.
Symptômes typiques : comment reconnaître un tassement vertébral ?
Un tassement vertébral (fracture par compression) peut passer inaperçu au début, ou au contraire apparaître brutalement “sans raison”. Chez une personne dont l’os est fragilisé (souvent par l’ostéoporose), un geste banal peut suffire à déclencher l’événement. Voici les signes les plus fréquents, présentés simplement.
- Douleur “coup de poignard” ou “décharge” dans le dos, parfois en se penchant, en toussant, en se tournant, en soulevant un sac.
- Elle peut être très localisée (souvent au milieu du dos ou à la charnière dorso-lombaire).
Douleur aiguë soudaine (souvent après un geste banal)
Douleur mécanique : debout = pire, couché = mieux
- Aggravation en position debout, à la marche, en station assise prolongée.
- Amélioration en position allongée (décubitus), car la charge axiale diminue.
Perte de taille progressive (parfois en quelques mois)
- Pantalons “plus longs”, impression de “rapetisser”.
- Une perte de quelques centimètres sur 1–2 ans doit faire penser à des tassements multiples, parfois silencieux.
Dos qui se voûte : cyphose progressive
- Apparition ou aggravation d’une posture voûtée.
- Tête plus projetée vers l’avant, épaules arrondies, fatigue posturale plus rapide.
Raideur et spasmes musculaires autour de la zone
- Les muscles paravertébraux se contractent pour “tenir” la zone fragilisée.
- Sensation de blocage, dos “en armure”, difficulté à respirer bas.
Signaux qui doivent faire consulter rapidement
- Sans dramatiser, certains contextes justifient une évaluation médicale plus rapide :
- douleur intense persistante malgré le repos,
- antécédents d’ostéoporose, corticothérapie, fracture antérieure,
- chute récente, même “petite”,
- douleur nocturne inhabituelle ou perte de poids inexpliquée.
Idée clé : si le dos change (douleur + posture + taille), ce n’est pas “juste un mal de dos”. Mieux vaut vérifier tôt : plus on identifie vite, plus on réduit le risque de cascade.
Diagnostic : comment confirmer un tassement vertébral ?
Reconnaître un tassement vertébral cliniquement est une première étape.
Le confirmer objectivement est essentiel.
Car un simple “mal de dos” mécanique et une fracture par compression ne se prennent pas en charge de la même manière.
Le diagnostic repose sur trois piliers :
l’examen clinique, l’imagerie et l’évaluation du terrain osseux.
1️⃣ L’examen clinique
LoL’examen clinique constitue la première étape lors de la consultation. Il ne confirme pas à lui seul un tassement vertébral, mais il permet d’orienter fortement le raisonnement diagnostique.
Plusieurs éléments sont évocateurs.
La douleur est souvent localisée et précise, pointée du doigt par le patient sur un segment vertébral spécifique. Contrairement aux lombalgies diffuses, le patient peut parfois désigner un niveau très net.
La percussion douce de l’épineuse peut reproduire ou accentuer la douleur. Cette sensibilité osseuse directe est un signe important, surtout lorsqu’elle est bien circonscrite.
On observe également une limitation douloureuse en extension ou lors de la station debout prolongée. La charge axiale augmente alors la pression sur le corps vertébral fragilisé. À l’inverse, la douleur s’améliore souvent en position allongée, lorsque la contrainte compressive diminue.
Au-delà de la douleur, certains signes morphologiques peuvent apparaître :
- perte de taille mesurable, parfois de plusieurs centimètres sur quelques années
- accentuation progressive de la cyphose thoracique
- posture antériorisée récente, avec tête et épaules projetées vers l’avant
Chez une personne de plus de 60 ans, surtout en présence d’ostéoporose connue ou suspectée, l’association de ces signes doit faire évoquer une fracture par compression vertébrale.
Cependant, l’examen clinique seul ne suffit pas. Il oriente, mais ne permet ni de confirmer la fracture, ni d’en déterminer l’ancienneté, ni d’en évaluer précisément la stabilité. L’imagerie reste indispensable pour établir le diagnostic avec certitude.
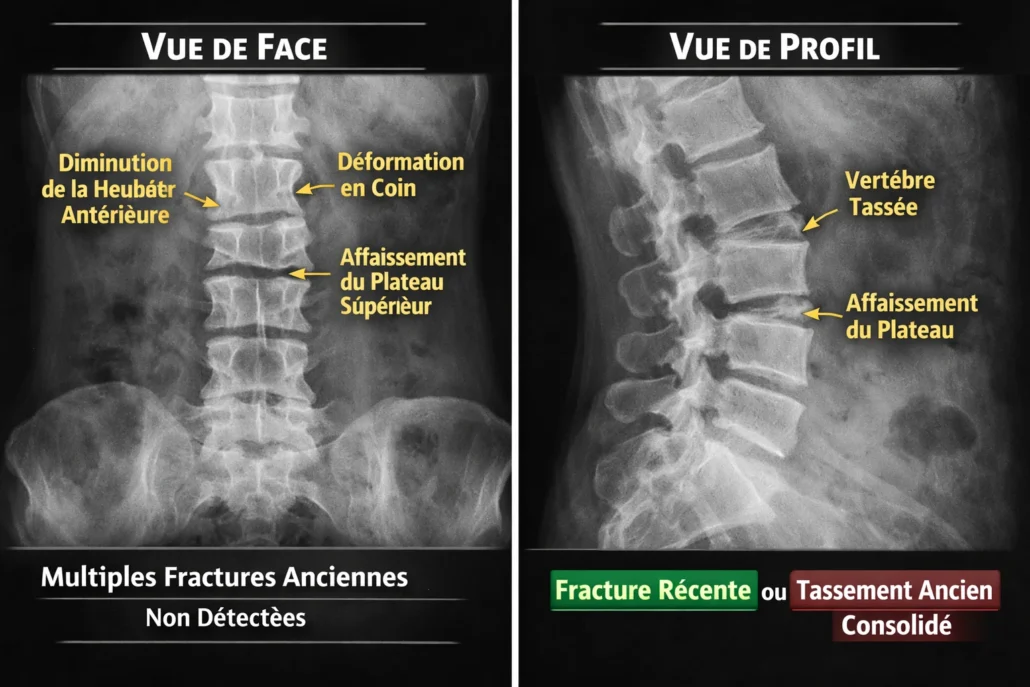
2️⃣ La radiographie standard : premier examen de référence
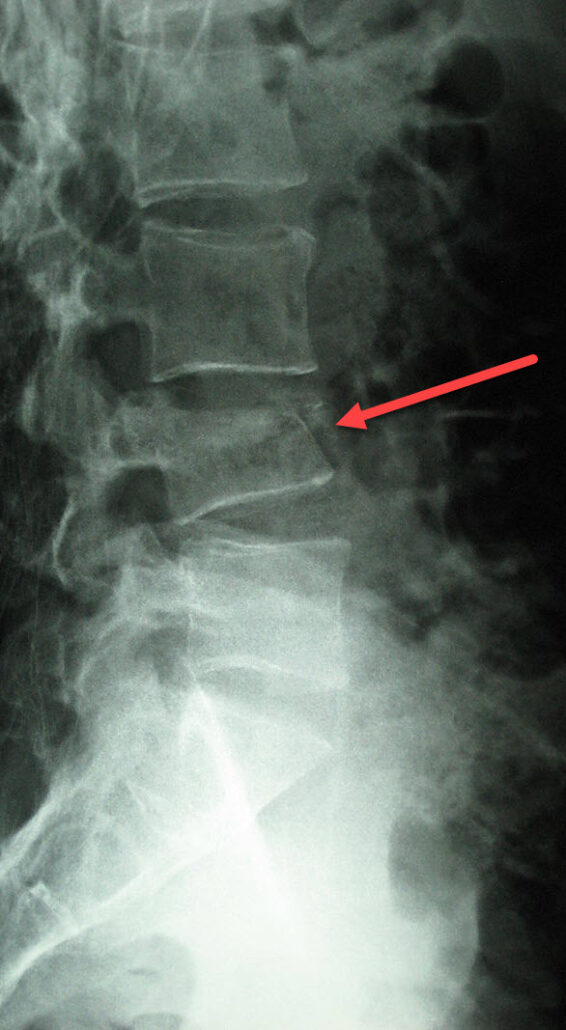
La radiographie du rachis, réalisée de face et de profil, constitue généralement le premier examen prescrit en cas de suspicion de tassement vertébral. Elle est rapide, largement accessible et peu coûteuse, ce qui en fait un outil de dépistage essentiel en pratique clinique.
Sur le cliché de profil, plusieurs signes typiques peuvent être identifiés. On observe fréquemment une diminution de la hauteur antérieure du corps vertébral, traduisant un affaissement sous charge. Cette perte de hauteur peut donner à la vertèbre un aspect en déformation en coin, particulièrement caractéristique des fractures par compression ostéoporotiques. Il est également possible de visualiser un affaissement du plateau supérieur, parfois plus discret mais révélateur d’un effondrement structural.
La radiographie permet aussi de détecter des fractures anciennes passées inaperçues. Chez certaines personnes, plusieurs tassements successifs peuvent être visibles, expliquant une perte progressive de taille ou une accentuation de la cyphose thoracique.
Dans de nombreux cas, ces éléments radiographiques suffisent à confirmer la présence d’un tassement vertébral. Cependant, la radiographie présente une limite importante : elle renseigne sur la forme, mais pas sur l’activité biologique de la lésion.
Autrement dit, elle ne permet pas toujours de distinguer une fracture récente, encore en phase inflammatoire et potentiellement douloureuse, d’un tassement ancien déjà consolidé, découvert fortuitement.
Lorsque la temporalité de la fracture influence la prise en charge, un examen complémentaire, notamment l’IRM, devient alors nécessaire.
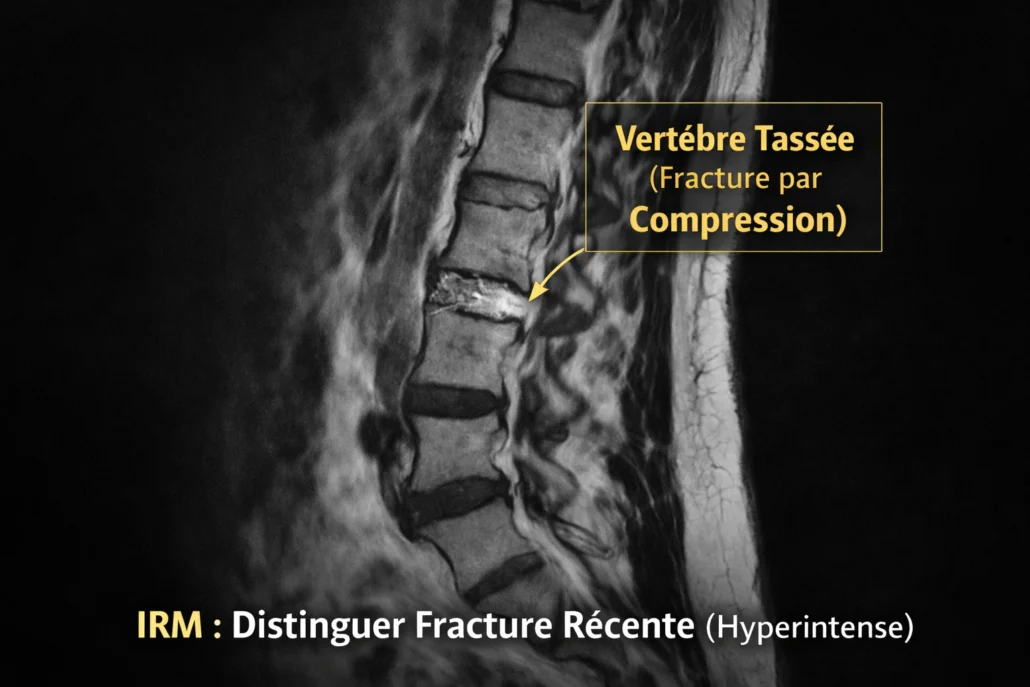
3️⃣ L’IRM : différencier fracture récente et ancienne
L’IRM (imagerie par résonance magnétique) occupe une place centrale lorsque la question principale n’est plus “y a-t-il une fracture ?”, mais plutôt “quand est-elle survenue ?”.
Contrairement à la radiographie et au scanner, qui analysent surtout la morphologie osseuse, l’IRM permet d’évaluer l’activité biologique de la fracture. C’est précisément cette capacité qui en fait l’examen de référence pour distinguer une fracture récente d’un tassement ancien consolidé.
Dans le cas d’une fracture récente, l’IRM met en évidence un œdème osseux au sein du corps vertébral. Cet œdème apparaît en hypersignal sur les séquences sensibles à l’eau (STIR ou T2 avec suppression de graisse) et en hyposignal sur les séquences T1. Il traduit une réaction inflammatoire et vasculaire active, signe que la fracture est récente ou encore en phase de consolidation.
À l’inverse, un tassement ancien consolidé ne présente plus d’œdème. Le signal médullaire redevient homogène, proche de celui des vertèbres adjacentes. La déformation vertébrale peut persister, mais sans signe d’activité biologique. Cette distinction est essentielle : une fracture récente douloureuse n’a pas la même implication thérapeutique qu’un tassement ancien asymptomatique découvert fortuitement.
L’IRM permet également d’exclure d’autres diagnostics. Elle aide à différencier une fracture ostéoporotique d’une lésion tumorale, infectieuse ou inflammatoire. Elle évalue aussi l’état des disques intervertébraux, des ligaments postérieurs et du canal rachidien, notamment en cas de symptômes neurologiques.
Ainsi, l’IRM ne se contente pas de confirmer une déformation. Elle précise la temporalité, l’activité et le contexte de la fracture, orientant de manière déterminante la stratégie de prise en charge.e si des symptômes neurologiques apparaissent (ce qui reste rare dans les fractures par compression simples).
4️⃣ Le scanner (TDM)
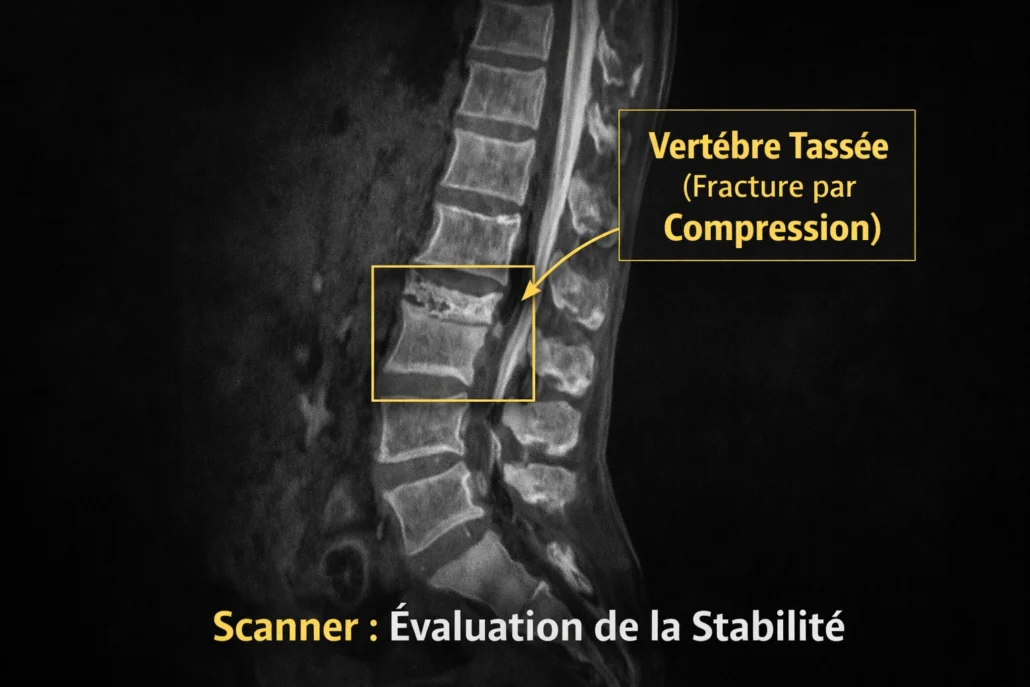
Le scanner (tomodensitométrie, TDM) n’est pas l’examen de première intention devant un tassement vertébral suspecté. La radiographie suffit souvent à poser le diagnostic initial, et l’IRM est privilégiée lorsqu’il faut déterminer si la fracture est récente. Toutefois, le scanner devient particulièrement pertinent dans certaines situations ciblées où la précision anatomique est essentielle.
D’abord, en cas de doute sur la stabilité de la fracture. Le scanner permet une analyse fine des parois vertébrales, notamment de la paroi postérieure du corps vertébral. Une atteinte de cette paroi, un recul d’un fragment osseux vers le canal rachidien ou une fissuration complexe peuvent modifier la stratégie thérapeutique. La TDM aide alors à distinguer une simple fracture par compression stable d’une fracture plus complexe nécessitant une surveillance rapprochée ou une prise en charge spécialisée.
Ensuite, le scanner offre une visualisation détaillée de la structure osseuse. Contrairement à l’IRM, qui met en évidence l’œdème et les tissus mous, la TDM excelle dans l’évaluation de la trame osseuse corticale et trabéculaire. Elle permet de mesurer précisément la perte de hauteur vertébrale, d’identifier une déformation en coin, un éclatement partiel ou une atteinte des pédicules. Cette analyse est particulièrement utile lorsque l’imagerie standard laisse subsister une ambiguïté morphologique.
Enfin, le scanner joue un rôle clé dans la planification pré-procédurale, notamment avant une vertébroplastie ou une kyphoplastie. Il aide à évaluer l’intégrité des corticales, à repérer d’éventuelles fissures postérieures et à anticiper les risques de fuite de ciment. Ainsi, même s’il n’est pas systématique, le scanner constitue un outil stratégique lorsqu’une évaluation structurelle approfondie est nécessaire.
5️⃣ L’évaluation de l’ostéoporose : comprendre la cause
Dans la majorité des cas, le tassement vertébral survient sur un terrain ostéoporotique. La fracture n’est alors pas seulement la conséquence d’un mouvement ou d’une contrainte ponctuelle, mais l’expression d’une fragilité osseuse sous-jacente. L’os, moins dense et moins résistant, perd progressivement sa capacité à absorber les charges quotidiennes. Un geste banal — se pencher, tousser, soulever un objet léger — peut alors suffire à provoquer un affaissement vertébral.
La densitométrie osseuse (DEXA) constitue l’examen de référence pour évaluer cette fragilité. Elle permet de mesurer la densité minérale osseuse, généralement au niveau du rachis lombaire et du col fémoral. Le résultat est exprimé sous forme de T-score, comparant la densité du patient à celle d’un adulte jeune en bonne santé. Un T-score ≤ -2,5 confirme le diagnostic d’ostéoporose.
Au-delà du simple diagnostic, la DEXA permet également de quantifier le risque fracturaire futur. Associée à des outils cliniques d’évaluation du risque (comme l’âge, les antécédents de fracture ou la corticothérapie), elle aide à estimer la probabilité de nouvelles fractures dans les années à venir.
Ces informations sont essentielles pour orienter la stratégie de prévention secondaire. Celle-ci peut inclure des mesures nutritionnelles (calcium, vitamine D), un programme d’exercices adaptés, des interventions pour réduire le risque de chute, et, si nécessaire, un traitement médicamenteux spécifique (anti-résorptifs ou agents anaboliques).
Identifier et traiter l’ostéoporose ne vise pas uniquement à renforcer l’os. Il s’agit de rompre le cercle des fractures en cascade. Après un premier tassement, le risque de récidive augmente significativement. Une prise en charge précoce permet de protéger l’architecture vertébrale, de préserver l’autonomie et de limiter l’impact fonctionnel à long terme.
6️⃣ Pourquoi confirmer rapidement ?
L diagnostic précoce permet :
- d’adapter immédiatement les charges mécaniques
- d’éviter les flexions répétées à risque
- d’initier la prévention secondaire
- de réduire le risque de nouvelles fractures
Beaucoup de tassements passent inaperçus pendant des mois.
Pourtant, chaque fracture modifie l’architecture du tronc et augmente la vulnérabilité des segments adjacents.
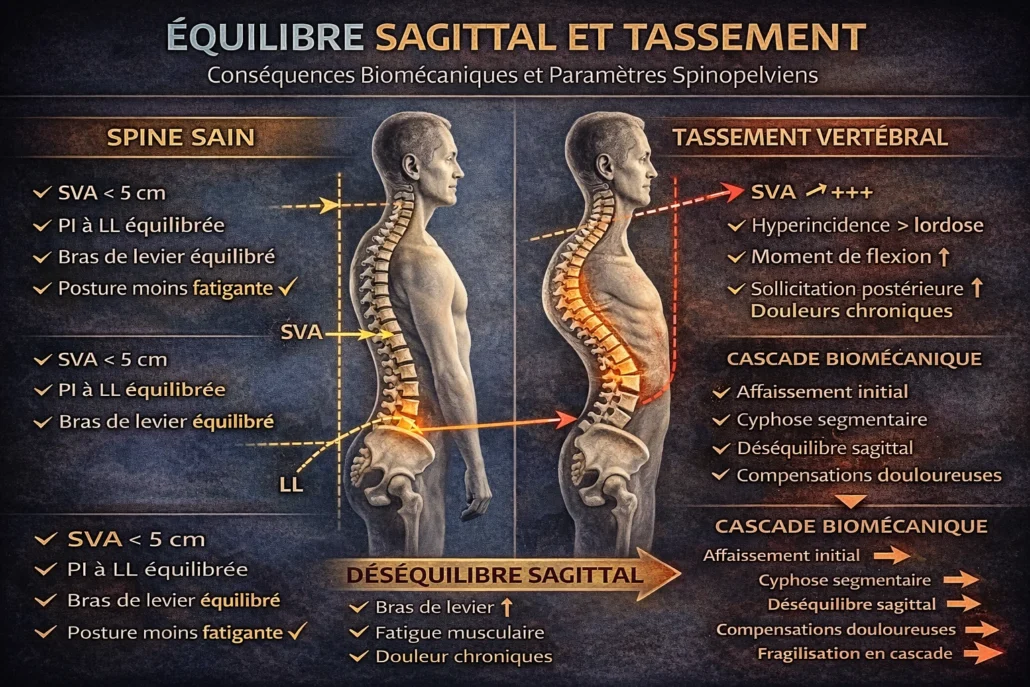
Analyse sagittale et paramètres spinopelviens : objectiver le déséquilibre
Lorsqu’un tassement vertébral survient à la charnière D12–L1, la modification n’est pas seulement locale. Elle perturbe l’équilibre sagittal global. Pour comprendre et objectiver ce déséquilibre, la littérature moderne du rachis s’appuie sur plusieurs paramètres spinopelviens mesurables sur radiographie de profil en charge.
Ces paramètres permettent de quantifier ce que l’œil observe cliniquement : l’antériorisation du tronc, la perte d’alignement et l’augmentation du coût énergétique postural.
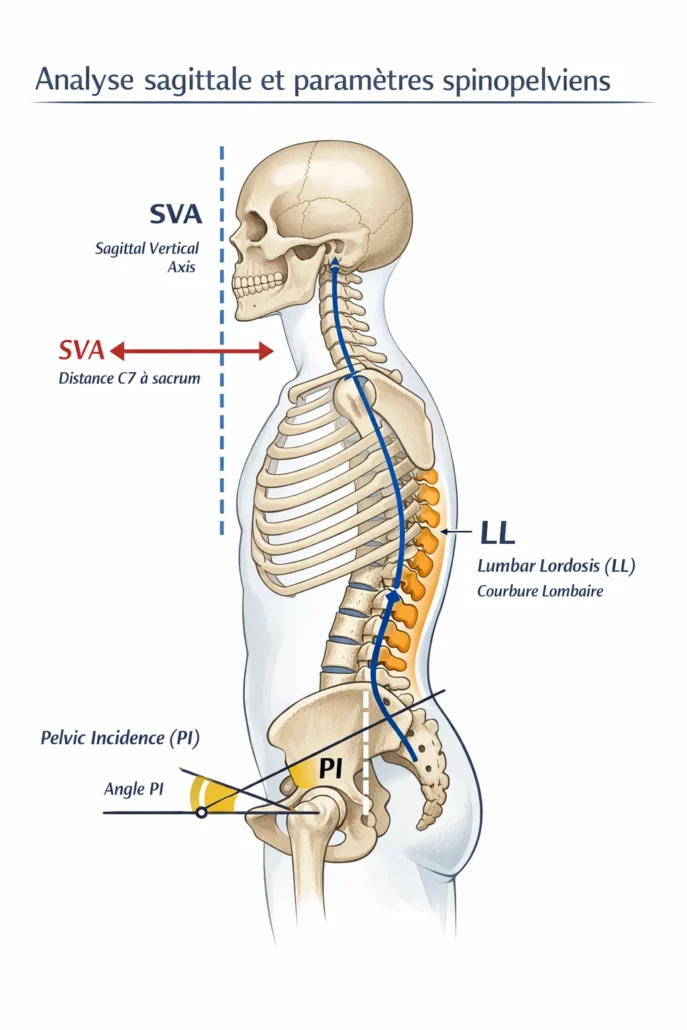
Ce schéma illustre les principaux paramètres utilisés pour analyser l’équilibre sagittal du rachis sur une radiographie de profil en charge. Le Sagittal Vertical Axis (SVA) correspond à la distance horizontale entre la verticale issue de C7 et le plateau sacré (S1). Il permet d’évaluer la projection antérieure du tronc. Une augmentation du SVA traduit une antériorisation du centre de gravité et un coût énergétique postural accru.
La Pelvic Incidence (PI) est un paramètre morphologique fixe propre à chaque individu. Elle correspond à l’angle formé entre la perpendiculaire au plateau sacré et la ligne reliant ce point au centre des têtes fémorales. La PI détermine en grande partie l’architecture sagittale idéale et la lordose lombaire attendue.
La Lumbar Lordosis (LL) représente la courbure lombaire. Pour maintenir un équilibre harmonieux, la LL doit être cohérente avec la PI (relation PI ≈ LL ± 9°). Après un tassement vertébral thoraco-lombaire, cette cohérence peut être rompue, entraînant des mécanismes compensatoires pelviens et musculaires. L’analyse combinée de ces paramètres permet d’objectiver le déséquilibre et de mieux comprendre les conséquences biomécaniques d’une fracture vertébrale.
SVA (Sagittal Vertical Axis) : mesurer la projection antérieure
Le SVA correspond à la distance horizontale entre la verticale passant par le centre de C7 et le bord postérieur du plateau sacré (S1).
Dans un équilibre sagittal optimal, cette ligne tombe près de l’axe du bassin. Lorsque le SVA augmente, cela signifie que le tronc se projette vers l’avant.
Après un tassement vertébral thoraco-lombaire :
- la cyphose augmente,
- le centre de gravité se déplace,
- le SVA s’élève.
Plus le SVA est élevé, plus le corps doit recruter les muscles postérieurs pour éviter la chute vers l’avant. Cela augmente la dépense énergétique et la fatigue musculaire.
Les études montrent une corrélation directe entre augmentation du SVA, douleur chronique et perte d’autonomie fonctionnelle. Autrement dit, le déséquilibre sagittal n’est pas seulement esthétique : il est physiologiquement coûteux.
PI (Pelvic Incidence) : la signature morphologique du bassin
La Pelvic Incidence (PI) est un paramètre morphologique fixe, propre à chaque individu. Elle correspond à l’angle formé entre :
- la perpendiculaire au plateau sacré,
- et la ligne reliant ce point au centre des têtes fémorales.
La PI ne change pas au cours de la vie. Elle détermine l’architecture sagittale idéale de la colonne.
Une PI élevée nécessite une lordose lombaire plus importante pour maintenir l’équilibre. Une PI faible correspond à une lordose plus modérée.
Lorsque survient un tassement vertébral, la cohérence entre la morphologie pelvienne et la courbure lombaire peut être perturbée.
Le bassin tente alors de compenser.
LL (Lumbar Lordosis) : l’adaptation lombaire
La lordose lombaire (LL) doit être adaptée à la PI pour maintenir un équilibre harmonieux.
On parle souvent de la relation :
PI ≈ LL ± 9°
Lorsque la lordose devient insuffisante par rapport à la PI — ce qui peut survenir après une modification thoraco-lombaire — le corps entre en déséquilibre sagittal.
Pour compenser, il peut :
- rétroverser le bassin (augmentation du pelvic tilt),
- fléchir légèrement les genoux,
- augmenter l’activité musculaire postérieure.
Ces mécanismes permettent temporairement de réaligner le centre de gravité, mais au prix d’un coût énergétique plus élevé et d’une fatigue accrue.
De la géométrie à la clinique
Un tassement vertébral modifie donc :
- l’alignement local,
- le SVA,
- l’harmonie PI–LL,
- la dynamique pelvienne.
Ce qui commence comme une fracture isolée devient une altération géométrique globale.
L’analyse sagittale permet d’objectiver ce phénomène. Elle transforme une impression clinique en données mesurables.
Mais elle rappelle aussi une réalité fondamentale :
l’équilibre sagittal n’est pas une position fixe. C’est une interaction dynamique entre la morphologie pelvienne, la courbure lombaire et la projection du tronc.
Lorsque cette cohérence se rompt, le corps compense. Et ces compensations, si elles deviennent chroniques, alimentent le cercle vicieux biomécanique.
Pourquoi cette analyse est essentielle
Comprendre les paramètres spinopelviens change la perspective thérapeutique.
Il ne s’agit plus seulement de traiter une fracture.
Il s’agit de restaurer une cohérence sagittale.
Réduire l’antériorisation excessive.
Soutenir la lordose fonctionnelle.
Optimiser la dynamique pelvienne.
Limiter le coût énergétique postural.
La charnière D12–L1 n’est donc pas qu’un point fragile.
C’est un pivot géométrique dans un système tridimensionnel complexe.
Et lorsqu’elle cède, c’est toute l’architecture sagittale qui doit être repensée.
Quand la charnière D12–L1 cède : comprendre le point de bascule biomécanique
Toutes les vertèbres ne se valent pas mécaniquement.
Certaines zones du rachis sont structurellement plus exposées, non pas par fragilité intrinsèque, mais par fonction stratégique. La charnière D12–L1 en fait partie.
Située à la transition entre le segment thoracique relativement rigide et le segment lombaire plus mobile, elle représente un véritable point de bascule biomécanique.
Une zone de transition majeure
Au-dessus de D12, la colonne thoracique est stabilisée par la cage costale. Les côtes limitent l’amplitude des mouvements, répartissent les contraintes et offrent un effet d’armature protectrice. La mobilité y est plus réduite, mais la stabilité est renforcée.
En dessous de L1, le rachis lombaire assume une fonction différente. Il est conçu pour absorber, transmettre et redistribuer les charges vers le bassin et les membres inférieurs. Sa mobilité en flexion-extension est plus importante, et il joue un rôle central dans les adaptations posturales quotidiennes.
La jonction D12–L1 est donc l’interface entre deux logiques mécaniques distinctes :
- une logique thoracique de stabilité structurale,
- une logique lombaire de mobilité et d’adaptation dynamique.
Lorsque cette interface est intacte, la transition des forces se fait harmonieusement. Mais lorsque la densité osseuse diminue et qu’une fracture par compression survient, cette zone devient un point de rupture.
La logique mécanique du tassement
Lorsqu’un tassement affecte D12 ou L1, le plateau vertébral s’affaisse sous charge axiale. Ce phénomène est particulièrement fréquent en contexte d’ostéoporose, où le réseau trabéculaire interne perd sa capacité à dissiper les contraintes compressives.
Mais la perte de quelques millimètres de hauteur n’est pas un événement isolé. Elle modifie immédiatement la géométrie locale.
L’affaissement antérieur du corps vertébral entraîne :
- une augmentation de la cyphose locale,
- une projection antérieure du tronc,
- une modification de l’alignement sagittal global.
Cette altération géométrique crée un bras de levier plus important en flexion. Plus le tronc est projeté vers l’avant, plus la composante compressive antérieure augmente. Le centre de gravité se déplace, accentuant la charge sur la portion antérieure des vertèbres adjacentes.
Ce qui était une fracture localisée devient un déséquilibre architectural global.
Redistribution des charges : du segment à l’ensemble
Dans une colonne saine, les charges sont partagées entre :
- les corps vertébraux,
- les disques intervertébraux,
- les facettes articulaires postérieures,
- les structures ligamentaires,
- la musculature paravertébrale.
Après un tassement à la charnière D12–L1, cette répartition change.
La compression antérieure augmente sur les segments supérieurs et inférieurs. Les disques peuvent subir une contrainte asymétrique. Les facettes postérieures lombaires deviennent plus sollicitées en compensation.
Les muscles paravertébraux s’activent davantage pour limiter l’inclinaison antérieure. Cette hyperactivité stabilise temporairement, mais rigidifie le segment. Or, une structure trop rigide absorbe moins efficacement les micro-variations de charge.
La capacité d’oscillation segmentaire diminue.
La charge devient plus linéaire, plus concentrée.
La colonne perd en souplesse adaptative.
Un changement systémique
La charnière D12–L1 est également un point d’ancrage majeur du diaphragme. Lorsque la géométrie vertébrale se modifie, l’orientation des piliers diaphragmatiques change elle aussi. La dynamique respiratoire peut devenir plus haute, moins postérieure, modifiant la gestion des pressions intra-abdominales.
Ainsi, la fracture n’affecte pas uniquement l’os.
Elle influence :
- la posture,
- la respiration,
- la distribution des pressions internes,
- la coordination musculaire,
- l’équilibre global.
Ce point de bascule biomécanique transforme un événement local en phénomène systémique.
Comprendre pour mieux agir
Saisir la logique de cette zone de transition change la stratégie thérapeutique.
Il ne s’agit pas de “corriger” la vertèbre affaissée.
Il s’agit d’accompagner la redistribution des charges.
Réduire la projection antérieure du centre de gravité.
Améliorer la gestion des pressions internes.
Maintenir une mobilité contrôlée.
Redistribuer la charge vers le bassin et les membres inférieurs.
La charnière D12–L1 nous rappelle une vérité biomécanique fondamentale :
la stabilité ne vient pas de l’immobilité, mais d’une transition harmonieuse des forces.
Lorsque cette transition cède, l’architecture entière doit s’adapter.
Comprendre ce point de bascule permet d’intervenir non pas uniquement sur la fracture, mais sur l’organisation globale qui en découle.
Complications possibles d’un tassement vertébral
Après un tassement vertébral, la question centrale n’est pas : « Dois-je arrêter de bouger ? »
La vraie question est : « Comment bouger différemment pour protéger ma colonne ? »
Un tassement modifie l’architecture du tronc. Le centre de gravité se projette vers l’avant, la cyphose peut s’accentuer, les muscles postérieurs s’activent davantage. Si rien ne change dans la stratégie corporelle quotidienne, la surcharge antérieure persiste. En revanche, de simples ajustements répétés chaque jour peuvent ralentir, stabiliser — voire interrompre — le cercle vicieux biomécanique.
Quatre axes deviennent fondamentaux : la respiration, la charnière hanche, le renforcement intelligent et la gestion des charges.
Complications Possible
Respiration : restaurer le soutien interne du tronc
La colonne vertébrale fonctionne au sein d’un système pressurisé dynamique. Le diaphragme, le transverse abdominal et le plancher pelvien forment un cylindre de stabilisation interne. À chaque inspiration coordonnée, la pression intra-abdominale se répartit vers l’avant, le bas et l’arrière, créant un effet de soutien hydraulique.
Après un tassement, la respiration devient souvent plus haute, plus antérieure. Cette adaptation augmente la rigidité thoracique et diminue le soutien lombaire interne. Les muscles paravertébraux prennent le relais, s’hyperactivent et entretiennent la compression.
Réintroduire une respiration diaphragmatique postéro-latérale change profondément la dynamique mécanique :
- Inspirer lentement en cherchant une expansion des côtes basses vers l’arrière et les côtés.
- Éviter de pousser uniquement le ventre vers l’avant.
- Expirer sans forcer, en maintenant une fluidité.
Pratiquée quelques minutes par jour, cette respiration améliore la répartition des pressions internes, réduit la surcharge antérieure et redonne une micro-oscillation protectrice au tronc. La respiration devient alors un outil de stabilisation, pas seulement un exercice de relaxation.
Charnière hanche : déplacer la flexion hors de la colonne
L’un des facteurs de risque majeurs après une fracture par compression est la flexion lombaire répétée. Se pencher en arrondissant le dos augmente considérablement la pression sur la partie antérieure des corps vertébraux.
La solution n’est pas d’éviter toute flexion, mais d’en modifier la source.
La charnière hanche consiste à :
- maintenir la colonne relativement neutre,
- fléchir principalement au niveau des hanches,
- engager les fessiers et les cuisses pour remonter.
Ce transfert de charge vers les hanches réduit la contrainte sur la charnière dorso-lombaire. Ramasser un objet, attacher ses chaussures ou soulever un sac devient alors un mouvement contrôlé, mécaniquement plus sûr.
Apprendre ce geste transforme le risque quotidien invisible en action protectrice concrète.
Renforcement intelligent : stabiliser sans comprimer
Le renforcement musculaire est essentiel, mais il doit être adapté au contexte ostéoporotique.
Les exercices en flexion répétée (abdominaux classiques, crunchs) augmentent la pression antérieure et peuvent accentuer la vulnérabilité vertébrale. À l’inverse, un renforcement intelligent privilégie :
- activation douce du transverse abdominal,
- travail des multifides,
- renforcement des fessiers,
- exercices en chaîne postérieure contrôlée.
L’objectif est de créer un soutien dynamique, pas une rigidité excessive. Une musculature coordonnée répartit mieux les contraintes et diminue la dépendance à la contraction défensive permanente.
L’intensité n’est pas la priorité. La régularité et la précision sont bien plus protectrices qu’un effort maximal occasionnel.
Gestion des charges : modifier l’environnement mécanique
Certaines situations quotidiennes augmentent brutalement la compression vertébrale :
- porter des charges asymétriques,
- soulever en rotation combinée à la flexion,
- rester longtemps assis voûté,
- pousser ou tirer sans préparation abdominale.
Des ajustements simples peuvent réduire ces contraintes :
- répartir les charges des deux côtés,
- éviter les torsions brusques sous charge,
- engager légèrement la sangle abdominale avant un effort,
- fractionner les charges lourdes.
La marche quotidienne, quant à elle, reste un allié majeur. Elle stimule la densité osseuse, entretient la coordination et maintient la mobilité sans surcharge excessive.
Diminution de l’équilibre et augmentation du risque de chute
L’antériorisation du centre de gravité modifie la stabilité posturale. Lorsque le tronc se projette vers l’avant, les ajustements d’équilibre deviennent plus coûteux. Les muscles des membres inférieurs doivent compenser davantage, et la fatigue s’installe plus rapidement.
Chez les personnes âgées, cette modification subtile du centre de masse augmente le risque de perte d’équilibre, surtout lors des changements de direction ou des mouvements rapides. Une chute, même mineure, peut alors provoquer une nouvelle fracture vertébrale ou périphérique (poignet, hanche).
Ainsi, le tassement vertébral devient indirectement un facteur de risque de fractures secondaires non rachidiennes.
Troubles digestifs liés à la compression abdominale
L’augmentation de la cyphose thoracique réduit l’espace disponible dans la cavité abdominale supérieure. Le tronc voûté exerce une pression accrue sur les organes digestifs.
Certaines personnes développent :
- une sensation de compression gastrique,
- un reflux gastro-œsophagien accentué,
- une satiété précoce,
- une digestion plus lente.
Ce phénomène est particulièrement observé dans les hypercyphoses marquées. La modification posturale influence donc aussi la dynamique viscérale.
Altération de l’image corporelle et impact psychologique
La perte de taille, la posture voûtée et la déformation progressive peuvent altérer la perception de soi. Certaines personnes décrivent un sentiment de “vieillissement accéléré” ou une diminution de la confiance en leur corps.
La douleur chronique et la réduction d’activité peuvent également favoriser l’isolement social. Chez certains patients, une anxiété liée au mouvement s’installe : peur de se pencher, peur de tomber, peur de “casser quelque chose”.
Cette dimension psychologique influence directement la récupération fonctionnelle. Moins on bouge par peur, plus la rigidité s’installe.
Diminution de la capacité d’endurance
Avec l’accentuation de la cyphose et l’altération respiratoire, l’endurance globale peut diminuer progressivement. La respiration moins efficace, combinée à une fatigue musculaire posturale accrue, réduit la tolérance à la marche prolongée ou aux activités soutenues.
Cette baisse d’endurance entraîne souvent :
- une réduction des activités quotidiennes,
- une diminution des sorties,
- une perte progressive de condition physique.
Moins le corps est sollicité, plus la masse musculaire diminue. Or, la masse musculaire joue un rôle protecteur majeur dans la prévention des fractures.Far far away, behind the word mountains, far from the countries Vokalia and Consonantia, there live the blind texts. Separated they live in Bookmarksgrove right at the coast of the Semantics, a large language ocean.
Une logique simple, mais puissante
Protéger la colonne après un tassement vertébral repose sur quatre principes fondamentaux :
- diminuer la compression antérieure,
- restaurer une gestion fluide des pressions internes,
- redistribuer les charges vers les membres inférieurs,
- maintenir une mobilité contrôlée plutôt qu’une rigidité défensive.
Un tassement n’est pas une condamnation à l’immobilité.
C’est un signal invitant à affiner la stratégie corporelle.
Ce ne sont pas les grandes décisions ponctuelles qui transforment l’évolution, mais les micro-ajustements répétés chaque jour. C’est dans cette cohérence quotidienne que la colonne retrouve sa capacité d’adaptation — même après une fracture.
Approche ostéopathique du tassement à la charnière D12–L1 : restaurer l’équilibre sans forcer la structure
Face à un tassement vertébral à la jonction D12–L1, l’objectif ostéopathique n’est jamais de “corriger” la vertèbre affaissée. Une fracture consolidée ne se redresse pas. La hauteur perdue ne se récupère pas mécaniquement.
L’enjeu est ailleurs.
Il s’agit de comprendre comment le corps s’est réorganisé autour de cette nouvelle architecture — et d’aider cette adaptation à devenir plus harmonieuse, moins coûteuse énergétiquement, moins douloureuse.
1️⃣ Rééquilibrer la dynamique thoracique
Un tassement en D12 augmente localement la cyphose.
La cage thoracique perd une partie de sa mobilité postérieure. Les côtes inférieures deviennent souvent plus rigides, limitant l’expansion respiratoire basse.
Le travail ostéopathique vise alors :
- la mobilité costo-vertébrale
- la souplesse des arcs costaux inférieurs
- la liberté des articulations thoraco-lombaires
Restaurer la respiration postéro-latérale permet de réduire la surcharge des muscles paravertébraux et d’améliorer la répartition des pressions.
2️⃣ Redonner de la liberté au diaphragme
La charnière D12–L1 est un point d’ancrage majeur du diaphragme.
Lorsque la géométrie vertébrale change, la dynamique diaphragmatique se modifie elle aussi.
On observe fréquemment :
- une respiration plus haute
- une augmentation de la pression abdominale antérieure
- une perte de coordination entre diaphragme et plancher pelvien
Un travail doux sur les piliers diaphragmatiques, les insertions lombaires et la mobilité viscérale permet de restaurer une meilleure gestion des pressions internes.
3️⃣ Diminuer la suractivation des chaînes postérieures
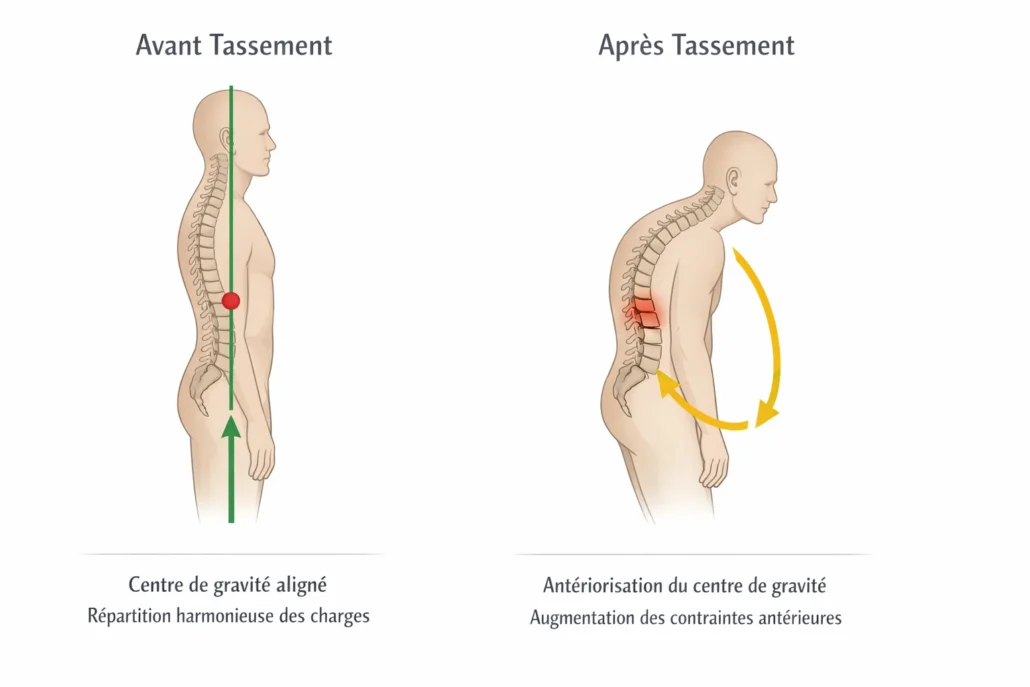
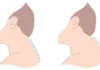
Ce schéma illustre l’impact biomécanique d’un tassement vertébral sur l’alignement global du tronc. À gauche, avant la fracture, le centre de gravité est aligné verticalement. La ligne de charge traverse harmonieusement la tête, les épaules, le bassin et les membres inférieurs. Les contraintes mécaniques sont réparties de manière équilibrée entre les corps vertébraux, les disques intervertébraux et les structures ligamentaires postérieures.
À droite, après un tassement (notamment à la charnière D12–L1), l’augmentation locale de la cyphose entraîne une antériorisation du tronc. Le centre de gravité se projette vers l’avant, créant un bras de levier accru en flexion. Cette modification augmente la compression sur la portion antérieure des corps vertébraux, en particulier sur les segments adjacents à la fracture initiale.
Pour compenser, les muscles paravertébraux postérieurs s’activent davantage, ce qui peut rigidifier la colonne et réduire sa capacité d’amortissement. Ce déplacement apparemment modeste modifie pourtant profondément la dynamique des charges. Il constitue l’un des mécanismes expliquant le risque de fractures en cascade observé après un premier tassement vertébral.
Après un tassement, le corps cherche à se redresser.
Les muscles érecteurs du rachis s’hyperactivent pour compenser l’antériorisation du centre de gravité.
Cette contraction chronique entretient la douleur.
L’approche ostéopathique vise à :
- relâcher les tensions myofasciales thoraco-lombaires
- restaurer la mobilité du bassin
- redonner une meilleure répartition des charges vers les membres inférieurs
Moins la colonne travaille seule, plus elle se protège.
4️⃣ Prévenir les tassements secondaires
Un tassement augmente le risque de fractures adjacentes.
La correction ne passe pas par la manipulation vertébrale forcée, mais par :
- l’amélioration de la posture fonctionnelle
- le renforcement doux des muscles profonds
- l’éducation respiratoire
- la gestion des flexions répétées
L’ostéopathie accompagne le corps vers un nouvel équilibre stable plutôt que de chercher à restaurer un état passé irréversible.
5️⃣ Une vision globale
Un tassement vertébral n’est pas uniquement un événement osseux.
C’est une modification de l’architecture du tronc, de la gestion des pressions, de la posture et parfois même du rapport au mouvement.
En travaillant la mobilité périphérique, la respiration, le bassin et la coordination globale, l’ostéopathe agit indirectement sur la charge mécanique imposée à la zone fracturée.
L’objectif n’est pas de revenir en arrière.
L’objectif est d’optimiser la nouvelle configuration du corps.
Le cercle vicieux biomécanique : cyphose, surcharge antérieure et fractures en cascade
Un tassement vertébral, surtout à la charnière D12–L1, ne se limite pas à une perte de hauteur locale.
Il modifie la géométrie entière du tronc.
Lorsque le plateau supérieur d’une vertèbre s’affaisse, la colonne adopte une légère augmentation de la cyphose. Cette modification peut sembler minime sur l’imagerie — quelques degrés à peine — mais ses conséquences mécaniques sont majeures.
1️⃣ Antériorisation du centre de gravité
L’augmentation de la cyphose déplace le centre de gravité vers l’avant.
Ce déplacement crée un bras de levier plus important en flexion.
Autrement dit, la charge antérieure sur les corps vertébraux augmente mécaniquement, même en position debout immobile.
Plus le tronc s’incline vers l’avant, plus la compression sur la partie antérieure des vertèbres s’accentue.
La vertèbre fracturée devient alors :
- un point d’angulation
- un pivot
- une zone de concentration des contraintes
Mais surtout, les vertèbres adjacentes commencent à subir une surcharge compensatoire.
2️⃣ Augmentation des forces compressives antérieures
Dans une colonne saine, les charges sont réparties entre :
- les corps vertébraux
- les disques
- les facettes articulaires
- les structures ligamentaires
Après un tassement, cette répartition change.
La charge se concentre davantage sur la portion antérieure des corps vertébraux supérieurs et inférieurs à la fracture.
Si l’os est déjà fragilisé par l’ostéoporose, cette surcharge devient un facteur de risque majeur.
C’est ainsi que s’installe le phénomène de fractures en cascade.
Une première vertèbre s’effondre.
La cyphose augmente.
La charge antérieure s’amplifie.
La vertèbre suivante devient vulnérable.
Et le cycle recommence.
3️⃣ Hyperactivité musculaire et rigidification
Pour contrer l’inclinaison antérieure, les muscles paravertébraux postérieurs augmentent leur tonus.
Cette contraction permanente :
- rigidifie la colonne
- diminue la mobilité segmentaire
- réduit la capacité d’amortissement
Or, une colonne rigide absorbe moins bien les micro-variations de charge.
Moins il y a d’oscillation, plus la contrainte devient linéaire et localisée.
Le système perd en capacité adaptative.
4️⃣ Altération respiratoire et pression abdominale
L’augmentation de la cyphose modifie aussi la mécanique respiratoire :
- expansion thoracique réduite
- diaphragme moins mobile
- augmentation possible de la pression abdominale antérieure
Une gestion inefficace des pressions internes accentue encore la charge axiale sur la colonne.
Le cercle devient alors systémique.
Ce n’est plus seulement un problème osseux.
C’est un problème d’architecture dynamique.
5️⃣ La logique du cercle vicieux
On peut résumer ce processus ainsi :
Tassement initial
→ augmentation de la cyphose
→ déplacement du centre de gravité
→ augmentation des contraintes antérieures
→ surcharge des vertèbres adjacentes
→ nouveau tassement
→ amplification de la déformation
Sans intervention préventive, ce mécanisme peut évoluer vers :
- hypercyphose marquée
- perte de taille progressive
- douleurs chroniques
- diminution de la capacité respiratoire
- perte d’autonomie fonctionnelle
Le rôle du diaphragme et de la gestion des pressions internes
Lorsque l’on parle de tassement vertébral, l’attention se porte presque exclusivement sur l’os. Pourtant, la colonne vertébrale n’est pas une simple pile de blocs empilés. Elle fonctionne au sein d’un système pressurisé dynamique, où les forces internes jouent un rôle stabilisateur fondamental.
Au cœur de ce système se trouve le diaphragme.
1️⃣ La colonne comme cylindre pressurisé
Le tronc peut être comparé à un cylindre dont :
- le diaphragme constitue le toit
- le plancher pelvien forme la base
- les muscles abdominaux (notamment le transverse) en représentent les parois
- la colonne vertébrale constitue l’axe postérieur
À chaque inspiration, le diaphragme descend. Cette descente augmente la pression intra-abdominale. Si la coordination est optimale, cette pression se distribue de manière homogène vers :
- l’avant (paroi abdominale)
- le bas (plancher pelvien)
- l’arrière (soutien lombaire interne)
Cette pression agit comme un coussin hydraulique stabilisateur.
Elle réduit la charge directe sur les corps vertébraux en répartissant les contraintes à travers la cavité abdominale.
Autrement dit : une bonne gestion des pressions internes protège la colonne.
2️⃣ Ce qui change après un tassement D12–L1
Lorsqu’un tassement survient à la charnière dorso-lombaire, la géométrie du cylindre se modifie.
L’augmentation locale de la cyphose modifie :
- l’orientation des piliers diaphragmatiques
- la tension des fascias thoraco-lombaires
- la position du centre de gravité
Le diaphragme perd son axe optimal.
On observe fréquemment :
- une respiration plus haute et costale
- une diminution de l’expansion postérieure
- une perte de coordination avec le plancher pelvien
La pression intra-abdominale devient alors moins bien répartie.
Au lieu d’être redistribuée globalement, elle se concentre davantage vers l’avant, accentuant la compression des corps vertébraux déjà fragilisés.
Le système stabilisateur interne perd en efficacité.
3️⃣ Pression, rigidité et perte d’amortissement
Une gestion inadéquate des pressions internes a deux conséquences majeures.
D’abord, l’augmentation de la rigidité.
Lorsque le diaphragme ne fonctionne plus de manière fluide, les muscles paravertébraux prennent le relais. Ils augmentent leur tonus pour compenser la perte de stabilité interne.
La colonne devient plus rigide.
Or, une structure rigide absorbe moins bien les micro-variations de charge.
Elle dissipe moins efficacement les contraintes.
Elle transmet davantage les forces compressives directement aux corps vertébraux.
Ensuite, la perte d’oscillation.
Une respiration ample et coordonnée introduit une micro-variation permanente dans les pressions internes. Cette oscillation fine permet une redistribution continue des contraintes mécaniques.
Lorsque la respiration se fige, cette micro-variation disparaît.
La charge devient plus linéaire, plus constante, plus concentrée.
Dans un contexte d’ostéoporose, cette perte d’amortissement interne augmente le risque de fractures adjacentes.
4️⃣ Interaction diaphragme – plancher pelvien
Il existe une relation étroite entre le diaphragme et le plancher pelvien.
À l’inspiration, le diaphragme descend et le plancher pelvien s’abaisse légèrement.
À l’expiration, les deux structures remontent.
Ce mouvement coordonné assure une gestion harmonieuse des pressions.
Après un tassement, on observe souvent :
- une hypertonicité du plancher pelvien
- une perte de synchronisation respiratoire
- une augmentation des pressions vers l’avant
Cette désorganisation crée une instabilité interne subtile mais constante.
La colonne ne bénéficie plus du soutien pressurisé optimal.
5️⃣ Implications cliniques
Comprendre le rôle du diaphragme change radicalement la perspective thérapeutique.
L’objectif n’est pas uniquement de soulager la douleur dorsale.
Il s’agit de restaurer :
- une respiration diaphragmatique basse
- une expansion postéro-latérale thoracique
- une coordination avec le plancher pelvien
- une meilleure répartition des pressions internes
Le travail respiratoire devient alors un outil de protection vertébrale.
En améliorant la dynamique interne du cylindre abdominal, on diminue la charge compressive antérieure.
On redonne à la colonne une capacité d’amortissement.
On participe à casser le cercle vicieux biomécanique.
Un tassement vertébral n’est pas seulement une fracture osseuse.
C’est une perturbation d’un système pressurisé complexe.
Et parfois, la clé de la stabilité ne se trouve pas dans l’os…
mais dans la manière dont le corps respire.
Stratégies concrètes pour casser le cercle vicieux au quotidien
Comprendre le mécanisme du tassement vertébral est essentiel.
Mais ce qui transforme réellement l’évolution, ce sont les adaptations quotidiennes.
Le cercle vicieux biomécanique — cyphose, surcharge antérieure, rigidification, fractures en cascade — n’est pas inévitable. Il peut être ralenti, stabilisé, parfois même interrompu par une approche cohérente et progressive.
L’objectif n’est pas de « redresser » la vertèbre.
L’objectif est de modifier les contraintes qui s’exercent sur elle.
1️⃣ Réapprendre à respirer pour protéger la colonn
La respiration devient ici un outil thérapeutique majeur.
Une respiration thoracique haute augmente la rigidité et la pression antérieure.
À l’inverse, une respiration diaphragmatique basse et postéro-latérale permet :
- une meilleure répartition des pressions internes
- une diminution de la charge compressive antérieure
- une réduction du tonus excessif des paravertébraux
Exercice simple :
- En position assise ou allongée, mains placées sur les côtes basses.
- Inspirer lentement en cherchant une expansion vers l’arrière et les côtés.
- Expirer sans pousser vers l’avant.
- Maintenir une respiration fluide, sans forcer.
Quelques minutes par jour peuvent modifier progressivement la dynamique interne du tronc.
2️⃣ Éviter la flexion répétée et apprendre la charnière hanche
Après un tassement, la flexion lombaire répétée devient un facteur de risque majeur.
Se pencher en arrondissant le dos augmente la pression antérieure sur les corps vertébraux.
La solution n’est pas d’éviter tout mouvement, mais de modifier la stratégie.
Apprendre la charnière hanche :
- Garder la colonne relativement neutre.
- Fléchir au niveau des hanches.
- Engager les muscles fessiers et les membres inférieurs.
Ce simple ajustement réduit significativement la contrainte sur la jonction D12–L13️⃣ Renforcer sans comprimer
Le renforcement est bénéfique, mais mal orienté, il peut aggraver la situation.
Les exercices en flexion répétée (abdominaux classiques, crunchs) augmentent la pression antérieure.
À privilégier :
- activation douce du transverse abdominal
- renforcement des multifides
- travail des fessiers
- exercices en chaîne postérieure contrôlée
Le but est de créer un soutien musculaire qui diminue la dépendance à la rigidité passive.
4️⃣ Gérer les efforts quotidiens
Certains gestes anodins deviennent problématiques après une fracture vertébrale.
Attention particulière à :
- porter des charges asymétriques
- soulever en rotation
- efforts de toux ou de poussée mal contrôlés
Dans les situations à risque, engager légèrement la sangle abdominale avant l’effort peut limiter la transmission brutale de charge à la colonne.
5️⃣ Prévenir la rigidification excessive
La peur du mouvement conduit souvent à l’immobilité.
Or, une colonne figée absorbe mal les contraintes.
Le mouvement contrôlé, progressif, reste protecteur.
Marche quotidienne.
Mobilité douce thoracique.
Étirements légers des fléchisseurs de hanche.
L’objectif est de maintenir une capacité d’adaptation sans provoquer de surcharge.
6️⃣ Surveiller la posture sans obsession
Il ne s’agit pas d’imposer une posture militaire permanente.
Mais certaines tendances méritent attention :
- tête projetée vers l’avant
- hypercyphose accentuée
- affaissement en position assise prolongée
De petits ajustements réguliers valent mieux qu’une correction forcée.
Une logique simple
Pour casser le cercle vicieux, il faut :
- diminuer la compression antérieure
- restaurer une gestion fluide des pressions
- maintenir une mobilité adaptée
- répartir la charge vers les membres inférieurs
Ce sont ces micro-stratégies répétées quotidiennement qui modifient réellement l’évolution.
Un tassement vertébral n’est pas une condamnation à la déformation progressive.
C’est un signal.
Un signal que l’architecture doit être protégée différemment
Prévention secondaire : comment éviter la fracture suivante
Un tassement vertébral n’est pas un événement isolé.
Il constitue souvent un tournant biomécanique.
Après une première fracture par compression, le risque de fracture vertébrale suivante augmente significativement. Certaines études estiment que le risque peut être multiplié par quatre dans l’année qui suit.
Pourquoi ?
Parce que la fracture modifie l’architecture du tronc, la répartition des charges et la gestion des pressions internes. Le corps entre dans un nouvel équilibre — parfois fragile.
La prévention secondaire devient alors essentielle.
1️⃣ Comprendre la vulnérabilité post-fracture
Après un tassement :
- La cyphose augmente localement.
- Le centre de gravité se projette vers l’avant.
- Les vertèbres adjacentes subissent une surcharge.
- La mobilité segmentaire diminue.
- Les muscles postérieurs s’hyperactivent.
Cette combinaison crée un environnement mécanique propice aux fractures en cascade.
À cela s’ajoute, souvent, une densité osseuse déjà réduite.
La prévention secondaire repose donc sur deux axes :
mécanique et biologique.
2️⃣ Stabiliser l’architecture sans rigidifier
Le premier objectif est d’éviter l’aggravation de la cyphose.
Cela ne signifie pas se tenir en tension constante, mais :
- Maintenir une mobilité thoracique douce.
- Éviter les flexions répétées en charge.
- Favoriser la charnière hanche plutôt que la flexion lombaire.
Une posture adaptée diminue la concentration des contraintes antérieures.
Le travail respiratoire régulier, en maintenant une gestion efficace des pressions intra-abdominales, contribue aussi à stabiliser la colonne de manière interne.
3️⃣ Renforcer intelligemment pour protéger
Le renforcement musculaire est un pilier de la prévention secondaire, mais il doit être adapté.
À privilégier :
- Activation du transverse abdominal.
- Travail des multifides.
- Renforcement des fessiers.
- Exercices en chaîne postérieure contrôlée.
L’objectif est d’améliorer la capacité de soutien dynamique sans augmenter la compression axiale.
Les exercices en flexion répétée ou en charge excessive doivent être évités, surtout en phase précoce.
4️⃣ Optimiser la santé osseuse
La prévention secondaire ne peut ignorer le facteur biologique.
Une évaluation de la densité minérale osseuse est recommandée lorsque l’ostéoporose est suspectée.
Les stratégies incluent :
- Apport suffisant en calcium et vitamine D.
- Exposition modérée au soleil.
- Activité physique régulière adaptée.
- Médication spécifique lorsque indiquée par un professionnel de santé.
L’os est un tissu vivant.
Il répond aux stimulations mécaniques progressives.
5️⃣ Prévenir les chutes
Chez les personnes âgées, les chutes représentent un facteur majeur de récidive.
Des mesures simples peuvent réduire ce risque :
- Éclairage adéquat à domicile.
- Retrait des obstacles au sol.
- Chaussures stables.
- Travail de l’équilibre.
La prévention des chutes est une intervention indirecte mais fondamentale dans la protection vertébrale.
6️⃣ Maintenir le mouvement sans excès
L’immobilité prolongée favorise :
- la perte musculaire
- la rigidité
- la diminution de la capacité d’adaptation
À l’inverse, un mouvement contrôlé et progressif améliore la coordination et la stabilité.
La marche quotidienne, par exemple, stimule la densité osseuse et maintient l’élasticité fonctionnelle du tronc.
Un changement de perspective
La prévention secondaire ne consiste pas seulement à « éviter une autre fracture ».
Elle vise à :
- restaurer une meilleure distribution des charges
- maintenir une architecture fonctionnelle
- préserver l’autonomie
- réduire la progression de la déformation
Un tassement vertébral est un signal d’alerte.
Il invite à réorganiser la manière dont le corps gère la gravité.
Agir tôt, c’est réduire le risque de cascade.
C’est protéger la colonne dans sa globalité.
Exercices sécuritaires après un tassement vertébral (avec références)
⚠️ Avertissement important: Les exercices présentés ci-dessous sont fournis à des fins éducatives. Toute personne ayant subi un tassement vertébral confirmé ou suspecté doit consulter un professionnel de santé (médecin, physiothérapeute, ostéopathe ou spécialiste en réadaptation) avant d’entreprendre un programme d’exercices.Pourquoi ? Certaines fractures peuvent être instables. Une douleur persistante peut indiquer une complication. Le degré d’ostéoporose influence la tolérance mécanique. Certains mouvements (notamment en flexion répétée) peuvent augmenter le risque de fracture. Un encadrement professionnel permet d’adapter l’intensité, d’évaluer la stabilité vertébrale et d’éviter les mouvements à risque.

1️⃣ Respiration diaphragmatique postéro-latérale
🎯 Objectif
Améliorer la gestion des pressions intra-abdominales et réduire la surcharge compressive antérieure.
🧠 Justification biomécanique
Le diaphragme joue un rôle clé dans la stabilisation du tronc via la pression intra-abdominale. Une respiration diaphragmatique coordonnée améliore le soutien lombaire interne.
📚 Références
Hodges PW & Gandevia SC. Activation of the diaphragm during postural tasks. J Physiol. 2000.
https://pubmed.ncbi.nlm.nih.gov/10727621/
Kolar P et al. Postural function of the diaphragm. J Orthop Sports Phys Ther. 2012.
https://pubmed.ncbi.nlm.nih.gov/22402663/
Revue sur l’entraînement du diaphragme et stabilité lombaire :
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6276912/
2️⃣ Activation du transverse abdominal
🎯 Objectif
Stabilisation segmentaire sans augmentation excessive de la compression axiale.
🧠 Justification
Le transverse abdominal améliore le contrôle lombaire sans nécessiter de flexion répétée, réduisant ainsi les contraintes sur les corps vertébraux.
📚 Références
Richardson CA et al. Therapeutic Exercise for Spinal Segmental Stabilization. 1999.
Hides JA et al. Multifidus recovery is not automatic after resolution of acute low back pain. Spine. 1996.
https://pubmed.ncbi.nlm.nih.gov/8763811/
3️⃣ Pont fessier modéré
🎯 Objectif
Redistribuer les charges vers les hanches et réduire la dépendance à la charnière dorso-lombaire.
🧠 Justification
Le renforcement des fessiers améliore la transmission des forces ascendantes et diminue la charge sur D12–L1.
📚 Références
Giangregorio LM et al. Too Fit to Fracture: exercise recommendations for individuals with osteoporosis. Osteoporosis Int. 2014.
https://pubmed.ncbi.nlm.nih.gov/24477667/
Programme officiel :
https://osteoporosis.ca/too-fit-to-fracture/
4️⃣ Extension thoracique douce
🎯 Objectif
Limiter la progression de la cyphose et réduire le risque de fractures en cascade.
🧠 Justification
Les exercices d’extension contrôlée renforcent les extenseurs dorsaux et diminuent le risque fracturaire antérieur.
📚 Références
Sinaki M & Itoi E. Stronger back muscles reduce vertebral fracture risk. Mayo Clin Proc. 2002.
https://pubmed.ncbi.nlm.nih.gov/12173719/
Greendale GA et al. Yoga decreases kyphosis in older women. J Am Geriatr Soc. 2009.
https://pubmed.ncbi.nlm.nih.gov/19453313/
5️⃣ Marche quotidienne
🎯 Objectif
Stimuler la densité osseuse et maintenir la coordination.
🧠 Justification
L’activité en charge modérée stimule le remodelage osseux par mécanotransduction.
📚 Références
Kohrt WM et al. Physical activity and bone health. Med Sci Sports Exerc. 2004.
https://pubmed.ncbi.nlm.nih.gov/15076798/
International Osteoporosis Foundation – Exercise & Osteoporosis
https://www.osteoporosis.foundation/health-professionals/prevention/exercise
⚠️ Exercices à éviter (preuve scientifique)
Les exercices en flexion répétée du tronc augmentent le risque de fractures vertébrales chez les patients ostéoporotiques.
📚 Référence clé
Sinaki M & Mikkelsen BA. Postmenopausal spinal osteoporosis: flexion vs extension exercises. Arch Phys Med Rehabil. 1984.
https://pubmed.ncbi.nlm.nih.gov/6487063/
Cette étude démontre une augmentation significative des fractures vertébrales chez les femmes pratiquant des exercices en flexion répétée.
Conclusion clinique de la section
Après un tassement vertébral, les exercices doivent :
- Stabiliser sans comprimer
- Renforcer sans fléchir
- Mobiliser sans surcharger
- Améliorer la gestion des pressions internes
La clé n’est pas l’intensité.
C’est la précision et l’adaptation.
Conclusion : préserver l’architecture vivante
Un tassement vertébral n’est jamais un simple effondrement osseux.
C’est une modification de l’architecture du tronc.
Un changement subtil mais profond dans la manière dont le corps dialogue avec la gravité.
Lorsqu’une vertèbre s’affaisse, ce n’est pas seulement quelques millimètres de hauteur qui se perdent.
C’est un équilibre qui se redéfinit.
Un centre de gravité qui se déplace.
Une respiration qui s’adapte.
Des muscles qui se contractent davantage pour compenser.
Des pressions internes qui se redistribuent différemment.
La fracture devient alors un événement biomécanique global.
Comprendre cela change radicalement la perspective.
Le traitement ne consiste pas uniquement à soulager la douleur.
Il consiste à accompagner le corps dans sa nouvelle configuration.
À stabiliser sans rigidifier.
À renforcer sans comprimer.
À respirer pour protéger.
La charnière D12–L1, zone de transition entre la stabilité thoracique et la mobilité lombaire, nous rappelle à quel point le corps fonctionne par continuité. Une modification locale entraîne des répercussions à distance. Une altération osseuse influence la posture, la dynamique diaphragmatique, la coordination musculaire et parfois même la confiance dans le mouvement.
Mais un tassement vertébral n’est pas une condamnation.
Il peut devenir un point de bascule vers une meilleure compréhension de son corps.
Un signal invitant à réorganiser les charges, à améliorer la qualité du mouvement, à préserver la santé osseuse.
La prévention secondaire est ici essentielle.
Après une première fracture, le risque de récidive augmente.
C’est précisément à ce moment que l’intervention devient stratégique.
Respirer plus profondément.
Bouger avec précision.
Renforcer intelligemment.
Éviter les flexions répétées en charge.
Maintenir une activité adaptée.
Ces ajustements simples, répétés quotidiennement, peuvent modifier significativement l’évolution.
La colonne vertébrale n’est pas qu’une structure.
C’est une architecture vivante, dynamique, capable d’adaptation.
Même après une fracture, elle conserve cette capacité.
En ostéopathie, l’approche ne cherche pas à effacer l’événement, mais à optimiser la nouvelle organisation. À soutenir le corps dans sa capacité à redistribuer les contraintes, à retrouver une respiration fluide, à préserver l’autonomie.
Un tassement vertébral nous rappelle une vérité fondamentale :
La stabilité ne vient pas de la rigidité.
Elle vient de l’équilibre entre mobilité, pression et soutien.
Prendre soin de sa colonne, ce n’est pas lutter contre la gravité.
C’est apprendre à collaborer avec elle.
Recherche présentes sur la fracture vertébrale
- La recherche en cours se concentre sur la compréhension de la biomécaniqRecherche actuelles sur la fracture vertébrale : état des connaissances et perspectives
La fracture vertébrale par compression est un sujet de recherche actif, impliquant des approches biomécaniques, thérapeutiques, biologiques et technologiques.
Les avancées visent non seulement à comprendre les mécanismes sous-jacents, mais aussi à améliorer le diagnostic, le traitement et la qualité de vie des patients.
1️⃣ Biomécanique et techniques d’imagerie
La compréhension des forces qui s’exercent sur la colonne vertébrale et qui prédisposent aux fractures par compression est un axe essentiel de la recherche.
🔎 Ce qui est étudié
Analyse des contraintes mécaniques au niveau des corps vertébraux avec des modèles d’éléments finis.
Imagerie 3D dynamique pour visualiser la répartition des pressions lors de différentes postures.
Corrélation entre structure osseuse, déformation et risque fracturaire.
Ces approches permettent d’anticiper les zones de surcharge, d’optimiser les modèles biomécaniques et d’ajuster la prise en charge.
📌 Référence utile :
Composite models and finite element analysis to assess vertebral deformation under load (exemple théorique)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6301933/
2️⃣ Traitements minimalement invasifs
Pour les fractures par compression symptomatiques, des procédures peu invasives sont en développement ou déjà en pratique clinique.
🔎 Options étudiées
Vertébroplastie : injection de ciment osseux pour stabiliser la vertèbre fracturée et réduire la douleur.
Kyphoplastie : élévation contrôlée de la vertèbre suivie d’une injection de ciment pour restaurer partiellement la hauteur.
Ces techniques visent à soulager rapidement la douleur, stabiliser l’os et permettre une mobilisation plus précoce, avec un risque réduit d’effets indésirables par rapport à la chirurgie ouverte.
📌 Références cliniques :
Vertebroplasty and kyphoplasty efficacy and safety overview
https://pubmed.ncbi.nlm.nih.gov/17889033/
Comparative outcomes in vertebral augmentation
https://www.sciencedirect.com/science/article/pii/S1529943013000799
3️⃣ Approches biologiques au service de la régénération osseuse
Au-delà de la stabilisation mécanique, la recherche explore des solutions pour favoriser la régénération osseuse elle-même.
🔎 Thématiques actuelles
Utilisation de facteurs de croissance osseuse pour stimuler la prolifération des ostéoblastes.
Cellules souches mésenchymateuses pour améliorer la réparation osseuse locale après fracture.
Biomatériaux et ciments osseux biologiquement actifs.
Ces travaux sont encore largement expérimentaux mais ouvrent des pistes pour des traitements plus durables.
📌 Référence exploratoire :
Stem cell therapy trends in musculoskeletal regeneration
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7037909/
4️⃣ Gestion de l’ostéoporose : prévention et optimisation
Parce que l’ostéoporose est la cause la plus fréquente de fracture vertébrale par compression, une part importante de la recherche vise à :
🔎 Thèmes clés
Développement de médicaments anaboliques et anti-résorptifs (ex. romosozumab, bisphosphonates, denosumab).
Optimisation des stratégies de supplémentation en calcium et vitamine D.
Programmes d’exercice adaptés aux patients ostéoporotiques.
L’objectif est de réduire la survenue de nouvelles fractures, d’améliorer la solidité osseuse et de prolonger l’autonomie fonctionnelle.
📌 Sources fiables :
Endocrine Society guidelines on osteoporosis management
https://academic.oup.com/jcem/article/101/10/4149/2765867
International Osteoporosis Foundation — exercice et prévention
https://www.osteoporosis.foundation/health-professionals/prevention/exercise
5️⃣ Résultats pour les patients et qualité de vie
La fracture vertébrale affecte plus que la structure osseuse : elle influence la posture, la fonction respiratoire, les capacités motrices et le bien-être général.
🔎 Recherches en cours
Études longitudinales sur la qualité de vie après fractures multiples.
Impact des interventions de réadaptation (physiothérapie, exercices ciblés) sur la douleur et la fonction.
Approches intégratives associant mouvement, gestion respiratoire et prise en charge psychosociale.
📌 Change in Quality of Life after Vertebral Fracture Intervention
https://pubmed.ncbi.nlm.nih.gov/26221870/
6️⃣ Innovations technologiques dans la prise en charge
La technologie contribue aujourd’hui à transformer la chirurgie et la rééducation dans les fractures vertébrales.
🔎 Innovations
Robotique assistée pour une meilleure précision chirurgicale.
Systèmes de navigation 3D lors des interventions vertébrales.
Imagerie dynamique avancée couplée à l’IA pour prédire les schémas de fracture.
Ces outils visent à améliorer les résultats cliniques, à réduire le risque d’erreurs et à mieux personnaliser les traitements.
📌 Référence sur robotique et navigation :
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6957023/
Synthèse
Le paysage de la recherche sur les fractures vertébrales est multidimensionnel :
➡️ Biomechanics : mieux comprendre pour mieux prévenir.
➡️ Thérapies peu invasives : soulager tout en stabilisant.
➡️ Biologie régénérative : aller vers la réparation, pas seulement la stabilisation.
➡️ Prévention de l’ostéoporose : réduire le risque initial et secondaire.
➡️ Qualité de vie et réadaptation : remettre le corps et l’individu en mouvement.
➡️ Technologie : précision, sécurité, personnalisation.
Cette dynamique scientifique est essentielle pour faire évoluer la prise en charge — et offre des pistes prometteuses pour améliorer à la fois les résultats cliniques et l’expérience des patients.
- La recherche en cours se concentre sur la compréhension de la biomécaniqRecherche actuelles sur la fracture vertébrale : état des connaissances et perspectives
Signes radiographique de la fracture vertébrale
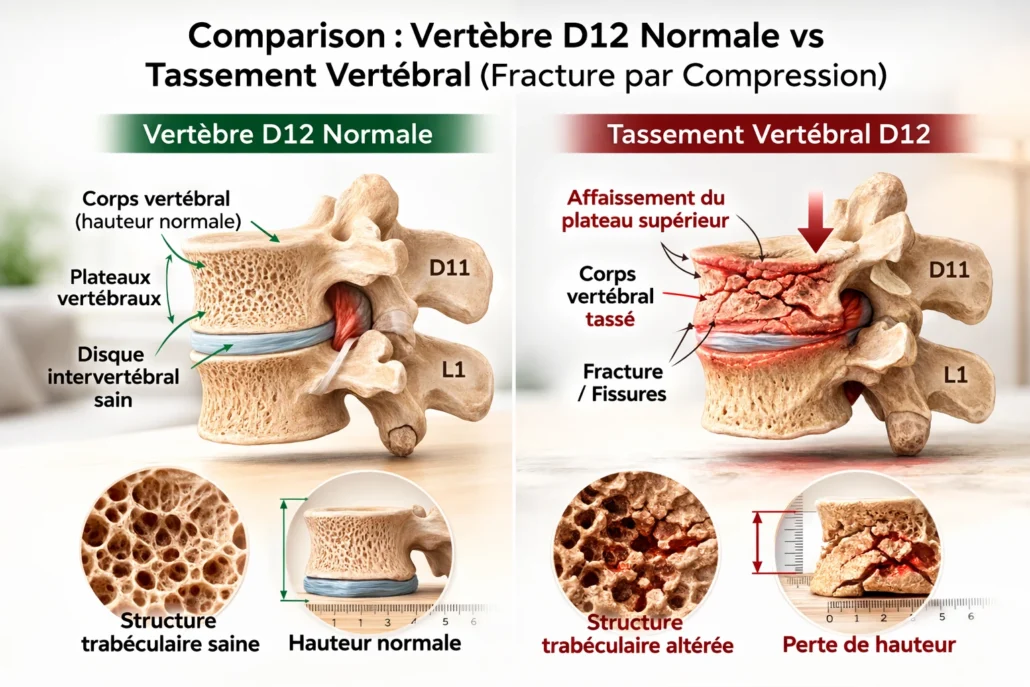
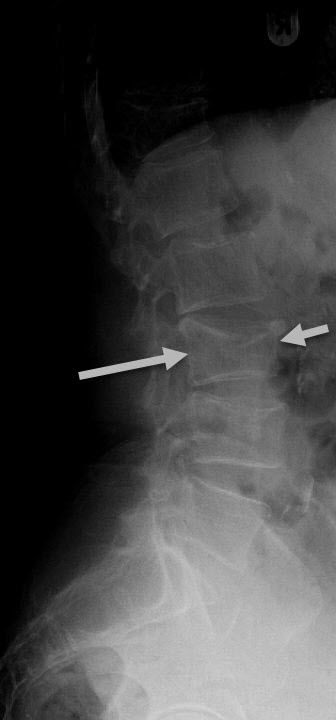
Les signes radiographiques du tassement vertébral peuvent inclure les éléments suivants :
- Réduction de la hauteur vertébrale : Les radiographies peuvent montrer une diminution de la hauteur d’une ou de plusieurs vertèbres affectées.
- Fracture par compression : La radiographie peut révéler une compression ou un aplatissement de la vertèbre, indiquant une fracture par compression.
- Élargissement des espaces intervertébraux adjacents : En raison de la compression de la vertèbre, les espaces entre les vertèbres adjacentes peuvent apparaître élargis.
- Déformation de la colonne vertébrale : Les radiographies peuvent montrer une déformation de la colonne vertébrale, avec une courbure anormale ou une perte de l’alignement normal.
- Présence de fractures antérieures en coin : La forme de la fracture peut ressembler à un coin sur les radiographies, caractéristique d’une fracture par compression.
- Déplacement des fragments osseux : En cas de fracture, les fragments osseux peuvent se déplacer, ce qui peut être visible sur les radiographies.
Références
- Urrutia J, Besa P, Piza C. Incidental identification of vertebral compression fractures in patients over 60 years old using computed tomography scans showing the entire thoraco-lumbar spine. Arch Orthop Trauma Surg. 2019 Nov;139(11):1497-1503. [PubMed]
- Liu J, Liu Z, Luo J, Gong L, Cui Y, Song Q, Xiao PF, Zhou Y. Influence of vertebral bone mineral density on total dispersion volume of bone cement in vertebroplasty. Medicine (Baltimore). 2019 Mar;98(12):e14941. [PMC free article] [PubMed]
- Shi G, Feng F, Hao C, Pu J, Li B, Tang H. A case of multilevel percutaneous vertebroplasty for vertebral metastases resulting in temporary paraparesis. J Int Med Res. 2020 Feb;48(2):300060519835084. [PMC free article] [PubMed]
- Chen YC, Zhang L, Li EN, Ding LX, Zhang GA, Hou Y, Yuan W. Unilateral versus bilateral percutaneous vertebroplasty for osteoporotic vertebral compression fractures in elderly patients: A meta-analysis. Medicine (Baltimore). 2019 Feb;98(8):e14317. [PMC free article] [PubMed]
- Clerk-Lamalice O, Beall DP, Ong K, Lorio MP. ISASS Policy 2018-Vertebral Augmentation: Coverage Indications, Limitations, and/or Medical Necessity. Int J Spine Surg. 2019 Jan;13(1):1-10. [PMC free article] [PubMed]
- Maempel JF, Maempel FZ. The speedboat vertebral fracture: a hazard of holiday watersports. Scott Med J. 2019 May;64(2):42-48. [PubMed]
- Credit in part: Chester J. Donnally III; Christine M. DiPompeo; Matthew Varacallo.
Annexe A — Algorithme décisionnel clinique
Face à une douleur dorsale aiguë chez une personne de plus de 60 ans, l’objectif n’est pas seulement de soulager la douleur, mais d’identifier rapidement une éventuelle fracture par compression vertébrale. Un raisonnement structuré permet d’éviter les retards diagnostiques et de réduire le risque de fractures en cascade.
Étape 1 — Douleur aiguë dorsale chez un patient > 60 ans ?
La première question est simple : la douleur est-elle apparue brutalement, parfois après un geste banal (se pencher, tousser, soulever un sac) ?
Chez un patient âgé, une douleur dorsale aiguë, localisée et inhabituelle doit immédiatement faire évoquer un tassement vertébral, même en l’absence de traumatisme majeur. L’âge seul constitue un facteur de risque significatif.
Si la douleur est mécanique, majorée en position debout et améliorée en décubitus, la suspicion augmente.
Étape 2 — Présence de facteurs de risque d’ostéoporose ?
Il convient ensuite d’évaluer le terrain osseux.
Les principaux facteurs de risque incluent :
- Ostéoporose connue ou suspectée
- Antécédent de fracture de fragilité
- Corticothérapie prolongée
- Ménopause précoce
- Faible IMC
- Sédentarité
- Tabagisme
La présence d’un ou plusieurs de ces éléments renforce fortement la probabilité d’une fracture par compression.
Étape 3 — Percussion douloureuse localisée ?
L’examen clinique recherche une douleur précise à la palpation ou à la percussion douce d’une épineuse vertébrale.
Une sensibilité osseuse bien circonscrite, reproduisant la douleur du patient, constitue un signe d’orientation important. Contrairement aux lombalgies musculaires diffuses, la douleur est souvent pointée du doigt sur un niveau spécifique.
Si ces trois éléments sont réunis — âge > 60 ans, facteurs de risque, douleur localisée à la percussion — l’imagerie devient nécessaire.
Orientation vers l’imagerie
→ Radiographie : examen initial
La radiographie du rachis (face et profil) est généralement l’examen de première intention. Elle permet d’identifier :
- Une diminution de hauteur antérieure
- Une déformation en coin
- Un affaissement du plateau supérieur
Elle confirme souvent la présence d’un tassement.
→ IRM si doute sur l’ancienneté
Si la radiographie montre un tassement mais que l’on doit déterminer s’il est récent ou ancien, l’IRM est indiquée. Elle permet d’identifier un œdème osseux, signe d’activité récente.
→ Scanner si doute sur la stabilité
En cas de suspicion d’atteinte de la paroi postérieure, de fragment osseux déplacé ou avant une vertébroplastie/kyphoplastie, le scanner devient pertinent pour évaluer précisément la stabilité.
Synthèse
Douleur aiguë > 60 ans
- Facteurs de risque
- Percussion localisée
→ Radiographie
→ IRM si doute temporal
→ Scanner si doute structurel
Un algorithme simple permet ainsi une prise en charge rapide, sécuritaire et adaptée.
Annexe B — Lecture radiographique simplifiée
La radiographie standard (face et profil) demeure l’examen initial devant une suspicion de fracture par compression vertébrale. Toutefois, une lecture rigoureuse nécessite une analyse systématique afin d’éviter les faux négatifs et d’identifier les fractures silencieuses.
1️⃣ Analyse sur le cliché de profil : l’élément clé
Le cliché de profil est déterminant pour l’évaluation morphologique.
✔️ Diminution de la hauteur antérieure
On mesure la hauteur antérieure du corps vertébral et on la compare à la hauteur postérieure ainsi qu’aux vertèbres adjacentes.
- Perte < 20 % : déformation légère
- Perte 20–40 % : tassement modéré
- Perte > 40 % : tassement sévère
Une diminution prédominante antérieure évoque une fracture en coin typique de l’ostéoporose.
✔️ Déformation en coin
Le corps vertébral prend une forme triangulaire.
Cette déformation augmente la cyphose locale et modifie la ligne sagittale.
✔️ Affaissement du plateau supérieur
Il peut être discret et nécessiter une lecture attentive.
On observe une irrégularité ou une concavité accentuée du plateau supérieur.
2️⃣ Analyse de face : asymétrie et atteinte latérale
Le cliché de face permet :
- De détecter une perte de hauteur asymétrique
- D’identifier une déformation latérale
- De visualiser une éventuelle scoliose secondaire
Il aide également à exclure une atteinte tumorale asymétrique.
3️⃣ Indices indirects d’ancienneté
Bien que la radiographie ne puisse dater formellement la fracture, certains éléments orientent :
- Présence de sclérose périphérique → consolidation probable
- Bordures corticales épaissies → fracture ancienne
- Multiples tassements à différents niveaux → évolution chronique
Cependant, seule l’IRM permet d’affirmer la récence via l’œdème osseux.
4️⃣ Recherche de fractures multiples
Chez les patients ostéoporotiques, plusieurs fractures peuvent coexister.
Une perte progressive de hauteur thoracique ou lombaire peut expliquer :
- Une cyphose accentuée
- Une diminution mesurable de la taille
- Une modification de l’équilibre sagittal
Une lecture globale de la colonne est donc essentielle.
5️⃣ Limites de la radiographie
La radiographie :
- N’évalue pas l’œdème osseux
- Ne précise pas la stabilité postérieure
- Peut manquer des fractures très précoces
En cas de doute sur la stabilité → Scanner
En cas de doute sur la récence → IRM
Synthèse radiographique structurée
Orienter vers imagerie complémentaire si nécessaire
Comparer hauteurs antérieure / postérieure
Identifier déformation en coin
Vérifier intégrité des plateaux
Rechercher fractures multiples
Annexe C — IRM : critères de fracture récente
L’IRM est l’examen de référence lorsqu’il s’agit de déterminer si un tassement vertébral est récent ou ancien. Contrairement à la radiographie et au scanner, qui analysent essentiellement la morphologie osseuse, l’IRM permet d’évaluer l’activité biologique de la lésion.
1️⃣ Œdème osseux médullaire (critère majeur)
Le signe clé d’une fracture récente est la présence d’un œdème osseux intra-spongieux.
Sur les séquences :
- T1 : hyposignal (signal sombre) dans le corps vertébral
- STIR ou T2 avec suppression de graisse : hypersignal (signal lumineux)
Cet hypersignal traduit une réaction inflammatoire et vasculaire active.
Il indique que la fracture est récente ou en phase de consolidation (généralement < 3 mois, parfois jusqu’à 6 mois selon l’évolution).
2️⃣ Respect ou atteinte du mur postérieur
L’IRM permet d’évaluer :
- L’intégrité du mur postérieur
- La présence d’un recul osseux
- Une éventuelle compression canalaire
Une fracture récente ostéoporotique simple respecte souvent la paroi postérieure.
Une atteinte postérieure impose une vigilance accrue concernant la stabilité.
3️⃣ Ligne de fracture visible
Dans certaines situations, on peut observer :
- Une fine ligne hypointense correspondant à la fracture
- Un aspect en bande horizontale dans le corps vertébral
Ce signe renforce la confirmation diagnostique.
4️⃣ Différentiel : fracture bénigne vs pathologique
L’IRM est essentielle pour différencier :
- Une fracture ostéoporotique
- Une fracture secondaire à une tumeur
- Une lésion infectieuse (spondylodiscite)
Signes en faveur d’une fracture bénigne :
- Œdème limité au corps vertébral
- Respect des pédicules
- Disque adjacent préservé
Signes suspects :
- Atteinte des pédicules
- Infiltration diffuse
- Masse paravertébrale
5️⃣ Évolution temporelle
Avec le temps :
- L’œdème diminue progressivement
- Le signal médullaire redevient homogène
- Une sclérose peut apparaître
L’absence d’œdème suggère un tassement ancien consolidé.
Synthèse clinique
Radiographie : confirme la déformation
IRM : confirme la récence
Scanner : confirme la stabilité
L’IRM est donc l’outil clé pour orienter la prise en charge thérapeutique, en distinguant une fracture active douloureuse d’une séquelle ancienne asymptomatique.
Annexe D — Scanner : évaluation de la stabilité
Le scanner (TDM) n’est pas systématique dans l’évaluation d’un tassement vertébral, mais il devient essentiel lorsque la question centrale n’est plus la présence de la fracture, ni son ancienneté, mais sa stabilité mécanique.
L’analyse scannographique repose sur une lecture architecturale précise.
1️⃣ Intégrité de la paroi postérieure
Le premier élément à analyser est la paroi postérieure du corps vertébral.
- Si elle est intacte → fracture généralement stable
- Si elle est rompue ou reculée → risque d’instabilité
Un recul osseux dans le canal rachidien peut entraîner une réduction du diamètre canalaire et, dans certains cas, une compression neurologique.
2️⃣ Atteinte des pédicules
Les pédicules participent à la transmission des charges postérieures.
Une atteinte pédiculaire suggère :
- Une fracture plus complexe
- Une dissociation des colonnes
- Une instabilité accrue
Le scanner permet une visualisation fine de ces structures, souvent mal évaluées à la radiographie.
3️⃣ Fragmentation ou éclatement (burst)
Un tassement simple correspond à une compression antérieure isolée.
Un burst fracture se caractérise par :
- Fragmentation du corps vertébral
- Projection de fragments vers l’arrière
- Atteinte possible des deux colonnes
Cette distinction modifie radicalement la prise en charge.
4️⃣ Classification biomécanique (logique des colonnes)
Selon la théorie des trois colonnes :
- Colonne antérieure : plateau antérieur + mur antérieur
- Colonne moyenne : mur postérieur
- Colonne postérieure : arcs postérieurs
Une atteinte limitée à la colonne antérieure est souvent stable.
Une atteinte de la colonne moyenne ou postérieure augmente le risque d’instabilité.
5️⃣ Planification pré-procédurale
Avant une vertébroplastie ou une kyphoplastie, le scanner permet :
- D’évaluer l’intégrité corticale
- De détecter des fissures postérieures
- D’anticiper le risque de fuite de ciment
Il guide donc la stratégie interventionnelle.
Synthèse clinique
Radiographie → morphologie
IRM → activité biologique
Scanner → stabilité structurelle
Un tassement est considéré comme mécaniquement préoccupant si :
- Mur postérieur atteint
- Fragment intracanalaire
- Atteinte pédiculaire
- Perte de hauteur sévère avec désalignement
Conclusion experte
Le scanner apporte une lecture tridimensionnelle de la fracture.
Il ne se contente pas de confirmer un affaissement : il évalue la cohérence architecturale du segment vertébral.
C’est l’examen clé lorsque l’on s’interroge sur le risque d’aggravation, la sécurité neurologique ou l’indication d’un geste interventionnel.
Annexe E — Paramètres spinopelviens simplifiés
Un tassement vertébral ne modifie pas seulement la hauteur d’une vertèbre. Il perturbe l’équilibre sagittal global, c’est-à-dire la relation entre la colonne vertébrale, le bassin et la ligne de gravité.
L’analyse spinopelvienne permet de comprendre pourquoi certains patients compensent bien… et pourquoi d’autres entrent dans un cercle de surcharge chronique.
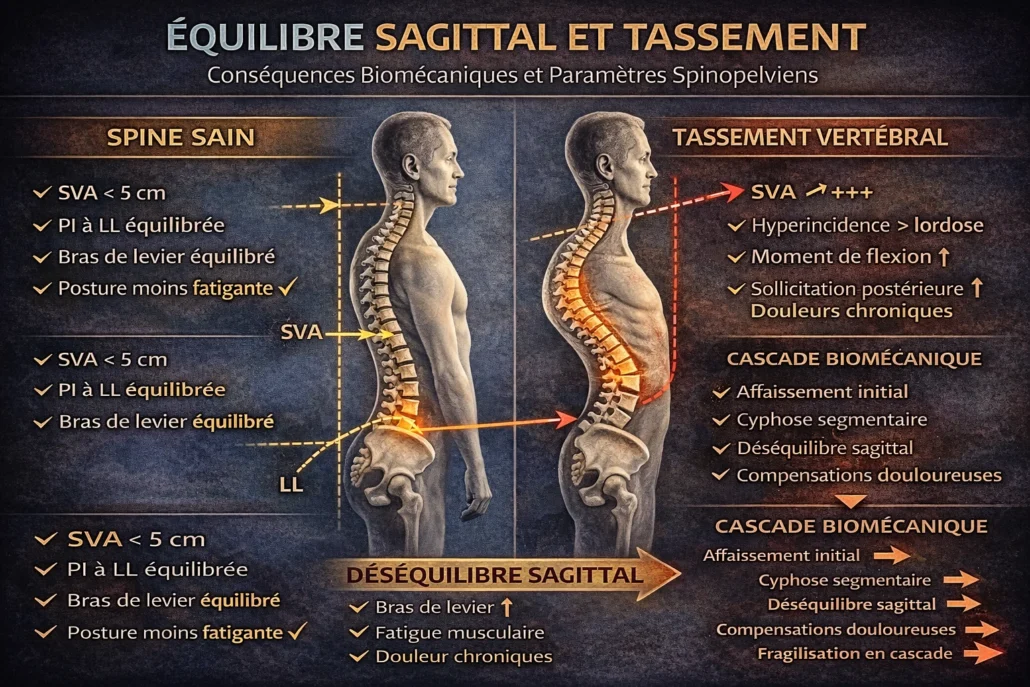
1️⃣ Sagittal Vertical Axis (SVA)
Le SVA correspond à la distance horizontale entre :
- Le centre du corps de C7
- Le bord postérieur du plateau sacré
Un SVA normal est généralement < 5 cm.
Après un tassement :
- La cyphose augmente
- Le tronc bascule vers l’avant
- Le SVA s’élève
Un SVA augmenté signifie :
- Augmentation du bras de levier antérieur
- Sollicitation accrue des muscles extenseurs
- Dépense énergétique posturale plus élevée
2️⃣ Pelvic Incidence (PI)
La PI est un paramètre anatomique fixe.
Elle détermine la lordose lombaire idéale nécessaire pour maintenir l’équilibre.
Une PI élevée nécessite une lordose lombaire importante.
Si un tassement réduit la lordose disponible, le déséquilibre apparaît plus rapidement.
3️⃣ Lumbar Lordosis (LL)
La LL correspond à la courbure lombaire mesurée entre L1 et S1.
Une perte de hauteur antérieure vertébrale :
- Diminue la lordose
- Augmente la cyphose segmentaire
- Perturbe la relation PI–LL
Un écart PI–LL > 10° est associé à un déséquilibre sagittal clinique.
4️⃣ Mécanismes compensatoires
Le corps tente de maintenir la verticalité par :
- Rétroversion pelvienne
- Flexion des hanches
- Hyperextension cervicale
Ces adaptations sont efficaces à court terme, mais augmentent la fatigue musculaire et la douleur chronique.
5️⃣ Cascade biomécanique
Tassement initial
→ Cyphose segmentaire
→ SVA ↑
→ Moment de flexion ↑
→ Compression antérieure accrue
→ Fragilisation des vertèbres adjacentes
C’est ainsi que débute le phénomène des fractures en cascade.
Conclusion experte
L’analyse spinopelvienne permet d’anticiper l’évolution d’un tassement.
Un simple affaissement local peut devenir un problème global si l’équilibre sagittal est rompu.
La prise en charge ne doit donc pas se limiter à la consolidation osseuse, mais viser :
La réduction du bras de levier antérieur
La restauration d’une lordose fonctionnelle
L’optimisation des compensations pelviennes
Annexe F — DEXA et interprétation
La densitométrie osseuse par absorptiométrie biphotonique à rayons X (DEXA) est l’examen de référence pour évaluer la fragilité osseuse. Dans le contexte d’un tassement vertébral, elle ne sert pas à diagnostiquer la fracture elle-même, mais à identifier le terrain ostéoporotique sous-jacent et à estimer le risque fracturaire futur.

1️⃣ Principe de la DEXA
La DEXA mesure la densité minérale osseuse (DMO), généralement au niveau :
- Du rachis lombaire
- Du col fémoral
- Parfois de la hanche totale
Elle utilise une très faible dose de rayonnement et permet une mesure précise et reproductible.
2️⃣ T-score : référence diagnostique
Le T-score compare la densité osseuse du patient à celle d’un adulte jeune en bonne santé.
Classification selon l’OMS :
- T-score ≥ -1,0 → Normal
- T-score entre -1,0 et -2,5 → Ostéopénie
- T-score ≤ -2,5 → Ostéoporose
Un T-score ≤ -2,5 confirme le diagnostic d’ostéoporose, même en l’absence de fracture.
Chez un patient ayant déjà subi un tassement vertébral, la présence d’un T-score bas augmente considérablement le risque de récidive.
3️⃣ Z-score : comparaison à l’âge
Le Z-score compare la densité osseuse du patient à celle d’individus du même âge et du même sexe.
Un Z-score très bas peut orienter vers :
- Une cause secondaire d’ostéoporose
- Un trouble métabolique sous-jacent
4️⃣ Risque fracturaire global
La DEXA s’intègre dans une évaluation plus large du risque fracturaire.
Facteurs à considérer :
- Âge
- Antécédents de fracture
- Corticothérapie
- IMC faible
- Antécédents familiaux
L’association DEXA + facteurs cliniques permet d’estimer la probabilité de fracture à 10 ans.
5️⃣ Interprétation clinique dans le contexte d’un tassement
Après un premier tassement vertébral :
- Le risque de nouvelle fracture augmente significativement
- L’architecture vertébrale devient plus vulnérable
- Le phénomène de fractures en cascade peut s’installer
La DEXA permet donc :
- D’identifier la sévérité de la fragilité osseuse
- D’orienter le traitement médicamenteux
- De suivre l’évolution sous traitement
Synthèse clinique
Radiographie → confirme la fracture
IRM → confirme la récence
Scanner → confirme la stabilité
DEXA → confirme le terrain osseux
Conclusion experte
La DEXA ne mesure pas seulement un chiffre.
Elle quantifie la résistance structurelle de l’os et permet d’anticiper l’évolution biomécanique du rachis.
Identifier et traiter l’ostéoporose après un tassement vertébral est fondamental pour interrompre la dynamique de fragilisation progressive et préserver l’autonomie à long terme.
Annexe G — Drapeaux rouges
La majorité des tassements vertébraux liés à l’ostéoporose évoluent sans complication neurologique. Toutefois, certaines situations nécessitent une évaluation médicale urgente. Identifier ces signaux d’alerte permet d’éviter un retard diagnostique potentiellement grave.

1️⃣ Douleur atypique ou disproportionnée
Une douleur :
- Très intense, brutale, inhabituelle
- Non soulagée par le repos
- Persistante malgré les analgésiques de base
Peut évoquer une fracture instable, une atteinte tumorale ou une complication inflammatoire.
2️⃣ Déficit neurologique
La présence de :
- Engourdissement des membres
- Faiblesse musculaire
- Troubles de la marche
- Perte de sensibilité
- Troubles sphinctériens
Peut suggérer une compression médullaire ou radiculaire.
Un déficit neurologique est une indication d’évaluation urgente (IRM ou scanner selon contexte).
3️⃣ Fièvre ou altération de l’état général
Association de douleur vertébrale avec :
- Fièvre
- Frissons
- Perte de poids inexpliquée
- Fatigue marquée
Peut orienter vers une infection vertébrale (spondylodiscite) ou une cause néoplasique.
4️⃣ Antécédent de cancer
Chez un patient ayant un antécédent oncologique, une douleur vertébrale nouvelle doit faire évoquer :
- Métastase osseuse
- Fracture pathologique
Une IRM est alors indispensable.
5️⃣ Traumatisme significatif
Un accident de voiture, une chute importante ou un impact violent peuvent entraîner :
- Une fracture complexe
- Une instabilité segmentaire
- Un risque neurologique
Même chez un patient non ostéoporotique, ces situations imposent une imagerie approfondie.
6️⃣ Douleur nocturne persistante
Une douleur qui réveille systématiquement la nuit, sans variation mécanique claire, constitue un signe d’alerte supplémentaire.
Synthèse pratique
Douleur dorsale +
✔ Déficit neurologique
✔ Fièvre / altération générale
✔ Antécédent de cancer
✔ Traumatisme majeur
✔ Douleur nocturne atypique
→ Référence médicale urgente
→ IRM prioritaire
Conclusion clinique
Tous les tassements ne sont pas bénins.
La vigilance clinique permet de distinguer une fracture ostéoporotique simple d’une situation potentiellement grave.
Dans le doute, l’imagerie urgente prévaut toujours sur l’attente.
Annexe H — Liste de complications et approche medicale
Un tassement vertébral n’est pas toujours un événement isolé. Lorsqu’il n’est pas identifié ou pris en charge adéquatement, il peut entraîner une cascade de complications biomécaniques, fonctionnelles et systémiques.
1️⃣ Douleur chronique persistante
Mécanisme
- Micro-instabilité segmentaire
- Surcharge des articulations postérieures
- Hyperactivité musculaire compensatoire
Conséquences
- Déconditionnement
- Limitation fonctionnelle
- Perte d’autonomie
Approche médicale
- Analgésie adaptée (acétaminophène, AINS selon tolérance)
- Thérapie physique ciblée
- Réévaluation si douleur persistante > 6–8 semaines
2️⃣ Cyphose progressive
Mécanisme
- Perte de hauteur antérieure
- Déséquilibre sagittal
- Augmentation du bras de levier antérieur
Conséquences
- Fatigue musculaire chronique
- Difficulté respiratoire (atteinte thoracique)
- Risque accru de nouvelle fracture
Approche médicale
- Programme d’extension posturale
- Renforcement des extenseurs
- Suivi radiologique si progression rapide
3️⃣ Fractures en cascade
Mécanisme
Tassement initial
→ Déséquilibre sagittal
→ Surcharge vertèbres adjacentes
→ Nouvelle fracture
Le risque de récidive augmente significativement après un premier tassement.
Approche médicale
- DEXA systématique
- Traitement de l’ostéoporose
- Supplémentation vitamine D / calcium
- Traitement anti-résorptif ou anabolique selon profil
4️⃣ Compression neurologique (rare mais grave)
Mécanisme
- Recul osseux
- Burst fracture
- Réduction du canal rachidien
Signes
- Déficit moteur
- Troubles sphinctériens
- Douleur radiculaire
Approche médicale
- IRM urgente
- Avis neurochirurgical
- Stabilisation si nécessaire
5️⃣ Altération respiratoire (tassements thoraciques multiples)
Mécanisme
- Cyphose sévère
- Réduction expansion thoracique
Conséquences
- Diminution capacité vitale
- Fatigue
- Intolérance à l’effort
Approche médicale
- Rééducation respiratoire
- Travail diaphragmatique
- Correction posturale
6️⃣ Impact psychosocial
- Peur du mouvement
- Isolement
- Dépression secondaire
Approche :
Approche interdisciplinaire
Éducation thérapeutique
Encouragement à la mobilité sécuritaire
Annexe I — Risque de fractures en cascade
1️⃣ Douleur chronique persistante
Mécanisme
- Micro-instabilité segmentaire
- Surcharge des articulations postérieures
- Hyperactivité musculaire compensatoire
Conséquences
- Déconditionnement
- Limitation fonctionnelle
- Perte d’autonomie
Approche médicale
- Analgésie adaptée (acétaminophène, AINS selon tolérance)
- Thérapie physique ciblée
- Réévaluation si douleur persistante > 6–8 semaines
2️⃣ Cyphose progressive
Mécanisme
- Perte de hauteur antérieure
- Déséquilibre sagittal
- Augmentation du bras de levier antérieur
Conséquences
- Fatigue musculaire chronique
- Difficulté respiratoire (atteinte thoracique)
- Risque accru de nouvelle fracture
Approche médicale
- Programme d’extension posturale
- Renforcement des extenseurs
- Suivi radiologique si progression rapide
3️⃣ Fractures en cascade
Mécanisme
Tassement initial
→ Déséquilibre sagittal
→ Surcharge vertèbres adjacentes
→ Nouvelle fracture
Le risque de récidive augmente significativement après un premier tassement.
Approche médicale
- DEXA systématique
- Traitement de l’ostéoporose
- Supplémentation vitamine D / calcium
- Traitement anti-résorptif ou anabolique selon profil
4️⃣ Compression neurologique (rare mais grave)
Mécanisme
- Recul osseux
- Burst fracture
- Réduction du canal rachidien
Signes
- Déficit moteur
- Troubles sphinctériens
- Douleur radiculaire
Approche médicale
- IRM urgente
- Avis neurochirurgical
- Stabilisation si nécessaire
5️⃣ Altération respiratoire (tassements thoraciques multiples)
Mécanisme
- Cyphose sévère
- Réduction expansion thoracique
Conséquences
- Diminution capacité vitale
- Fatigue
- Intolérance à l’effort
Approche médicale
- Rééducation respiratoire
- Travail diaphragmatique
- Correction posturale
6️⃣ Impact psychosocial
- Peur du mouvement
- Isolement
- Dépression secondaire
Approche :
Approche interdisciplinaire
Éducation thérapeutique
Encouragement à la mobilité sécuritaire
Annexe Expert — Biomécanique avancée du tassement vertébral : dynamique des contraintes et rupture architecturale
Le tassement vertébral n’est pas uniquement un effondrement local du corps vertébral. Il représente une défaillance architecturale dans un système de transmission de charges tridimensionnel.
1️⃣ Micro-architecture trabéculaire et seuil de rupture
Le corps vertébral fonctionne comme une structure alvéolaire composée d’un réseau trabéculaire orienté selon les lignes de contrainte.
En situation normale :
- Les travées verticales absorbent la compression axiale
- Les travées obliques redistribuent les forces
- La corticale périphérique stabilise l’ensemble
En contexte ostéoporotique :
- Diminution de la connectivité trabéculaire
- Perte de densité
- Augmentation de la porosité
- Réduction du module d’élasticité
Le seuil de déformation plastique est abaissé. Une charge physiologique peut dépasser la capacité adaptative locale, entraînant un effondrement antérieur progressif.
2️⃣ Transition D12–L1 : discontinuité mécanique
La jonction thoraco-lombaire constitue une interface entre :
- Un segment thoracique stabilisé par la cage costale
- Un segment lombaire orienté vers la mobilité et la lordose
Cette transition génère :
- Un gradient de rigidité
- Une variation d’orientation des facettes
- Une modification des vecteurs de force
Lorsqu’un tassement survient à ce niveau, l’augmentation locale de la cyphose crée un moment de flexion antérieur. Le centre de gravité se déplace en avant, augmentant le bras de levier compressif.
La charge n’est plus axiale pure : elle devient vectorisée vers l’avant.
3️⃣ Altération de l’équilibre sagittal
Le tassement modifie la cohérence entre :
- Pelvic Incidence (PI)
- Lumbar Lordosis (LL)
- Sagittal Vertical Axis (SVA)
Une perte de hauteur antérieure augmente la cyphose locale, ce qui :
- Élève le SVA
- Augmente la demande musculaire postérieure
- Accroît le coût énergétique postural
La compensation pelvienne (rétroversion) peut temporairement restaurer l’alignement, mais au prix d’une surcharge musculaire chronique.
4️⃣ Système pressurisé et perte d’oscillation
La stabilité vertébrale dépend aussi du cylindre abdominal :
- Diaphragme
- Transverse
- Plancher pelvien
- Fascia thoraco-lombaire
Une altération géométrique modifie la gestion des pressions intra-abdominales.
La diminution de l’oscillation respiratoire fine entraîne une transmission plus linéaire des charges, réduisant l’amortissement dynamique.
Moins d’oscillation = plus de concentration de contraintes.
5️⃣ Logique de fractures en cascade
Le mécanisme peut être modélisé ainsi :
Tassement initial
→ Cyphose ↑
→ Centre de gravité antérieur
→ Compression antérieure accrue
→ Fragilisation des vertèbres adjacentes
→ Nouveau tassement
Il s’agit d’un processus auto-amplificateur si aucune correction biomécanique ou biologique n’est mise en place.
Conclusion experte
Le tassement vertébral est une rupture d’équilibre dans un système de contraintes couplées : osseuses, géométriques, musculaires et pressurisées.
L’intervention efficace ne vise pas seulement la consolidation osseuse, mais la restauration d’une cohérence mécanique globale :
- Optimisation de l’alignement sagittal
- Redistribution des charges vers le bassin
- Amélioration de la gestion des pressions internes
- Réduction du moment de flexion antérieur
Comprendre cette architecture dynamique permet d’anticiper la progression et d’intervenir de manière stratégique, au-delà de la simple fracture visible à l’imagerie.
Add your title here
Far far away, behind the word mountains, far from the countries Vokalia and Consonantia, there live the blind texts. Separated they live in Bookmarksgrove right at the coast of the Semantics, a large language ocean.
Add your title here
Far far away, behind the word mountains, far from the countries Vokalia and Consonantia, there live the blind texts. Separated they live in Bookmarksgrove right at the coast of the Semantics, a large language ocean.
Add your title here
Far far away, behind the word mountains, far from the countries Vokalia and Consonantia, there live the blind texts. Separated they live in Bookmarksgrove right at the coast of the Semantics, a large language ocean.